斯氏普羅威登菌致肺膿腫1例并文獻復習分析
張龍舉,劉曉麗,吾曼莉,楊華軍,陳代剛,張李
[1.遵義市第一人民醫院(遵義醫學院第三附屬醫院) 呼吸內科,貴州 遵義 563000;2.遵義醫學院附屬醫院 呼吸一科,貴州 遵義 563003]
斯氏普羅威登菌(也稱為司氏普羅威登斯菌)致肺膿腫在臨床上罕見。該菌多為條件致病菌,發展迅速,且多為耐藥菌株。現報道遵義市第一人民醫院收治并確診的1例患者并結合相關文獻進行總結分析,以提高對該病的認識,總結臨床經驗。
1 臨床資料
患者男,58歲,因“發熱、咳嗽、咳膿臭痰20 d”入院,曾于院外用過多種抗生素治療。病前有淋雨受涼及飲酒史,體溫最高39℃,咳大量的膿臭痰。既往有慢性阻塞性肺疾病及高血壓病史,未正規系統治療,吸煙30年,平均每天1包。體查:體溫38℃、脈搏88次/分、呼吸20次/分、血壓118/75 mmHg。右下肺聞及濕啰音。輔查:胸部CT:右肺下葉不規則空洞并炎癥;結核抗體、腫瘤標記物、肝腎功能、C反應蛋白均正常;血常規:WBC 19.4×109個/L;中性84.8%;降鈣素原:5.270 ng/ml;T-SPOT陰性;入院診斷:急性肺膿腫(右下肺)(見圖1)。入院后予以青霉素聯合替硝唑抗感染以及止咳化痰、加強支持、體位引流等治療;患者仍有發熱,體溫波動于38~39℃之間,連續2次痰培養均為斯氏普羅威登菌生長,藥敏結果對氨芐西林、頭孢唑林、慶大霉素和妥布霉素耐藥;對哌拉西林/他唑巴坦、左氧氟沙星、頭孢曲松、阿米卡星、厄他培南、氨曲南、復方新若明等敏感。根據藥敏結果抗生素調整為哌拉西林/他唑巴坦3.75 Q8H聯合左氧氟沙星0.5 Qd抗感染;氣管鏡檢查見右下葉背段支氣管見大量膿性分泌物溢出,支氣管肺灌洗液培養仍培養出斯氏普羅威登菌生長,藥敏情況與痰培養相同;經過治療2周后體溫逐漸下降到正常,患者一般情況可,回當地醫院繼續治療,1個月后復查胸部CT右下肺空洞明顯縮小,病灶明顯吸收(見圖2)。
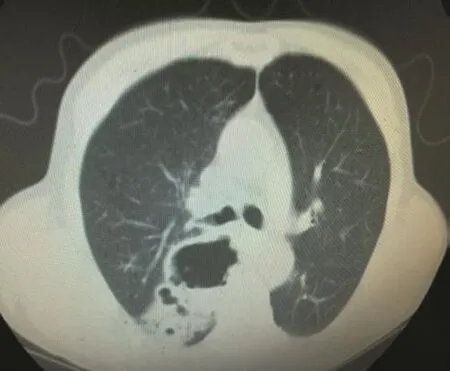
圖1 治療前右下肺空洞
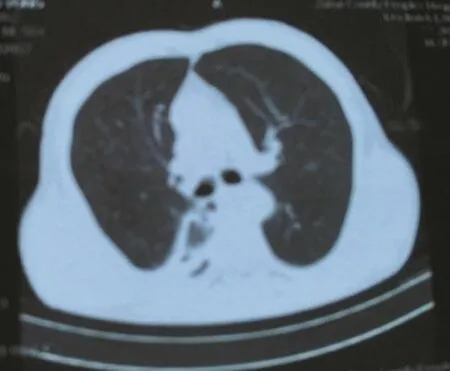
圖2 治療1個月后右下肺空洞明顯縮小
2 討論
普羅威登氏菌(Providencia)為腸桿菌科細菌,在自然界廣泛分布,其毒力較弱,屬于條件致病菌。
普羅威登氏菌所致感染多為散在病例報道,系統檢索國內外數據庫,未見斯氏普羅威登氏菌所致肺膿腫相關報道,提示該菌株所致肺膿腫病例相對罕見。普羅威登氏菌所致感染多為多耐藥菌株感染,我國23座城市29家醫院的11 175株臨床分離致病菌MIC測定結果顯示對普羅威登氏菌敏感的前3位抗生素分別為拉氧頭孢、哌拉西林/他唑巴坦和阿米卡星[1]。國內10年對CHINET 細菌耐藥監測網臨床分離菌按統一方案進行藥物敏感性試驗監測結果,該菌除對亞胺培南耐藥率為15.4%外,對頭孢哌酮-舒巴坦、哌拉西林-他唑巴坦、頭孢吡肟、頭孢西丁、替加環素耐藥率低于20%,對厄他培南、美羅培南耐藥率均低于10%[2],國外SIMON等[3]報道斯氏普羅威登菌所致的反復發作的感染性心包炎的病例通過頭孢吡肟和阿米卡星治愈,說明對于普羅威登菌屬對部分頭孢類、碳青霉烯類或氨基糖苷類抗生素有效。有研究發現高齡、曾經住院、腫瘤基礎疾病和先前接受過抗菌藥物治療是感染產生超廣譜β內酰胺酶(entended-spectrum beta-lactamases,ESBL)普羅威登斯菌的危險因素[4]。與國內報道的有所不同,本文報道的此例患者連續2次痰液及肺泡灌洗液培養均為斯氏普羅威登菌生長,藥敏均對氨芐西林、頭孢唑林、慶大霉素和妥布霉素耐藥;對哌拉西林/他唑巴坦、左氧氟沙星、頭孢曲松、阿米卡星、厄他培南、氨曲南、復方新若明等敏感,和文獻報道類似。本例經選用敏感抗生素抗感染治療后病灶明顯吸收好轉,空洞縮小。值得關注的是該菌多為條件致病菌,好發于有基礎疾病患者,分析本例患者感染的原因是存在慢性阻塞性肺疾病的基礎疾病,淋雨受涼后機體免疫力下降,痰液中存在的斯氏普羅威登菌生長呈優勢生長蔓延至下呼吸道所致下呼吸道的感染,最后形成肺膿腫,有慢性阻塞性肺疾病的基礎疾病史可能是患者感染的危險因素之一,另外,分析患者因曾在院外不規律用過多種抗生素,可能也是導致斯氏普羅威登菌為多耐藥菌株的危險因素,提醒臨床醫生對有慢性基礎疾病患者并發的下呼吸道的感染除考慮臨床常見的病原菌感染以外,還需要要警惕斯氏普羅威登菌等條件致病菌所致感染。常規痰培養或支氣管肺灌洗液培養通常可獲得病原學證據。
斯氏普羅威登菌多為條件致病菌,致肺膿腫感染臨床罕見,且多為多重耐藥,但多對碳青霉烯類,氟喹諾酮類或氨基糖苷類抗生素敏感,選用敏感抗生素治療效果明顯,預后好。
參 考 文 獻:
[1]崔蘭卿, 李耘, 呂媛, 等. 我國2004年~2014年臨床分離腸桿菌科細菌對拉氧頭孢的體外敏感性分析[J]. 中國臨床藥理學雜志, 2016, 32(9): 813-817.
[2]李金, 胡志東, 汪復, 等. 2005~2014年CHINET變形桿菌屬、沙雷菌屬、枸櫞酸桿菌屬、摩根菌屬及普羅威登菌屬細菌耐藥性監測[J]. 中國感染與化療雜志, 2016, 16(3): 284-293.
[3]SIMON C, DIELI M, BRUCATO A, et al. Bacterial pericarditis due to providencia stuartii: An case of relapsing pericarditis[J].Circulation, 2010, 122(4): e401-403.
[4]TUMBARELLO M, CITTON R, SPANU T, et al. ESBLproducing multidrug-resistant providencia stuartii infections in a university hospital[J]. J Antimicrob Chemother, 2004, 53(2): 277-282.

