基于DRGs腫瘤專科醫院精細化管理探討
——莫陶欣 王 丹 楊 煦 冷家驊 劉 晶 薛 冬
DRGs(Diagnosis Related Groups),譯為疾病診斷相關分組,它綜合考慮患者的年齡、性別、住院天數、臨床診斷、病癥、手術、疾病嚴重程度、合并癥與并發癥及轉歸等諸多因素的影響,把患者納入不同的診斷相關分組,每一組都有較高的同質性和相近的衛生資源消耗[1]。DRGs起源于美國,現已成為許多發達國家醫療保險機構的支付方式。國內研究者通過對DRGs付費試點的應用情況進行研究,發現DRGs不僅可以作為支付依據,還能評價醫療服務的效率和質量[2]。本研究嘗試應用DRGs評價體系,對某腫瘤專科醫院的運行情況進行分析,以達到精細化管理的目的。
表1各維度指標及含義

維度指標指標含義產能DRGs組數代表收治病例的覆蓋范圍;組數越多,說明收治的病種數越多,能提供的診療服務范圍越廣出院病例權重代表科室收治病種的技術難度,能更科學地評估醫護人員的勞動強度CMICMI=總權重/總病例數,是例均權重。反映了收治病例的整體技術難度;CMI越高,表示收治病例的難度越大效率時間消耗指數反映了科室收治同類疾病所消耗的時間。該指數為1時,說明科室收治同類疾病的時間消耗與北京地區平均水平相當;數值越低,意味著收治同類疾病的住院時間越少費用消耗指數反映了科室收治同類疾病所消耗的費用。該指數為1時,說明科室收治同類疾病的費用消耗與北京地區平均水平相當;數值越低,意味著收治同類疾病的住院費用越少安全低風險死亡率低風險死亡率=低風險組死亡病例數/低風險組病例數×100%中低風險死亡率中低風險死亡率=中低風險組死亡病例數/中低風險組病例數×100%
表2評價分數計算方法

分值公式產能分數產能分數=服務方位分數×技術難度分數×服務總產出分數服務范圍分數=DRGs組數/DRGs組數均值技術難度分數=CMI/總體CMI服務總產出分數=總權重/總權重均值效率分數效率分數=時間效率分數×費用效率分數時間效率分數=1/時間消耗指數費用效率分數=1/費用消耗指數安全分數安全分數=低風險死亡率×中低風險死亡分數低風險死亡分數、中低風險死亡分數用死亡率來評價。將死亡率由低到高進行分數賦值,死亡率為0時分數賦值為1,死亡率每上升0.05%(低風險死亡率)或0.25%(中低風險死亡率),該區間內風險死亡分數下降0.1,以此類推至分數為0。綜合分數綜合分數=產能分數+效率分數+安全分數
表32017年上半年醫院DRGs評價結果與2016年同期比較
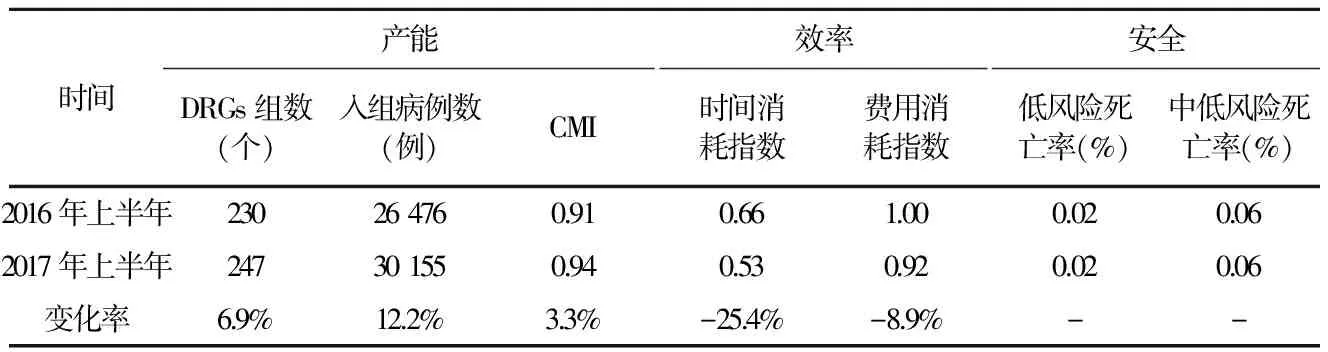
時間產能DRGs組數(個)入組病例數(例)CMI效率時間消耗指數費用消耗指數安全低風險死亡率(%)中低風險死亡率(%)2016年上半年230264760.910.661.000.020.062017年上半年247301550.940.530.920.020.06變化率6.9%12.2%3.3%-25.4%-8.9%--
1 資料與方法
1.1 資料來源
以某腫瘤專科醫院為例,采用了2016年上半年(26 879例)和2017年上半年(30 155例)入DRGs分組的出院病例。病例選取標準遵循:住院天數不超過60天,主要診斷與編碼標準、手術操作相符,并被分組器劃分到某DRGs組。
1.2 評價方法
1.2.1運行指標 運用各項指標,從產能、效率、安全3個維度對醫療服務進行評價,具體指標及含義見表1。
1.2.2綜合評分 采用綜合計算分值的方法,產能、效率、安全分析指標按照“同類相乘,異類相加”的原則,計算綜合得分,提高評估結果的全面性和可比性。得分越高,表明綜合考評結果越好。評分方法見表2。
1.2.3數據處理用Excel表格進行數據的整理。運用SPSS Statistics 17.0統計軟件對綜合得分、產能得分、效率得分、安全得分、CMI值進行兩獨立樣本非參數檢驗。
2 結果
2.1 醫院評價
2017年上半年,全院收治患者的DRGs組數是247例,比2016年同期增長6.9%,出院總權重數28 456.4,增長16.8%;CMI指數0.94,增長3.3%;時間消耗指數0.53和費用消耗指數0.92,比2016年均有降低;低風險死亡率0.02%和中低風險死亡率0.06%,較2016
年無變化。這表明全院在收治患者的能力提升的情況下,效率有所提高,但安全性并未降低,詳見表3。
2.2 科室評價
通過綜合評分對全院科室進行排名,綜合得分從高到低排序,手術科室S1總體得分(5.61)在全院排第一,其次是非手術科室F1(得分4.72)。
比較產能、效率、安全的各項得分情況,得分與科室的特點有關。
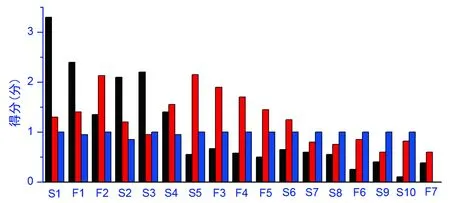
圖1 部分科室得分情況比較
表4S1科室四個病區的評價比較
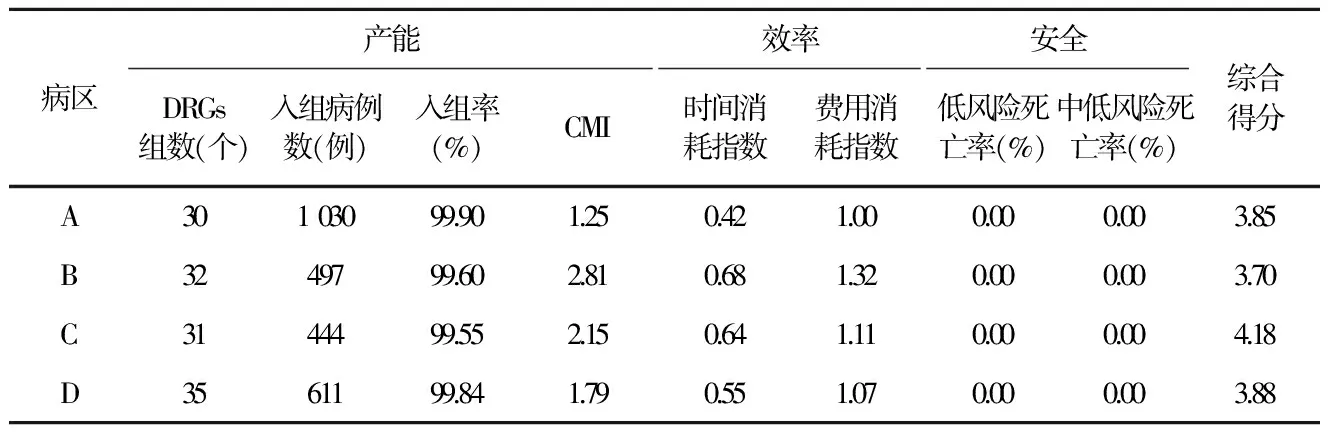
病區產能DRGs組數(個)入組病例數(例)入組率(%)CMI效率時間消耗指數費用消耗指數安全低風險死亡率(%)中低風險死亡率(%)綜合得分A30103099.901.250.421.000.000.003.85B3249799.602.810.681.320.000.003.70C3144499.552.150.641.110.000.004.18D3561199.841.790.551.070.000.003.88
表52017年上半年醫師a、b的得分情況比較
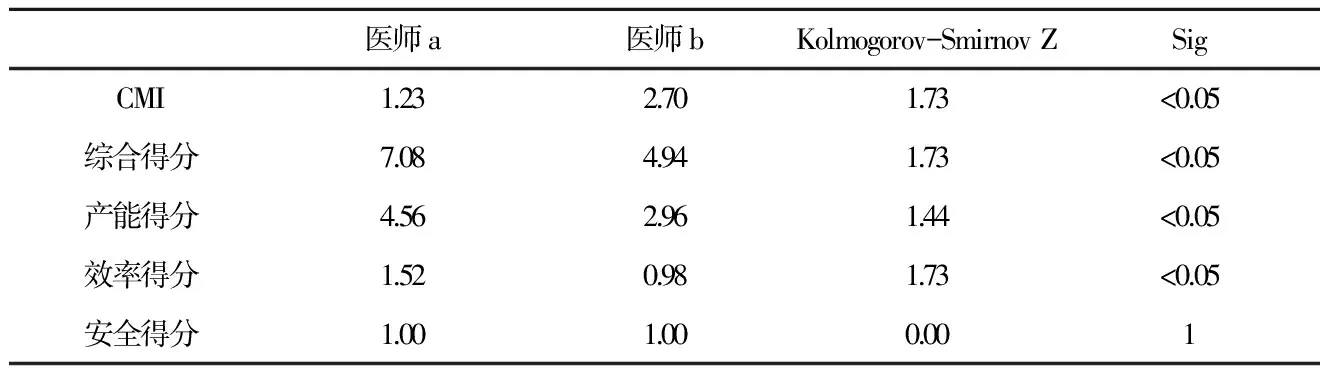
醫師a醫師bKolmogorov-SmirnovZSigCMI1.232.701.73<0.05綜合得分7.084.941.73<0.05產能得分4.562.961.44<0.05效率得分1.520.981.73<0.05安全得分1.001.000.001
S1的產能得分在手術科室中最高,與其包括4個病區,且以腫瘤患者手術治療為主,CMI值較高有關;F1的產能得分在非手術科室中最高,與其主要治療手段為放療,CMI值高于其他非手術科室有關。效率得分最高的手術科室為S5,該科室收治的病種較為單一,科室中已形成一套運行良好的診療方案;效率得分最高的非手術科室F2,治療手段以化療為主,同一患者需要多次入院完成腫瘤化療方案,每次入院時間和費用效率較高,體現了腫瘤化療治療的特點。安全得分中,由于各科室的低風險死亡率和中低風險死亡率極低,得分均為1或接近1。非手術科室F7,主要收治晚期腫瘤患者,進行姑息治療,2017年上半年低風險死亡率0.5%,中低風險死亡率0.0%,低風險死亡分數為0,因此安全得分為0。詳見圖1。
為增加評價指標的可比性,本研究選取了S1的4個病區進行比較,其在病種收治、治療方式、科室建置等方面的同質性較高,評價結果對4個病區的發展具有指導意義。2017年上半年四個病區的產能、效率、安全的指標見表4。
A病區相對于其他病區,收治的入組病例數最多,入組率最高,患者的費用和時間花費最低,但科室收治病例難度相對較低,這與科室收治術前輔助化療患者,科室手術患者比例相對較低相關;B病區收治患者的難度最大,患者的費用和時間花費最高;C病區收治病例難度、時間消耗指數、費用消耗指數僅次于B病區,但收治的入組病例數最低,且入組率在4個病區中最低;D病區在4個病區中,產能、效率處于較為中等的水平。基于DRGs指標分析的結果,對中心的4個病區提出有針對性的發展建議。A病區、D病區應提高科室收治病例難度,B病區需注意控制費用和時間,C病區應改善入組情況。
2.3 人員評價
運用DRGs評價體系,選取某手術科室兩位醫師a、b進行評價,二者工作年限、職稱級別相同。對2017年上半年a、b醫師的CMI值、各項得分情況進行分月統計,并用兩個獨立樣本的秩和檢驗進行比較。醫師a相較于醫師b,CMI值較低,但綜合得分、產能得分、效率得分更高,差異有統計學意義。分析原因,醫師a每月的入組病例數高于醫師b,入組患者的時間效率和費用效率高于醫師b,詳見表5。
3 討論
DRGs評價指標體系可以實現醫院、科室乃至醫師之間的橫比,以及不同時期的縱比。通過分數的形式,綜合各項指標分值,體現評價對象間的可比性;通過難度風險的調整,使評價結果更具有公平性。評價結果一定程度上反映了醫院、科室、醫師的特點,能夠為其下一步發展提出針對性建議。因此,DRGs是實現腫瘤專科醫院精細化管理的有效途徑。
3.1 “DRGs+MDT”管理機制創新
DRGs發展至今,在費用控制、效率提升方面取得了顯著效果[3],并在醫院績效管理、醫療質量提升方面[2]具有積極意義。基于此,DRGs作為一項管理工具,應在醫院不同的管理職能中得到充分運用,形成管理合力,最終達到降低成本、提升效率、提高質量的精細化管理目標。
腫瘤性疾病具有多樣性、異質性的特點[4],患者精準化、個體化治療[5]的需求應運而生。在傳統單學科診療模式向多學科診療模式轉變的趨勢下,自2002年起該院運用多學科協作組(Multidisciplinary Team, MDT)的方式[6],集中各學科優勢,綜合多專業評價、治療、支持、預后監測的方法,兼顧患者生存、生活質量,制定腫瘤患者的個性化治療方案[7-8]。
該院將腫瘤治療MDT的理念植入到DRGs管理上,形成“DRGs+MDT”的管理機制,創建了由病案統計室、醫務處、運營管理辦公室、醫療保險服務處、信息技術服務部5個職能部門協作的MDT管理模式,將DRGs管理工具應用在病案首頁管理、醫療質量評價、醫院績效評價、醫保付費改革和信息系統支持等方面,進行多部門協同,將醫院各個管理部門凝聚在一起,共同提升醫院的精細化管理水平。
3.2 DRGs促進形成精細化管理的文化氛圍
醫院是科層制組織管理體系[9]的典型范式,早在1982年原衛生部出臺《全國醫院工作條例》就提出實行院科兩級領導制[10]。目前醫療質量和安全管理方面均實施院科兩級管理[11]。要真正實現精細化管理,需要院科兩級上下一致、目標統一、積極配合,而推動醫院管理,文化建設是有效的實施手段。該院開展了一系列以DRGs為主題的文化建設活動,如國際交流、系列培訓及知識競賽等形式,將DRGs的概念在全院中推廣,向醫務人員、管理人員傳遞精細化管理的理念。
DRGs是一個病例組合的工具,蘊含著風險調整的思想,均衡了評價對象的特點,其結果更有針對性和指導意義。目前,已有臨床科室的管理者開始運用DRGs信息統計平臺,分析科室存在的短板,思考科室的發展方向。醫院和科室正從被動完成績效考核指標的“隨動型”管理,向主動著眼于發展的“驅動型”[12]管理轉變。
3.3 DRGs評價體系需要進一步完善
住院死亡率在一定程度上反映了醫療安全和質量水平,因此常用低風險死亡率、中低風險死亡率來評價醫療安全。由于本研究的樣本數量有限,該院近兩年低風險死亡、中低風險死亡病例極少,DRGs評價中常用的低風險死亡率、中低風險死亡率不能有效反映該院在醫療安全和質量水平。因此,應合理增加更具有區分度的評價醫療安全和質量的指標,如重返類指標(非計劃再次手術發生率、非計劃再次住院率)、醫院感染類指標、手術并發癥類指標等。
3.4 DRGs評價結果的可比性需進一步探究
腫瘤專科醫院相對于同級別的綜合醫院,具有收治病種相對集中的特點。因此,對院際間評價中選取合理的標桿值提出了更高的要求。
本研究對全院所有科室的得分情況進行比較中發現,不同科室間的得分差異較大,且與科室發展特點有關。在選取收治腫瘤病種相似性高的4個病區進行科室間橫向比較時,可以看到各項指標之間有一定的關聯性。目前通過綜合評分的方式,將產能、效率、安全評價的各項指標綜合起來,得到綜合得分來對科室的總績效進行評價。
[1]Inke Mathauer and Friedrich Wittenbecher. DRG-based payment systems in low- and middle-income countries: Implementation experiences and challenges[R].World Health Organization, 2012.
[2]唐劍,陳武朝,王桂榕. 疾病診斷相關分組(DRGs)研究及應用[J].中國病案,2014,15(5):36-39.
[3]宋曉祥,馬愛霞. 北京市樣本醫院DRGs實施效果評價[J].中國衛生質量管理,2014,21(3):25-27,34.
[4]Yuankai Shi.Cancer precision medicine in China[J].Precision Medicine in China, 2016,20-21.
[5]Qimin Zhan and Haili Qian.Opportunities and advantages for the development of precision medicine in China[J].Precision Medicine in China, 2016,6-8.
[6]E J Junor, D J Hole,C R Gillis. Management of ovarian cancer: referral to a multidisciplinary team matters[J].British Journal of Cancer, 1994 , 70 (2) :363-370
[7]賈子豫,符濤,步召德,等. 進展期食管胃結合部癌多學科協作診療1例[J].中國腫瘤臨床,2016,43(1):42-46.
[8]孫海燕,潘戰宇,張新偉,等. 40例多原發癌姑息治療多學科會診臨床分析[J].中國腫瘤臨床,2016,43(15):674-678.
[9]馬克斯·韋伯. 經濟與社會[M].北京:商務印書館,1998.
[10]衛生部. 關于頒布《全國醫院工作條例》的通知[Z].衛醫字﹝1982﹞第5號.
[11]衛生部辦公廳.印發三級腫瘤醫院、三級眼科醫院評審標準(2011年版)實施細則的通知[Z].衛辦醫管發〔2012〕144號.
[12]王虎峰,王鴻蘊. 關于構建分級診療制度相關問題的思考[Z].中國醫療管理科學,2014,4(1):28-30.

