LSPL的手術入路選擇及手術效果比較
黎 峰,禤錦峰,龔 超
隨著腹腔鏡技術、脾門區淋巴結清掃理念的發展,腹腔鏡下保留脾的脾門區淋巴結清掃(LSPL)開始應用,受到相關醫師的關注[1]。脾門位置相對深,且其與胰尾間的解剖關系較復雜,與脾相關的血管、淋巴管較多,這些因素導致脾門區淋巴結清掃難度大,對術者技術要求高[2]。目前LSPL仍處于探討階段,關于其入路方式多綜述分析[3-4],少有臨床對照報道。為此,本研究通過回顧性分析左側與右側入路行LSPL的療效,為該術式最佳入路方式選擇提供依據。
1 資料與方法
1.1 病例資料 病例來源于2012年1月~2017年5月在醫院行LSPL的患者。入選標準:(1)術前經影像學、病理活檢證實為胃腺癌;(2)術前經腹部CT等影像學確診為胃上部癌;(3)術前相關檢查均符合腹腔鏡手術指征,知情并簽署手術同意書;(4)術前相關檢查顯示腫瘤對附近臟器未浸潤、無遠處轉移、無腹主動脈附近淋巴結明顯腫大者;(5)術后均進行至少6個月的隨訪,相關資料完整。排除標準:(1)既往有腹部手術史;(2)脾門淋巴結腫大明顯或成團者。最終入選患者40例,根據不同入路方式分組,其中選擇左側入路18例為觀察組,選擇右側入路22例為對照組。比較兩組一般資料差異無統計學意義(P> 0.05,表 1)。

表1 兩組一般資料比較
1.2 手術方法 均行氣管插管全麻,均選擇5孔法:分別從臍下緣、左側腋前線肋緣下2 cm置入10 mm Trocar和12 mm Trocar作為觀察孔和主操作孔,另分別于左鎖骨中線平臍上2 cm、右側腋前線肋緣下2 cm、右鎖骨中線平臍上2 cm置入5 mm Trocar作為副操作孔。先行根治術,術者、助手分別站在患者左側、右側,在患者雙腿間放置扶鏡手。根治性全胃切除后,開始清掃脾門淋巴結。觀察組:左側入路行脾門淋巴結清掃,先清掃脾下極區淋巴結,即順著橫結腸上緣將大網膜往左分離到結腸脾曲,由胰尾入胰腺后間隙,顯露脾下葉血管,對胃網膜做血管裸化且在根部將其離斷,為脾門區淋巴結清掃起點,往脾門方向離斷1~2支胃短血管;接著清掃脾動脈干區淋巴結,即順著脾動脈表面之解剖間隙,往脾門方向裸化脾動脈干至脾葉動脈分支,貼著脾動脈干對胃后血管裸化且于根部離斷,對第11 d組淋巴結清掃;最后清掃脾上極區淋巴結,即將脾葉動脈分支設為起點,貼著脾動脈終末支、脾靜脈表面解剖間隙裸化脾上極區各血管分支,同時對胃短血管裸化且在根部對其離斷。
對照組:選擇右側入路行脾門淋巴結清掃,先順著胃大彎血管弓外4~5 cm往脾門向分離大網膜,對網膜左血管離斷,脾胃韌帶展開后,順著脾表面將胃短血管離斷,清掃第4sa組淋巴結。將胰腺上緣脾動脈作為清掃始點,貼著脾動脈干清掃第11 d組淋巴結,且往脾門向推進,將第10組淋巴結清掃干凈。
1.3 觀察指標 統計兩組腹腔鏡手術時間、脾門區淋巴結清掃時間、術中出血量、脾門區淋巴結清掃數目、術后肛門排氣時間、住院時間和術中及術后并發癥發生率;術后6個月統計兩組腫瘤局部復發、遠處轉移情況;術后6個月采用胃癌生活質量問卷(QLQ-WTO22)評價患者生活質量[5],包括吞咽困難、身體外觀等9大維度,分數越低提示生活質量越好。
1.4 統計學方法 應用SPSS20.0統計軟件分析數據,計數資料以例和百分率表示,行χ2檢驗;計量資料以x±s表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 手術時間等指標 觀察組腹腔鏡手術時間、脾門區淋巴結清掃時間均明顯短于對照組,脾門區淋巴結清掃數目明顯多于對照組(P<0.05);兩組術中出血量、術后肛門排氣時間、住院時間比較均無統計學差異(P>0.05),見表2。

表2 兩組手術時間相關指標比較
2.2 并發癥情況 觀察組出現并發癥1例,為術中脾臟包膜撕裂,對其給予脾切除處理;對照組術中、術后均無并發癥發生。兩組并發癥發生率比較無統計學差異(P>0.05)。
2.3 近期預后 術后6個月均獲訪,兩組均無腫瘤局部復發、腫瘤遠處轉移發生。
2.4 生活質量 術后6個月,兩組生活質量各維度評分比較均無統計學差異(P>0.05,表3)。
3 討論
進展期胃癌以胃癌D2根治術為標準術式,術中通常需清掃淋巴結,而淋巴結清掃徹底與否直接與患者預后掛鉤[6]。脾門區淋巴結為第2站淋巴結之一(NO.10),相關規約[7]提出,胃上部癌行D2根治術中,需將第2站淋巴結全部清掃。近年相關調查發現[8],胃上部癌患病率不斷增多,其占胃癌比例有所上升。而胃上部癌臨床確診時多處于進展期,惡性程度高,易轉移,預后相對差。為此重視胃上部癌處理,特別是脾門淋巴結清掃具有十分重要的意義。
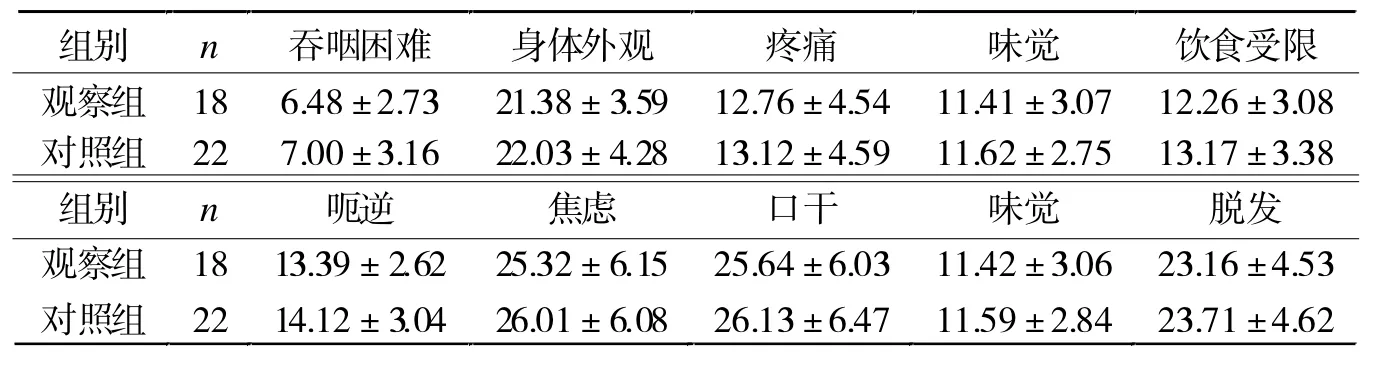
表3 兩組術后6個月生活質量評分比較
丁波等[9]通過對照研究表明,D2根治術中保留脾臟之脾門淋巴結清掃安全可行。受脾門位置、解剖結構等影響,雖然腹腔鏡技術不斷進步,但LSPL操作難度仍較大。在保留胰脾基礎上行脾門淋巴結清掃,除了需要術者技術高超外,還需選擇合理的入路方式以保證淋巴結徹底清掃。目前腹腔鏡下脾門區淋巴結清掃入路方式包括右側入路、左側入路、胰后入路、內側入路方式,各有優劣。Hyung等[10]第一次報道腹腔鏡下右側入路脾門區淋巴結清掃近期療效較好。右側入路時術者站在患者右側,操作方便,步驟較簡單,但其可能難以清掃脾門血管后方淋巴結,增加脾門區淋巴結清掃不徹底風險。黃昌明等[11]認為,脾門區淋巴結清掃選擇左側入路,包括三步即黃氏三步法[12],手術操作較為規范,經由特定牽拉可更好地顯露術野,且術者與助手配合可減小手術難度。本研究結果顯示,相比右側入路,左側入路組腹腔鏡手術及脾門淋巴結清掃時間均顯著縮短,脾門區淋巴結清掃數目顯著增多。分析其原因:左側入路術者與助手配合,可為手術操作創造充足的空間及開闊的術野,且可縮短學習曲線,進而手術時間短,且分步操作(從脾葉動脈往脾動脈向對第11組、第11 d組淋巴結清掃)除了節省脾門淋巴結清掃時間外,還能保證脾門區淋巴結同切除的腫瘤一并切除,滿足整塊切除原則,進而淋巴結清掃數目多。
另外本研究發現,左側入路與右側入路在并發癥、術后肛門排氣時間、住院時間及近期預后、生活質量方面比較無顯著差異,與相關系統報道結果不一致[3]。這可能與本研究樣本例數少有關。由于本研究為回顧性分析,受時間限制,未對不同入路方式遠期療效比較,有待日后通過多中心、大樣本研究進一步分析。
綜上所述,相比右側入路,腹腔鏡下左側入路脾門區清掃淋巴結具有手術時間短、脾門區淋巴結清掃數目多的特點。但目前腹腔鏡下脾門區淋巴結清掃尚處于探索階段,關于不同入路方式效果缺乏循證醫學證據,有待日后進一步研究支持。
【參考文獻】
[1]江小杰,林慶凡,簡陳興,等.中上部進展期胃癌腹腔鏡保留胰脾清掃No.10、11淋巴結的技巧[J].中國微創外科雜志,2014,14(3):204-206.
[2]呂澤堅,王俊江,李勇,等.腹腔鏡遠端胃癌根治性淋巴結清掃規范化實施探討[J].中華胃腸外科雜志,2017,20(8):857-861.
[3]胡林,李昌榮,李紅浪,等.不同入路的脾門區淋巴結清掃在腹腔鏡胃癌根治術中的應用進展[J].中華外科雜志,2015,53(5):392-395.
[4]黃昌明,曹龍龍.進展期胃上部癌腹腔鏡保脾脾門淋巴結清掃術的難點與爭議[J].中華消化外科雜志,2017,16(8):787-790.
[5]劉偉琳,楊舸,芮煜華,等.EORTCQLQ-ST022量表對我國胃癌患者有效性的驗證[J].腫瘤研究與臨床,2016,28(9):595-599.
[6]王維君,那光瑋,何科基,等.根治性淋巴結清掃聯合脾切除在殘胃癌手術中的臨床意義探究[J].臨床外科雜志,2016,24(11):835-838.
[7]Association JGC.Japanese gastric cancer treatment guidelines 2010 (ver.3)[J].Gastric Cancer,2011,14(2):113.
[8]JIJia.Improvement of standardized treatment of gastric cancer in China[J].Chin JOper Proc Gen Surg,2013,7(1):1-3.
[9]丁波,李忠,劉元直,等.進展期胃癌根治術中脾門淋巴結清掃的臨床意義[J].中國普通外科雜志,2014,23(1):133-135.
[10]Hyung WJ, Lim JS, Song J, et a1.Laparoscopic spleenpreserving splenic hilar lymph node dissection during total gastrectomy for gastric cancer[J].JAm Coll Surg,2008,207(2):e6-e11.
[11]黃昌明,林建賢.腹腔鏡胃癌根治術淋巴結清掃手術入路的合理選擇[J].中國腫瘤臨床,2017,44(4):151-154.
[12]Huang CM, Chen QY, Lin JX, et al. Laparoscopic spleen-preserving No.10 Lymph node dissection for advanced proximalgastric cancer usinga leftapproach [J].Ann Surg Oncol,2014,21(6):2051.

