移植2枚凍融胚胎發(fā)生單卵單胎合并單卵雙胎并成功減胎一例
胡衛(wèi)華,姜根風,徐慶陽
(皖南醫(yī)學院第一附屬醫(yī)院弋磯山醫(yī)院生殖醫(yī)學中心,蕪湖 241001)
近年來,輔助生殖技術(ART)普及應用且不斷發(fā)展,解決了大部分不孕不育夫婦的生育問題,同時增加了多胎妊娠的發(fā)生,雙胎最多見,其中大部分是由于多個胚胎移植導致的異卵雙胎(dizygotic twins,DZT)。還有一種少見的現(xiàn)象即單卵雙胎(monozygotic twins,MZT),是胚胎發(fā)育早期的某個階段單個受精胚胎分裂成兩個胚胎的結(jié)果。多胎妊娠對母兒均有嚴重不良影響,其中MZT的產(chǎn)科并發(fā)癥及不良妊娠結(jié)局的風險更高。為降低多胎妊娠率、改善多胎妊娠結(jié)局,多胎妊娠減胎術(multifetal pregnancy reduction,MFPR)是首選的補救措施。本文報道1例凍融胚胎移植(FET)周期移植2枚胚胎獲三胎妊娠(單卵單胎合并單卵雙胎)并成功減一胎的病例,結(jié)合文獻總結(jié)分析多胎妊娠中MZT發(fā)生率、不良影響、ART中影響MZT發(fā)生的相關因素及治療。
一、臨床資料
患者趙某,28歲,因“FET助孕治療獲宮內(nèi)三胎妊娠”,要求行多胎妊娠減胎術。BMI 20.70 kg/m2;月經(jīng)史:初潮13歲,7 d/28~60 d,量中;孕產(chǎn)史:0-0-0-0。患者因“原發(fā)性不孕癥、多囊卵巢綜合征、亞臨床甲狀腺功能減退、3次人工授精”未獲孕于我中心行IVF-ET助孕治療,長效長方案,形成胚胎7枚,全胚冷凍。患者2016年7月7日行首次FET助孕治療,自然周期,移植2枚優(yōu)質(zhì)胚胎(2枚8CⅠ級胚胎),獲宮內(nèi)3胎妊娠。2016年8月12日我中心陰道超聲檢查(TVS)提示:宮內(nèi)三胎妊娠,大小約7~8周,單卵雙胎(GS1、GS2)+單卵單胎(GS3)(圖1)。
患者堅決要求保留2胎,根據(jù)胎兒位置及減胎原則,與患者夫妻協(xié)商后決定減滅單卵雙胎中的1胎。我中心完善相關檢查,于2016年8月18日(移植后6周,孕8+3周)行TVS引導下MFPR,17G雙腔COOK取卵針在B超定位下對準目標胎兒——單卵雙胎中的1胎(GS2,圖1中黑色箭頭所指)迅速進針,穿刺心臟部位,確定穿刺針位于胎心后,先加負壓300 mmHg,穿刺針塑料導管內(nèi)無任何吸出物,進一步證實針尖位于胎心內(nèi),后改為20 ml注射器人工抽吸,可見管內(nèi)少許胚芽組織,胚體略縮小,撤去負壓檢查吸出物,確認為部分胚胎組織,以穿刺針穿入胚體加100~120 mmHg負壓,持續(xù)1~2 min,通過對胚體的機械破壞導致胎心消失。減胎過程順利,術后20 min觀察GS1、GS3見胎心,GS2未見胎心。術后予黃體支持及抗感染治療。減胎術后8 d復查TVS示:宮腔內(nèi)雙活胎(三胎減一胎術后)(圖2)。患者成功減胎并持續(xù)妊娠,2017年2月11日孕33+5周于外院行剖宮產(chǎn)術,術中見2個羊膜囊、2條臍帶分別連著2枚部分融合的胎盤,剖宮產(chǎn)分娩2名健康男活嬰,體重分別為2 050 g、2 200 g。現(xiàn)母嬰情況良好,兩男嬰外貌特征不相像。
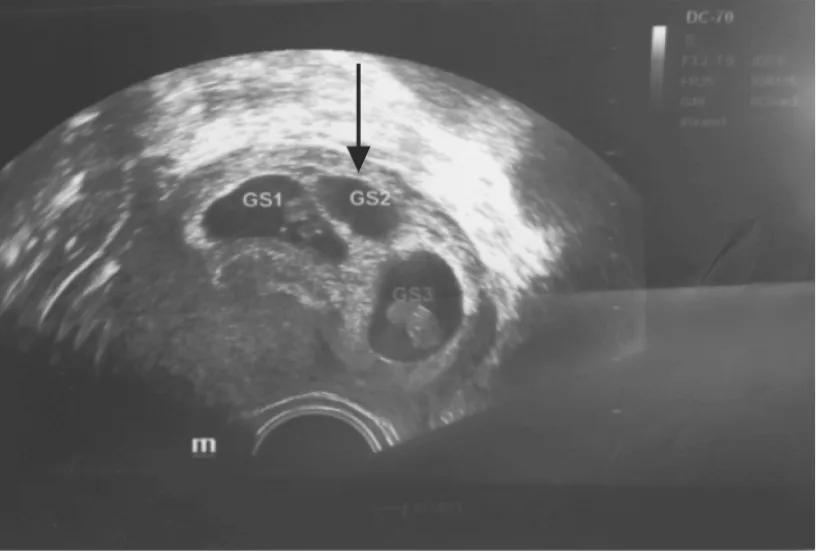
箭頭示減胎目標圖1 減胎術前TVS影像圖
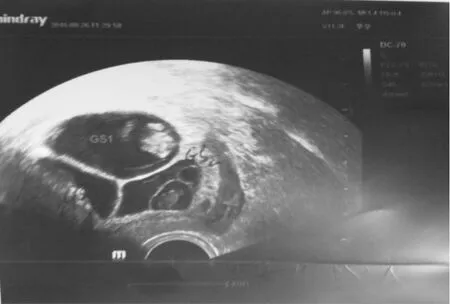
圖2 減胎術后8天TVS影像圖
二、討論
多胎妊娠是指一次妊娠子宮腔內(nèi)同時有2個或2個以上胎兒,雙胎最多見,三胎少見。多胎妊娠是促排卵藥物及ART應用的主要并發(fā)癥之一。多胎妊娠的發(fā)生率與種族、遺傳因素、年齡、產(chǎn)次、內(nèi)源性促性腺激素及促排卵藥物的應用相關。ART助孕患者多胎妊娠率高達30.5%,其中雙胎出生率28.9%,三胎或三胎以上出生率1.6%[1]。
雙胎妊娠包括異卵雙胎(DZT)和單卵雙胎(MZT)。DZT的機制和影響因素是眾所周知的,主要與遺傳因素、卵巢刺激方案及多個胚胎移植等因素相關。MZT發(fā)生于一個受精卵分裂成兩個單獨的胚胎,病因尚不清楚。MZT在自然受孕中非常少見,總發(fā)病率僅約0.4%~0.45%[2],同卵三胞胎的發(fā)病率更是極為罕見,約0.000023%[3]。1984年Yovich等[4]第一次報道了IVF發(fā)生MZT的案例,自那以后,許多研究已證實MZT發(fā)生率增加與ART相關。大量的研究表明,ART中MZT發(fā)生率是自然受孕的2~12倍[5],ART助孕產(chǎn)生同卵三胞胎也有報道[6]。然而,由于多個胚胎移植和早期胚胎死亡,可能掩蓋了MZT實際發(fā)生率與ART的相關性。
胎盤情況是MZT妊娠結(jié)局的重要影響因素,因為并發(fā)癥的發(fā)生在很大程度上取決于胎盤共享程度。MZT根據(jù)胚胎分裂時所處的時期不同,可分為以下4種類型[7]:(1)雙絨毛囊雙羊膜囊(dichorionic diamniotic,DCDA),雙胎有各自的胎盤;(2)單絨毛囊雙羊膜囊(monochorionic diamniotic,MCDA),雙胎共一個胎盤,但各有各自的羊膜囊;(3)單絨毛囊單羊膜囊(monochorionic monoamniotic,MCMA),雙胎共一個胎盤,且處于同一個羊膜囊內(nèi);(4)不同程度、不同形式的聯(lián)體嬰兒。在目前的研究中,DCDA、MCDA和MCMA三種類型在MZT中的占比分別為33.3 %、46.7 %和20 %,連體嬰兒極為罕見約占1~2 %[8]。
多胎妊娠產(chǎn)科及兒科并發(fā)癥發(fā)生率明顯高于單胎妊娠,MZT更是由于并發(fā)癥的風險顯著增加而備受關注。產(chǎn)科并發(fā)癥包括[9]:惡心嘔吐、貧血、妊娠高血壓和先兆子癇、羊水過多、胎膜早破及臍帶脫垂、胎位異常、胎盤早剝、難產(chǎn)及產(chǎn)后出血的發(fā)生率及剖宮產(chǎn)率增加;MZT并發(fā)癥包括[10]:胎兒生長受限、胎兒發(fā)育異常及臍帶異常、胎兒早產(chǎn)的發(fā)生率、圍產(chǎn)兒的發(fā)病率和死亡率升高。此外,同卵雙胎妊娠特殊的并發(fā)癥,取決于他們的羊膜性和絨毛膜性。大約9%~15%單絨毛膜雙胎會發(fā)生雙胎輸血綜合癥(Twin-twin transfusion syndrome,TTTS)[11],此外還存在臍帶纏繞的危險。隨著生育觀念的改變,以及我國二孩政策全面放開,高齡不孕癥患者比例有明顯增加趨勢,而高齡女性多胎妊娠風險也顯著增高。
近年來ART的日益普及,被認為與MZT發(fā)生率增加相關,其增加的確切機制一直有爭議。顯然,胚胎卵裂的時刻在其中起著重要的作用。然而,目前還沒有一個單一的理論可以解釋ART助孕治療后胚胎分裂機制改變導致MZT的發(fā)生率增加。以下為目前研究顯示ART助孕治療中可能與MZT發(fā)生相關的因素:
1.年齡:各學者對于孕婦年齡對MZT發(fā)生的影響有一些分歧。有文獻表明,35歲以上孕婦較25歲以下MZT發(fā)生率增加12%~22%[12]。然而另有一些學者認為,母親的年齡和MZT之間沒有關聯(lián)[13]。有研究者提出,隨著孕婦年齡的增加,透明帶的平均厚度逐漸減小,這可能會改變正常的孵化過程[14],因此認為高齡可能增加MZT的發(fā)生率。
2.卵巢刺激:Schachter等[15]報道,使用促排卵藥物及IVF中的促性腺激素控制性卵巢刺激和誘導排卵的孕婦,MZT發(fā)生率更高。有研究表明,通過誘導排卵的激素刺激卵巢,可導致著床延遲或透明帶硬化,可能是MZT增加的原因[16]。
3.透明帶:ART中為了提高受精率和著床率以及檢測遺傳病常應用三種透明帶操作技術,包括卵胞漿內(nèi)單精子注射(ICSI)、輔助孵化(assisted hatching,AH)、以及移植前基因診斷(PGD)。有報告表明透明帶的操作增加了MZT的風險[17]。相反,有些研究顯示透明帶操作與MZT發(fā)生率的增加無相關性[18]。
4.溫度:有研究已證實,溫度波動可影響魚胚胎發(fā)育,增加MZT的發(fā)生[19]。在ART中唯一與溫度相關的就是胚胎冷凍及解凍復蘇。Faraj等[20]曾提到過胚胎冷凍及復蘇可能與MZT相關。然而有報道稱移植冷凍胚胎與MZT沒有關系[21],如果胚胎冷凍復蘇可以增加MZT的發(fā)生,其可能與透明帶硬化直接相關而非溫度效應。
5.囊胚移植:由于多胎妊娠風險高,ART必須以提高著床率、減少多胎妊娠率為目標。實現(xiàn)這一目標的方法之一是將部分胚胎體外培養(yǎng)后5~7 d形成囊胚后再行囊胚移植。單囊胚移植的目的是為了實現(xiàn)單胎妊娠,降低多胎妊娠的風險,移植胚胎數(shù)目的減少不僅沒有降低著床率,且已被證明臨床妊娠率高,異卵雙胎率可大幅降低[22]。但是越來越多的數(shù)據(jù)表明,試管嬰兒的單卵雙胎風險增加,特別是長時間體外培養(yǎng)與囊胚移植后[23]。
6.不利的培養(yǎng)條件:Edwards等[24]研究表明,胚胎體外培養(yǎng)的可以誘發(fā)MZT。人類透明帶暴露于人工介質(zhì)中可導致透明帶硬化,增加透明帶的脆性,體外培養(yǎng)亦可能會干擾細胞間黏附。Cassuto等[25]表明改進培養(yǎng)基可以降低MZT的發(fā)病率。
7.其他:自然周期行FET前同房發(fā)生多胎妊娠十分罕見,國內(nèi)未見報道,國外有4例文獻報道,且均證實為異卵多胎妊娠:自然周期移植1枚胚胎和自然受孕同時發(fā)生造成異卵雙胎妊娠2例,異卵四胎妊娠2例[26]。而自然周期行FET前同房發(fā)生MZT尚未見報道。
多胎妊娠確診主要依靠超聲檢查,由于多胎妊娠的特殊性及復雜性,超聲檢查容易漏診及誤診,低估了妊娠風險。因此,孕早、中期,尤其是孕早期,詳盡的超聲檢查極為重要,臨床醫(yī)生必須提高多胎妊娠特別是對于MZT的診斷技術。鑒別單卵雙胎合子性的“金標準”是產(chǎn)后的基因檢測,而陰道超聲可以及早發(fā)現(xiàn)多胎妊娠并判斷羊膜性及絨毛膜性,以及時行減胎術,降低各種并發(fā)癥發(fā)生率。
衛(wèi)生部文件(衛(wèi)科教發(fā)[2003]176號)人類輔助生殖技術規(guī)范中明確規(guī)定,多胎妊娠必須實施減胎術,避免雙胎,嚴禁三胎和三胎以上的妊娠分娩。MFPR是降低多胎妊娠率的首選的安全有效的補救方法。減胎原則為:(1)選擇B超影像學上含胚體最小的孕囊;(2)選擇最易于穿刺的孕囊;(3)選擇接近宮頸位置的孕囊;(4)多胎妊娠中非染色體結(jié)構畸形主要發(fā)生于單卵雙胎,故三胎及三胎以上的多胎妊娠減胎時應首選單卵雙胎孕囊,保留單胎[27],可減少保留胎兒染色體異常及畸形發(fā)生率。
由于MZT特殊的并發(fā)癥取決于他們的羊膜性及絨毛膜性,而早期陰道超聲難以分辨多胎妊娠孕婦胚胎的絨毛膜性,且80%自然減胎的發(fā)生于孕8周左右[28],自然減胎剔除了部分染色體異常的胚胎,因此有人認為應等待至孕8周左右,有一部分患者可自然減胎因而無需施行減胎術。陰道超聲判斷胚胎的絨毛膜性后實施減胎更安全,減胎后妊娠結(jié)局更好。
MFPR常用的途徑有經(jīng)宮頸、經(jīng)陰道、經(jīng)腹壁途徑,可采用胚體抽吸、機械絞殺及藥物注射的方法。特殊的單絨毛膜多胎不可運用藥物注射方法,因單絨多胎胎盤間存在豐富的血管吻合支,若只選擇其中一胎為被減胎兒,注射的藥物可通過血管吻合支進入保留胎兒體內(nèi),此外,被減胎兒死亡后,保留胎兒的血液可通過交通支流入死胎,導致活胎失血死亡[29]。
MFPR是必要且安全的。大量研究結(jié)果表明[30],減胎術并不增加流產(chǎn)的風險,減胎后孕婦孕期風險降低,妊娠期延長,產(chǎn)科及圍生兒并發(fā)癥發(fā)生率降低,MFPR可以明顯改善妊娠過程和臨床結(jié)局。
對單絨毛膜雙胎進行減胎,術前需要詳實評估B超的情況,與患者夫婦充分溝通,告知繼續(xù)妊娠及減胎風險,除了感染、出血、減胎失敗等常規(guī)減胎風險,還有單絨毛膜雙胎的特殊風險:因胎盤間存在豐富的血管吻合支,減滅其中一胎可能發(fā)生雙胎輸血綜合癥(TTTS),影響被保留胚胎血供導致被保留胚胎死亡,需充分知情同意后并簽署知情同意書。妊娠早期減胎可選擇胚體抽吸及機械絞殺,單卵雙胎為單絨毛膜雙羊膜囊,且兩個胚胎間有一定安全距離者減胎結(jié)局好。這對臨床醫(yī)生的操作技術要求極高,需要定位準確、操作迅速、手法輕柔、技術嫻熟,盡量減少對被保留胚胎的影響。孕中晚期可選擇臍帶血流阻斷技術完成,目前主要的方式是臍帶血管雙極電凝和射頻消融術。
綜上所述,ART增加了多胎妊娠的發(fā)生率,與MZT亦有一定相關性。多胎妊娠尤其是MZT,對于母兒均有嚴重不良影響。對于ART助孕患者,選擇性單胚胎或者單囊胚移植與移植2~3枚胚胎的妊娠率無明顯差異,且可以降低多胎妊娠發(fā)生率[31]。臨床醫(yī)生需不斷提高多胎妊娠尤其單卵雙胎診斷技術,熟練掌握減胎術操作流程及規(guī)范。經(jīng)ART助孕患者建議常規(guī)行早期陰道超聲檢查,一旦超聲診斷多胎妊娠,應判斷胚胎的羊膜性及絨毛膜性后,適時行減胎術,可改善多胎妊娠的妊娠過程和臨床結(jié)局。
【參考文獻】
[1] Assisted Reproductive Technology Success Rates.National Summary and Fertility Clinic Reports[R]. National Center for Chronic Disease Prevention and Health Promotion Division of Reproductive Health,2011:11.
[2] Saito H,Tsutsumi O,Noda Y,et al. Do assisted reproductive technologies have effects on the demography of monozygotic twinning?[J]. Fertil Steril,2000,74:178-179.
[3] Imaizumi Y,Nonaka K. Rising trizygotic triplet rates in Japan,1975-1994[J]. Acta Genet Med Gemellol(Roma),1997,46:87-98.
[4] Yovich JL,Stanger JD,Grauaug A,et al. Monozygotic twins from in vitro fertilization[J]. Fertil Steril,1984,41:833-837.
[5] Vitthala S,Gelbaya TA,Brison DR,et al. The risk of monozygotic twins after assisted reproductive technology: a systematic review and meta-analysis[J]. Hum Reprod Update,2009,15:45-55.
[6] Li Y,Yang D,Zhang Q. Dichorionic quadramniotic quadruple gestation with monochorionic triamniotic triplets after two embryos transfer and selective reduction to twin pregnancy: case report[J]. Fertil Steril,2009,92:e13-15.
[7] Benirschke K. The monozygotic twinning process,the twin-twin transfusion syndrome and acardiac twins[J]. Placenta,2009,30:923-928.
[8] Hall JG. Twinning[J]. Lancet,2003,362:735-743.
[9] Reh A,F(xiàn)ino E,Krey L,et al. Optimizing embryo selection with day 5 transfer[J]. Fertil Steril,2010,93:609-615.
[10] Dickey RP. Strategies to reduce multiple pregnancies due to ovulation stimulation[J]. Fertil Steril,2009,91:1-17.
[11] Martin JA,Hamilton BE,Sutton PD. et al. Births: final data for 2005[J]. Natl Vital Stat Rep,2007,56:1-103.
[12] Steinman G. Mechanisms of twinning. Ⅱ. Laterality and intercellular bonding in monozygotic twinning[J]. J Reprod Med,2001,46:473-479.
[13] Skiadas CC,Missmer SA,Benson CB,et al. Risk factors associated with pregnancies containing a monochorionic pair following assisted reproductive technologies[J]. Hum Reprod,2008,23:1366-1371.
[14] Sun YP,Xu Y,Cao T,et al. Zona pellucida thickness and clinical pregnancy outcome following in vitro fertilization[J]. Int J Gynaecol Obstet,2005,89:258-262.
[15] Schachter M,Raziel A,F(xiàn)riedler S,et al. Monozygotic twinning after assisted reproductive techniques: a phenomenon independent of micromanipulation[J]. Hum Reprod,2001,16:1264-1269.
[16] Van der Auwera I,D’Hooghe T. Superovulation of female mice delays embryonic and fetal development[J]. Hum Reprod,2001,16:1237-1243.
[17] Skiadas CC,Missmer SA,Benson CB,et al. Risk factors associated with pregnancies containing a monochorionic pair following assisted reproductive technologies[J]. Hum Reprod,2008,23:1366-1371.
[18] Tarlatzis BC,Qublan HS,Sanopoulou T,et al. Increase in the monozygotic twinning rate after intracytoplasmic sperm injection and blastocyst stage embryo transfer[J]. Fertil Steril,2002,77:196-198.
[19] Stockard CR. Developmental rate and structural expression: An experimental study of twins,‘double monsters’ and single deformities,and the interaction among embryonic organs during their origin and development[J]. Am J Anat,1921,28:115-277.
[20] Faraj R,Evbuomwan I,Sturgiss S,et al. Monozygotic triplet pregnancy following egg donation and transfer of single frozen-thawed embryo[J]. Fertil Steril,2008,89:1260.e9-e12.
[21] Alikani M,Cekleniak NA,Walters E,et al. Monozygotic twinning following assisted conception: an analysis of 81 consecutive cases[J]. Hum Reprod,2003,18:1937-1943.
[22] Thurin A,Hausken J,Hillensj? T,et al. Elective single-embryo transfer versus double-embryo transfer in in vitro fertilization[J]. N Engl J Med,2004,351:2392-2402.
[23] Vitthala S,Gelbaya TA,Brison DR,et al. The risk of monozygotic twins after assisted reproductive technology: a systematic review and meta-analysis[J]. Hum Reprod Update,2009,15:45-55.
[24] Edwards RG,Mettler L,Walters DE. Identical twins and in vitro fertilization[J]. J In Vitro Fert Embryo Transf,1986,3:114-117.
[25] Cassuto G,Chavrier M,Menezo Y. Culture conditions and not prolonged culture time are responsible for monozygotic twinning in human in vitro fertilization[J]. Fertil Steril,2003,80:462-463.
[26] 唐圓圓,劉國霖,滕曉明.移植2枚凍融胚胎后發(fā)生3絨毛膜3羊膜囊妊娠1例報道并文獻復習[J].生殖醫(yī)學雜志,2017,26:74-76.
[27] 胡琳莉,黃國寧,孫海翔,等. 多胎妊娠減胎術操作規(guī)范(2016)[J]. 生殖醫(yī)學雜志,2017,26:193-198.
[28] Rodríguez-González M,Serra V,Garcia-Velasco JA,et al. The ‘vanishing embryo’ phenomenon in an oocyte donation programme[J]. Hum Reprod,2002,17:798-802.
[29] 李占娥,孫繼美,李紅燕.超聲引導下選擇性妊娠減胎術43例臨床分析[J].醫(yī)學影像學雜志.2009,19:595-598.
[30] 馬艷華,邢福琪. 輔助生殖技術與多胎妊娠[J]. 生殖醫(yī)學雜志,2002,11:250-253.
[31] Practice Committee of the American Society for Reproductive Medicine,Practice Committee of the Society for Assisted Reproductive Technology. Guidelines on number of embryos transferred[J]. Fertil Steril,2009,92:1518-1519.

