膝關節急性后內側角損傷的關節鏡下診斷*
付昌馬,錢春生,劉家能
(安徽省合肥市第三人民醫院暨安徽醫科大學合肥第三臨床學院 骨科,安徽 合肥 230022)
膝關節的穩定性和功能依賴于關節周圍韌帶結構、半月板及軟骨結構等。對于膝關節后內側角(posteromedial corner,PMC)損傷研究甚少,PMC是目前全新的解剖結構。很多醫生誤將PMC損傷診斷為內側副韌帶損傷(medial collateral ligament,MCL)。PMC為內側后三分之一結構,解剖構成為:后斜韌帶(posterior oblique ligament,POL),內側半月板后角,腘斜韌帶(oblique popliteal ligament,OPL),5個半膜肌腱鞘附著部。POL受損為PMC損傷最為常見的類型,POL為PMC中最為重要的結構。目前研究證明POL是獨立于MCL的韌帶,在功能上或者在本質上存在明顯差異,各自具備不同的功能[1]。因此,如果將PMC損傷等同于MCL損傷,治療上將會給患者造成災難性后果,隨著戶外體育運動項目的人數遞增,迫切需要醫師能診斷PMC,才能預防不漏診,減輕膝關節并發癥。本文就本科2017年4月-2017年8月因外傷行膝關節鏡手術的7例急性PMC損傷患者資料進行回顧性研究,總結關節鏡下此類少見疾病表現,從關節鏡下觀察此病著手,研究出診斷急性PMC損傷可能的征象。同時進行急性PMC損傷修補,觀察膝關節間隙穩定性,為完善治療提供方向。
1 資料和方法
1.1 一般資料
選取2017年4月-2017年8月于同一治療組連續治療7例急性PMC損傷患者。其中,男4例,女3例,年齡37~59歲,平均49.6歲。車禍傷導致的患者為4例、扭傷2例、1例為高處墜落傷。7例患者術前MRI均提示Ⅱ°以上的MCL損傷;7例患者術前放射X線在應力位置下均有內側間隙加大;7例患者術前膝關節屈曲30°及0°位外翻位應力試驗均為陽性,見圖1。合并內側半月板后角損傷7例;合并交叉韌帶損傷6例。本研究納入患者術前進行手術同意書簽字,醫院倫理委員會審核批準。納入標準:①急性PMC損傷患者,病程短于2周;②術前磁共振成像(magnetic resonance imaging,MRI)均提示MCL損傷,見圖2;X線檢查均有內側間隙異常;③體檢膝關節屈曲30°時外翻位應力試驗陽性及0°外翻位應力試驗均為陽性;④雙膝受傷前力線正常。排除標準:①膝關節嚴重變形;②超過2周損傷;③體檢膝關節屈曲30°時外翻位應力試驗陽性及0°外翻位應力試驗均為陰性;④膝關節關節間隙嚴重變窄;⑤廣泛軟骨剝脫;⑥不能耐受手術患者等。
1.2 手術方法

圖1 術前物理學檢查Fig.1 Preoperative physical examination
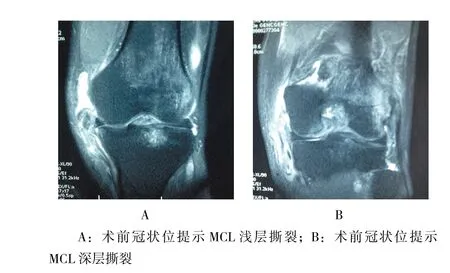
圖2 術前MRI顯示MCL損傷Fig.2 Preoperative MRI findings showed MCL damage
入院時靜息狀態下進行疼痛視覺模擬評分(visual analogue score,VAS)。所有手術均由同一個術者完成。手術步驟:①患者平臥位,手術采用椎管內麻醉或者全身麻醉,常規下肢術野碘伏消毒,鋪巾;②寬橡皮帶進行下肢驅血,下肢氣壓止血帶維持400 mmHg(1 mmHg=0.133 Kpa);③常規膝關節入路,關節鏡下探查:是否輕松觀察到內側半月板后角?內側半月板是否容易上抬?探鉤掀起是否困難?有無半月板損傷?如果出現撕裂,進行藍鉗咬除,打磨成形;如果出現半月板后角松動或者需要縫合的,半月板縫合箭予以縫合。有無交叉韌帶損傷?如果出現前后交叉韌帶水腫,予以等離子刀進行皺縮;如果需要重建術,術中一期重建交叉韌帶;重點對POL及OPL關節囊部分進行探查,關節鏡下找到POL及OPL和MCL關節囊部分,看從股骨側還是脛骨側撕裂,導針插入撕裂部位;以導針為中心,內側輔助切口,找到MCL損傷,重點找到POL或者OPL損傷處;直徑為4.5 mm可吸收錨釘鉆入股骨或者脛骨撕裂處,錨釘上縫線進行縫合,特別強調MCL和POL或者OPL損傷獨立縫合;④再次置入鏡頭探查內側間室,無特殊體位很難完整觀察到內側半月板后角,術后進行膝關節屈曲30°時及0°伸直位外翻位應力試驗陰性。急性膝關節PMC損傷關節鏡下及小切口切開探查表現,見圖3和4。
1.3 術后處理
術后使用下肢支具進行固定4周,2周后可以在床上去除支具進行膝關節伸屈訓練,支具在訓練之余繼續佩戴。
1.4 觀察指標
術后2個月進行雙膝關節屈曲30°及0°位外翻位應力X線檢查、應用VAS評分評估靜息狀態下疼痛狀況。VAS評分卡片上橫線一端為0,表示無痛;另外一側為10,表示疼痛劇烈到無法忍受。中間一段表示不同程度的疼痛。健側膝作為對照組。
1.5 統計學方法
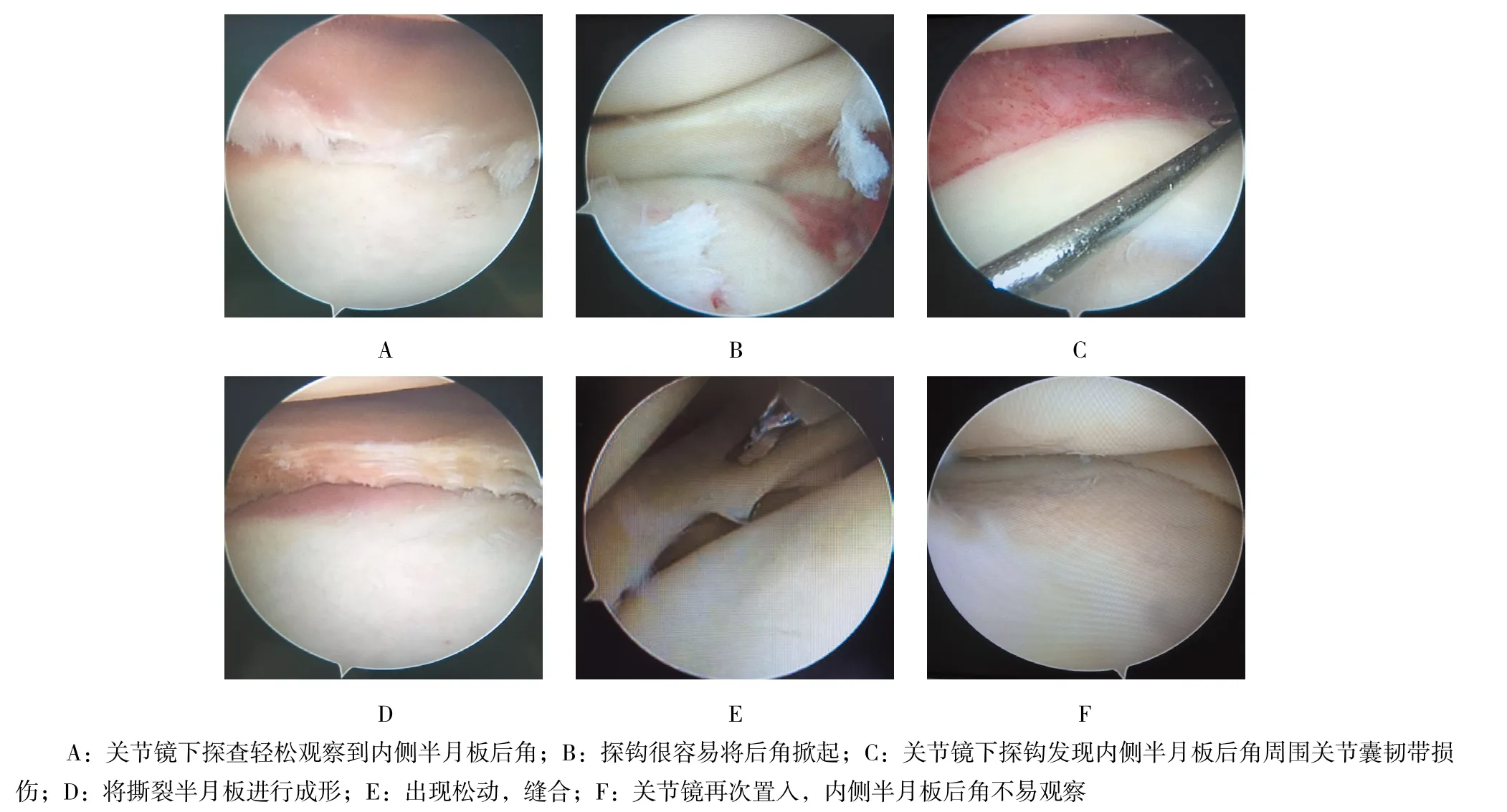
圖3 術中關節鏡下觀察及處理Fig.3 Intraoperative observed under arthroscopy and processing
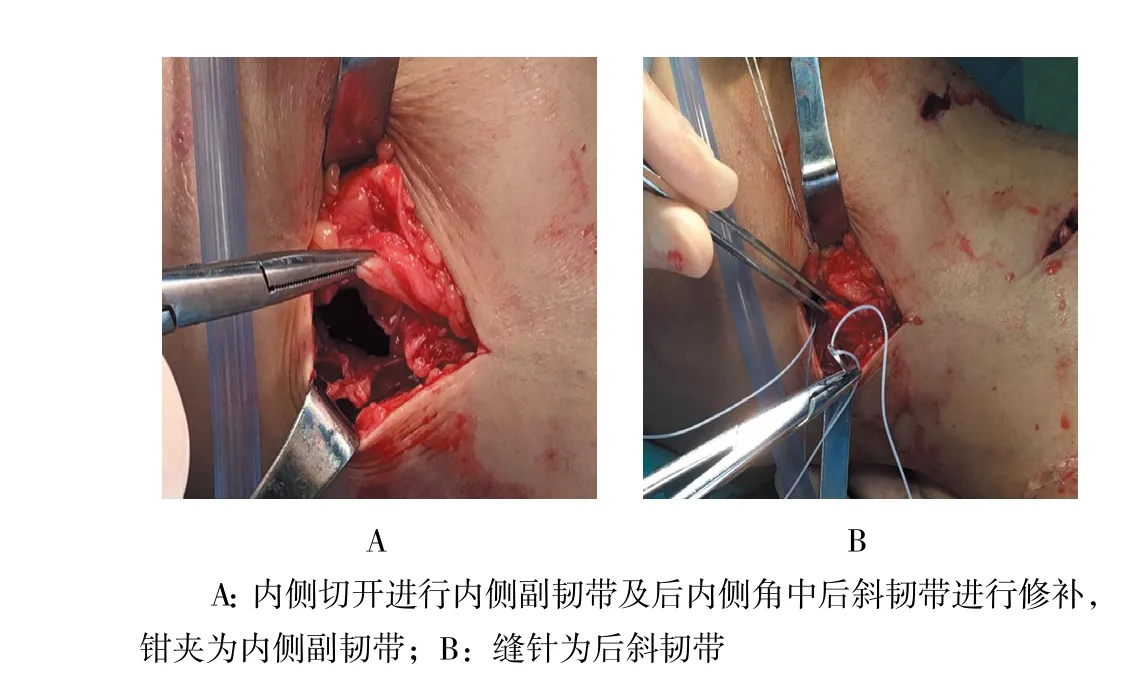
圖4 縫合韌帶Fig.4 Suturing ligament
采用SPSS 13.0軟件進行統計,雙膝關節屈曲30°時及0°位外翻位應力X線檢查內側間隙及術前與術后VAS評分為正態分布數據,且方差齊,以均數±標準差(±s)表示,組間采用t檢驗;計數資料以率(%)表示。P<0.05為差異有統計學意義。
2 結果
2.1 患者術后情況
納入7例膝關節后內側角損傷患者均獲得隨訪,無脫落。隨訪時間均在術后第2個月,均無明顯疼痛及膝關節不穩定現象出現。關節鏡下探查發現:7例患者全部不需要特殊體位輕松觀察到內側半月板后角,占100.0%;7例患者全部出現內側半月板后角周圍關節囊韌帶損傷(100.0%)。5例患者出現內側半月板后角容易上抬(71.4%);3例患者出現內側半月板后角撕裂(42.8%);3例患者出現內側半月板后角松動,占42.8%。
2.2 膝關節內側間隙術前與術后2個月在膝關節屈曲30°及0°的變化
膝關節內側間隙術前與術后2個月在膝關節外翻應力屈曲30°比較為(9.2±1.3)和(3.0±1.0)mm;膝關節內側間隙術前與術后2個月在膝關節外翻應力0°比較為(8.8±1.1)和(2.9±1.0)mm,差異均有統計學意義(P<0.05),表明術前內側間隙增大。術后2個月在膝關節外翻應力屈曲30°與健側膝比較(3.0±1.0)和(2.9±1.2)mm;術后2個月在膝關節外翻應力0°與健側膝比較(2.9±1.0)和(2.8±1.2)mm;比較差異無統計學意義(P>0.05),表明術后內側間隙正常。術前與術后2個月膝關節疼痛VAS評分(5.4±0.3)和(2.3±1.1)分,差異有統計學意義(P<0.05),表明術后疼痛好轉。見表1和2。
表1 術前與術后2個月膝關節外翻應力30°及0°的內側間隙比較 (n=7,mm,±s)Table 1 Compression of medial clearance in knee valgus stress buckling 30°and 0°before and 2 months after operation (n=7,mm,±s)

表1 術前與術后2個月膝關節外翻應力30°及0°的內側間隙比較 (n=7,mm,±s)Table 1 Compression of medial clearance in knee valgus stress buckling 30°and 0°before and 2 months after operation (n=7,mm,±s)
時點 屈曲30° 伸直0°術前 9.2±1.3 8.8±1.1術后2個月 3.0±1.0 2.9±1.0 t值 4.22 3.74 P值 0.017 0.019
表2 術后2個月膝關節外翻應力屈曲30°及0°內側間隙與健側膝比較 (n=7,mm,±s)Table 2 Compression of medial clearance in knee valgus stress buckling 30° and 0° between the post-operation and normal knee 2 months after operation(n=7,mm,±s)
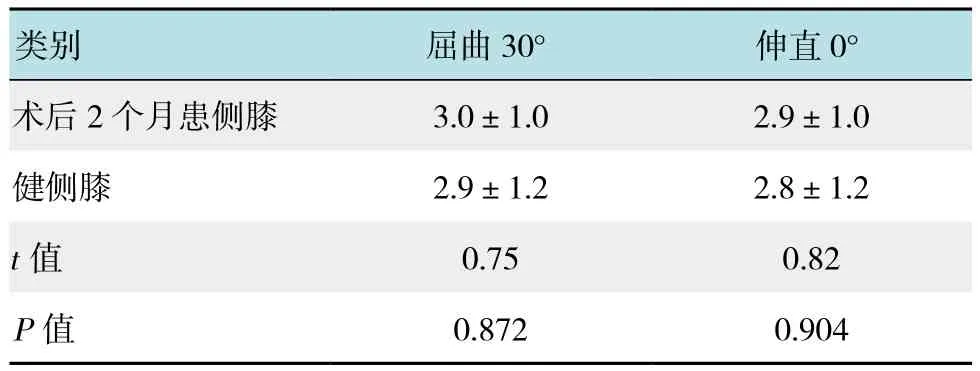
表2 術后2個月膝關節外翻應力屈曲30°及0°內側間隙與健側膝比較 (n=7,mm,±s)Table 2 Compression of medial clearance in knee valgus stress buckling 30° and 0° between the post-operation and normal knee 2 months after operation(n=7,mm,±s)
類別 屈曲30° 伸直0°術后2個月患側膝 3.0±1.0 2.9±1.0健側膝 2.9±1.2 2.8±1.2 t值 0.75 0.82 P值 0.872 0.904
3 討論
3.1 PMC解剖全新認識
膝關節解剖內側骨性標志為三個部分:腓腸肌結節、內收肌結節、內上髁。淺層內側副韌帶(superficial medial collateral ligament,sMCL)平均長度約為(98.0±6.7)mm,近段位于股骨附著印跡的MCL寬度平均約為(9.6±1.3)mm,距離內上髁后方長約4.8 mm,位于關節面的MCL表面寬度約為(14.6±3.1)mm;內側半月板脛骨部分和內側半月板股骨部分組成深層內側副韌帶(deep medial collateral ligament,dMCL)[2]。PMC解剖構成:內側半月板后角、OPL、5個半膜肌腱鞘附著部、POL。OPL起源于脛骨髁內側,半膜肌的脛骨側肌腱延續過來,于同樣來自內側關節囊部分纖維融合,走形斜向外上方,止點位于股骨外上髁的腓腸豆,行徑POL部分纖維與腓腸肌肌腱和關節囊融合。解剖學研究長約39.5 mm,寬約22.6 mm。POL位于股骨附著印跡距離內收肌結節遠端約為7.7 mm、后方約6.4 mm、距離腓腸肌結節遠端約1.4 mm、前方約2.9 mm,部分與關節囊融合,止點位于脛骨內側髁。從解剖結構看,PMC構成包括關節內和關節外組織,不能將PMC結構等同于MCL,同樣MCL損傷不等同于PMC損傷。生物力學研究發現[3],PMC在維持膝關節外翻和旋轉穩定性方面均起重要作用。
3.2 初始診斷PMC損傷
解剖上看,MCL與PMC結構相近,本研究7例患者均MCL嚴重損傷和PMC損傷。是否單獨出現PMC損傷?由于樣本量較少,有待進一步研究。初始診斷主要依靠MRI及物理學體檢。常見MCL損傷在物理學體檢發現:膝關節在屈曲30°時外翻應力試驗為陽性;膝關節在0°位下外翻應力試驗陰性[4]。原因在于當膝關節完全處于0°條件下,PMC、后側關節囊部分被拉緊,外翻應力試驗很難出現陽性結果;當膝關節處于屈曲30°時外翻應力作用下,PMC松弛,導致膝關節進行外翻應力試驗時容易出現陽性結果。7例患者術前MRI均提示MCL損傷。由此推理,膝關節30°外翻應力試驗陽性、0°位下外翻應力試驗陰性、MRI均提示MCL損傷,提示單獨MCL損傷。膝關節屈曲30°時及0°外翻應力試驗均陽性、MRI均提示MCL損傷,提示PMC及MCL均損傷。如果此時運用MRI及物理學體檢診斷PMC損傷進行切開修復手術時,從PMC解剖構成看,遺漏內側半月板、交叉韌帶是否損傷等問題,即使強行修復,術后很難達到理想的臨床效果,治療存在缺陷。本研究7例患者術前與術后2個月膝關節疼痛VAS評分為(5.4±0.3)和(2.3±1.1)分,比較差異有統計學意義(P<0.05),表明術后疼痛好轉。推斷原因在于既治療了膝關節穩定性,同時處理了內側半月板及交叉韌帶損傷問題。至于膝關節遠期功能問題,由于隨訪時間較短,有待進一步研究。
3.3 關節鏡下輔助診斷PMC損傷及處理
膝關節鏡是目前運動醫學診斷及處理關節內疾病首選的治療手段。關節鏡下進行探查,明確疾病損傷類型,可信度高。POL及OPL損傷關節囊部分、內側半月板后角損傷都可以在關節鏡下進行探查,這些結構組成PMC,故關節鏡下可以發現急性PMC損傷的一些征象。關節鏡技術處理內側半月板后角損傷是膝關節鏡常見手術之一,約占膝關節全部的手術比例約為10.0%~20.0%[5]。如果內側半月板損傷不進行手術處理,可加劇半月板纖維連續性中斷,結局是失去對關節的有效保護,產生關節內側間室的骨性關節炎發生[6]。關節鏡下同樣發現PMC結構中兩個最重要的POL及OPL關節囊部分撕裂,如果出現撕裂,內側半月板不穩定,容易松動,容易上抬。本研究5例患者出現內側半月板后角容易上抬(71.4%),容易出現上抬,說明半月板脛骨、股骨側韌帶損傷,半月板失去韌帶作用容易松弛。單純內側副韌帶損傷很難出現上抬。3例患者出現內側半月板后角損傷或松弛(42.8%),內側半月板后角屬于PMC組成,不能遺漏對半月板損傷處理。7例患者全部出現內側半月板后角周圍關節囊韌帶復合體損傷(100.0%),符合PMC組成損傷,PMC組成中重要的POL和OPL結構均與內側關節囊相融合,也是造成容易上抬的原因。7例患者全部不需要特殊體位輕松觀察到內側半月板后角(100.0%),常規內側半月板后角在關節鏡處理過程中,難點在于良好的暴露,強行進入容易造成軟骨的醫源性損傷,術中常常很難在滿意的暴露下操作[7]。近期很多學者嘗試進行內側副韌帶松解術,以期達到內側間隙加大,便于半月板后角損傷關節鏡下處理,松解不夠,觀察仍然困難[8-10]。7例患者關節鏡進入內側間室不需要任何松解及特殊體位,直接觀察到后角,說明內側間室距離較大。本文從另外輔助切開手術看,POL均撕裂,錨釘縫合MCL,同時縫合固定POL,不能遺漏縫合固定POL,為治療提供方向。可吸收錨釘具備把持力強、精確復位固定等優點[11-12]。膝關節術后2個月在膝關節屈曲30°和0°位外翻應力下與健側膝比較,差異無統計學意義(P>0.05),說明術后間隙正常,膝關節穩定性得到恢復。
綜上所述,當外傷患者MRI提示MCL損傷,體檢膝關節在屈曲30°及0°位下外翻應力試驗陽性,應高度懷疑急性PMC損傷。關節鏡下探查如果有輕松觀察半月板后角、內側半月板后角損傷或者松動、內側半月板周圍關節囊韌帶復合體損傷、內側半月板容易上抬等表現,考慮有PMC損傷。這樣術中處理不會遺漏,一期就能處理損傷的半月板及PMC韌帶結構,而不是只修復MCL。本研究重點在于診斷,也為治療提供方向,術后功能恢復有待下一步大樣本進行總結觀察。
參 考 文 獻:
[1]CRISCENTI G, DE MARIA C, SEBASTIANI E, et al.Reconstruction of medial patello-femoral ligament: Comparison of two surgical techniques[J]. J Mech Behav Biomed Mater, 2016,54: 141-148.
[2]LAPRADE R F, ENQEBRETSEN A H, LY T V, et al. The anatomy of the medial part of the knee[J]. J Bone Jiont Surg Am, 2007,89(9): 2000-2010.
[3]ZHANG H, SUN Y, HAN X, et al. Simultaneous reconstruction of the anterior cruciate ligament and medical collateral ligament in patients with chronic ACL-MCL lesions: a minimum 2-year follow-up study[J]. Am J Sports Med, 2014, 42(7): 1675-1681.
[4]TAKETOMI S, UCHIYAMA E, NAKAGAWA T, et al. Clinical features and injury patterns of medial collateral ligament tibial side avulsions: “Wave sign” on magnetic resonance imaging is essential for diagnosis[J]. Knee, 2014, 21(6):1151-1155.
[5]MORDECAI S C, AL-HADITHY N, WARE H E, et al. Treatment of meniscal tears: An evidence based approach[J]. World J Orthop,2014, 5(3): 233-241.
[6]MATHENY L M, OCKULY A C, STEADMAN J R, et al. Posterior meniscus root tears: associated pathologies to assist as diagnostic tools[J]. Knee Surg Sports Traumatol Arthrosc, 2015, 23(10):3127-3131.
[7]ATOUN E, DEBBI R, LUBOVSKY O, et al. Arthroscopic transportal deep medial collateral ligament pie-crusting release[J].Arthrose Tech, 2013, 2(1): e41-e43.
[8]MIHAKO W M, WOODARD E L, HEBERT C T, et al.Biomechanical validation of medial pie-crusting for soft-tissue balancing in knee arthroplasty[J]. J Arthroplasty, 2015, 30(2): 296-299.
[9]DE MAESENEER M, MARCELIS S, BOULET C, et al. Ultrasound of the knee with emphasis on the detailed anatomy of anterior,medial, and lateral structures[J]. Skeletal Radiol, 2014, 43(8):1025-1039.
[10]JAVIDA P, AHMED M, KAAR S G. Arthroscopic release of the deep medial collateral ligament to assist in exposure of the medial tibiofemora compartment[J]. Arthrosc Tech, 2014, 3(6):e699-e701.
[11]RUSS S D, TOMPKINS M, NUCKLEY D, et al. Biomechanical comparison of patellar fixation techniques in medial patellofemoral ligament reconstruction[J]. Am J Sports Med,2015,43(1): 195-199.
[12]ANDREWS S H, RATTNER J B, JAMNICZKY H A, et al. The structural and compositional transition of the medial roots into the fibrocartilage of the menisci[J]. J Anat, 2015, 226(2): 169-174.

