術后腎阻力指數對老年髖關節置換術后急性腎損傷的診斷價值*
李濤,劉健,陳曉東,王書鵬,陳德生,段軍
(北京市中日友好醫院 1.外科重癥醫學科,2.超聲診斷科,3.創傷骨科,北京 100029)
急性腎損傷(acute kidney injury,AKI)是老年髖關節置換術后常見的并發癥[1]。雖然有很多標志物用于監測腎損傷,但在臨床仍缺乏早期、準確且簡便的指標。隨著超聲技術的進步,基于阻力指數(resistive index,RI)的床旁超聲檢查技術也日趨成熟,可及時、無創地監測腎臟大循環與微循環的改變,間接反映腎功能狀況[2]。近年來,有學者在心臟手術后[3]、膿毒癥等[4]患者中證實腎RI可早期預測AKI發生。但在老年髖關節置換術后的應用,國內外還少見報道。本研究探討術后腎RI對老年髖關節置換術后AKI的診斷作用,為此類患者評估提供新的手段。
1 資料與方法
1.1 研究對象
選取2015年12月-2016年12月該院診治的91例老年髖關節置換術后患者。其中,男性48例,女性43例;年齡70~92歲,平均(78.28±11.03)歲。2012年改善全球腎臟病預后組織(kidney disease improving global guidelines,KDIGO)制定的AKI標準將患者分為非AKI組和AKI組。排除標準:①年齡<70歲;②合并慢性腎臟病、肝硬化、心功能不全、持續心律失常及慢性阻塞性肺疾病;③多發創傷;④懷疑或明確有腎動脈狹窄;⑤血流動力學不穩定或應用血管活性藥物。兩組一般資料比較,差異無統計學意義(P>0.05)。見附表。
1.2 方法
1.2.1 腎臟超聲檢查 在入外科重癥醫學科(SICU)1 h內由經過專門超聲培訓的醫師使用GE Vivid i彩色超聲診斷儀(4C-RS探頭,2~5 MHz,美國通用公司)進行腎臟超聲檢查,首選右側腎臟,測量腎臟葉間動脈RI并記錄。該醫師不參加患者診療、不知曉病情。RI測量過程中患者取仰臥位,先以彩色多普勒顯示腎內各級動脈,在彩色血流信號引導下將脈沖多普勒取樣容積置于腎皮質內的葉間動脈,聲束與血流基本平行后取頻譜,測量收縮期最大流速(Max)、舒張期最低流速(Min),計算 RI=(Max-Min)/Max。

附表 兩組一般資料比較
1.2.2 血肌酐(serum creatinine,Scr)檢測 在入SICU 1 h內及以后7 d,每天清晨空腹抽取靜脈血標本,采用酶法在Olympus 5400全自動生化分析儀(日本Olympus公司)上測定血肌酐。
1.2.3 AKI診斷標準 采用2012年KDIGO制定的AKI標準[5],達到下列之一即可:①腎功能在48 h內急劇下降,表現為Scr上升≥26.5 μmol/L;②已知或假定腎功能損害發生在7 d內,Scr上升≥基礎值1.5倍;③尿量 <0.5 ml/(kg·h)。
1.3 統計學方法
數據分析采用SPSS 20.0統計軟件,計量資料以均數±標準差(±s)表示,比較采用t檢驗,計數資料以率(%)表示,比較做χ2檢驗,繪制受試者工作特征(receiver operating characteristic, ROC)曲線,P<0.05為差異有統計學意義。
2 結果
2.1 兩組術后腎RI比較
AKI組術后腎RI為(0.74±0.03),非AKI組腎RI為(0.62±0.04),兩組術后腎RI比較,差異有統計學意義(t=16.320,P=0.001)。見圖1。
2.2 對AKI診斷ROC曲線分析
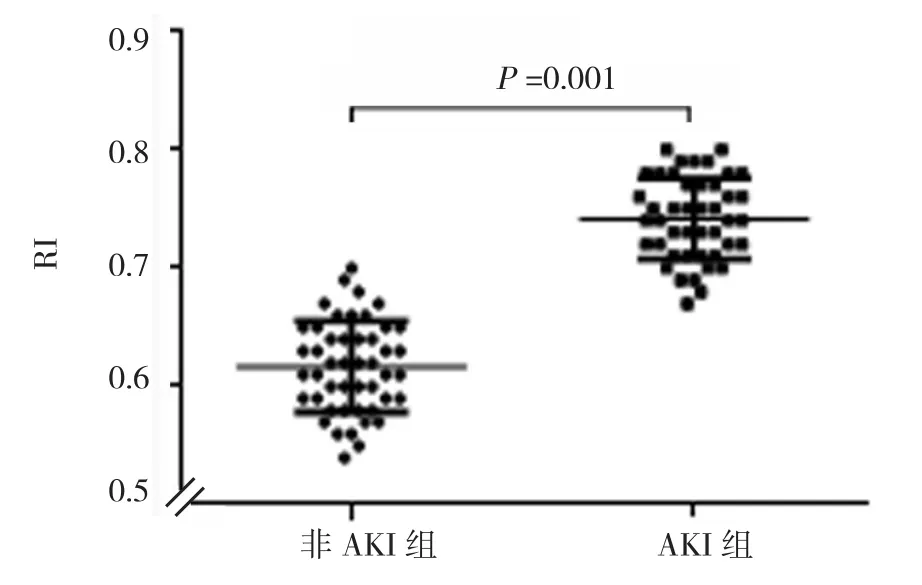
圖1 兩組術后腎RI比較
以患者診斷AKI作為陽性指標定義為1,分別繪制術后腎RI和Scr對AKI診斷的ROC曲線,曲線下面積分別為0.955(95%CI:0.912,0.980)、0.778(95%CI:0.681,0.876),均大于機會參考線下面積。見圖2。
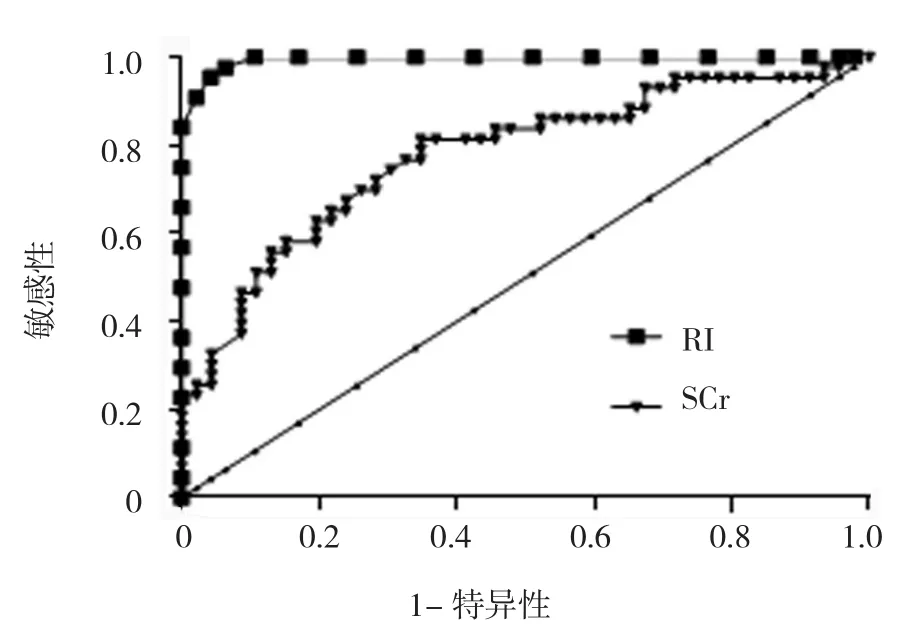
圖2 術后腎RI和Scr診斷AKI的ROC曲線
3 討論
AKI是老年髖關節置換術后嚴重并發癥之一,其導致患者醫療成本增加、住院時間延長及增加死亡風險[6]。主要原因之一是缺乏檢測AKI的早期標志物[7],致使診斷延誤、治療延遲[8]。傳統的腎功能、尿液分析等臨床常規檢查不能滿足AKI早期診斷要求[9]。中性粒細胞明膠酶相關脂質運載蛋白、胱抑素C等生物標志物在反應腎小球濾過率變化和腎小管損傷方面具有較高敏感性,但特異性差,且監測方法復雜,限制其臨床應用[10-12]。隨著臨床診斷技術發展,MRI等無創影像學檢查技術在AKI診斷方面發揮很大作用,因受條件所限、費用昂貴及不能床旁進行等,不作為首選檢查項目。由于超聲技術具有高度的可重復性、無創性及便捷性,近年來在急危重癥領域得到迅速發展和推廣。腎臟超聲更是危重患者全身超聲評估的重要內容,多普勒超聲可測量腎臟葉間動脈或者弓狀動脈的RI,一般認為正常值是0.6,0.7是正常上限[13]。研究顯示,基于腎RI的床旁腎臟超聲檢查在AKI早期診斷及病情評估方面具有自身優勢,已成為早期診斷和預防AKI的簡易手段。
老年髖關節術后AKI發生與基礎狀態、麻醉方式及術中液體管理等因素有關。本研究避免相關因素干擾,研究結果的有效性得到保證。本研究中AKI發生率為51.6%,高于一般文獻報道[14],主要原因是筆者選擇老年患者作為研究對象,這正是臨床實踐中需要特別關注的群體。通過監測患者術后腎RI,進一步繪制RI對AKI診斷的ROC曲線,發現術后腎RI與AKI有良好的相關性,對協助診斷AKI具有一定價值。不同于Scr、尿量等傳統,腎RI可作為AKI早期診斷指標,因腎RI比Scr升高提前1、2 d[15]。提前的異常結果可督促臨床醫生采取腎保護性的診療措施,諸如更細致的液體及血流動力學調整、盡量減少腎毒性藥物的應用等措施,可將AKI發生風險進一步降低。
本研究為單中心研究,樣本量少,且監測數據未包括術前結果,未能比較手術前后腎RI變化,這些都是該研究的不足之處,有待進一步的研究。
綜上所述,超聲測定的老年髖關節術后腎RI與AKI發生有關,可作為傳統腎功能評價方法的有益補充,值得臨床推廣。
[1]ULUCAY C, EREN Z, KASPAR E C, et al. Risk factors for acute kidney injury after hip fracture surgery in the elderly individuals[J].Geriatr Orthop Surg Rehabil, 2012, 3(4): 150-156.
[2]LE DORZE M, BOUGLé A, DERUDDRE S, et al. Renal doppler ultrasound: a new tool to assess perfusion in critical illness[J].Shock, 2012, 37(4): 360-365.
[3]BOSSARD G, BOURGOIN P, CORBEAU J J, et al. Early detetion of postoperative acute kidney injury by doppler renal resistive index in cardiac surgetry with cardiopulmonary bypass[J]. Br J Anaesth, 2011, 107(6): 891-898.
[4]DERUDDRE S, CHEISSON G, MAZOIT J X, et al. Renal arterial resistance in septic shock: effects of increasing mean arterial pressure with norepinephrine on the renal resistive index assessed with doppler ultrasonography[J]. Intensive Care Med, 2007, 33(9):1557-1562.
[5]ZARBOCK A, JOHN S, JORRES A, et al. New KDIGO guidelines on acute kidney injury[J]. Anaesthesist, 2014, 63(7): 578-588.
[6]BENNET S J, BERRY O M, GODDARD J, et al. Acute renal dysfunction following hip hip fracture[J]. Injury, 2010, 41(4): 335-338.
[7]ADIYANTI S S, LOHO T. Acute kidney injury (AKI) biomarker[J].Acta Med Indones, 2012, 44(3): 246-255.
[8]NADIM M K,GENYK Y S,TOKIN C, et al. Impact of the etiology of acute kidney iniury on outcomes following liver transplantation:acute tubular necrosis versus hepatorenal syndrome[J]. Liver Transpl, 2012, 18(5): 539.
[9]SPRENKLE P, RUSSO P. Molecular markers for ischemia, do we have something better then creatininme and glomerular fi ltration rate[J]. Arch Esp Urol, 2013, 66(1): 99-114.
[10]BAGSHAW S M, BENENETT M, HAASE M, et al. Plasma and urine neutrophil gelatinase-associated lipocalin in septic versus non-septic acute kidney injury in critical illness[J]. Intensive Care Med, 2010, 36(3): 452-461.
[11]HERGET-ROSENTHAL S, POPPEN D, HUSING J, et al.Prognostic value of tubular proteinuria and enzymuria in nonoliguric acute tubular necrosis[J]. Clin Chem, 2004, 50(3):552-558.
[12]KOYNER J L, VAIDYA V S, BENNETT M R, et al. Urinary biomarkers in the clinical prognosis and early detection of acute kidney injury[J]. Clin J Am Soc Nephrol, 2010, 5(12): 2154-2165.
[13]SCHNELL D, DARMON M. Renal Doppler to assess renal perfusion in the critically ill: a reappraisal[J]. Intensive Care Med,2012, 38(11): 1751-1760.
[14]JIANG E X, GOGINENI H C, MAYERSON J L, et al. Acute kidney disease after total hip and knee arthroplasty: incidence and associated factors[J]. J Arthroplasty, 2017, 32(4): 1061-1070.
[15]MARTY P, SZATJNIC S, FERRE F, et al. Doppler renal resistive index for early detection of acute kidney injury after major orthopaedic surgery: a prospective observational study[J]. Eur J Anaesthesiol, 2015, 32(1): 37-43.

