小野寺預后營養指數與原發性肝癌的關系研究*
彭鴻艷 張建軍
1. 江漢大學醫學院 (湖北 武漢, 430056) 2.湖北省第三人民醫院肝病科
小野寺預后營養指數(OPNI)是由日本學者小野寺提出的基于患者營養和免疫狀態的評分系統。近年來研究發現,OPNI與多種消化系統腫瘤的預后相關[1、2]。然而,OPNI能否作為消化系統腫瘤預后的評估指標,還需要進一步的研究來驗證其在臨床實踐中的價值[3]。目前,OPNI在我國的應用并不廣泛,國內鮮有OPNI與原發性肝癌(PLC)的相關性研究。本研究回顧性分析60例PLC患者的臨床資料,探討OPNI與PLC的關系及其臨床應用價值。
1 資料與方法
1.1 病例選擇 回顧性分析湖北省第三人民醫院電子病歷系統數據,依據納入排除標準,納入2015年10月至2016年12月就診的患者。納入標準:按照《原發性肝癌診療規范(2011年版)》診斷為原發性肝癌[4]。排除標準:病歷資料不完整。
1.2 數據資料收集 收集所有患者的年齡、性別、病史、預后、治療方法、檢查結果等臨床資料。
1.3 OPNI計算公式與分組 OPNI=血清白蛋白值(g/L)+5×外周血淋巴細胞總數(×109/ L)。既往OPNI與腫瘤的相關研究中發現,最佳的截點值為45[3,5],本研究根據此截點值將納入的患者分為高OPNI組(OPNI≥45)和低OPNI組(OPNI<45)。
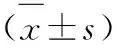
2結果
2.1 兩組患者的臨床特征 見表1。60例患者中,男45例,女15例,平均年齡(61.5±11.98)歲。高OPNI組患者的年齡顯著小于低OPNI組(t=3.372,P=0.001);有肝臟疾病家族史(χ2=5.345,P=0.021)、無轉移(χ2=12.955,P<0.001)、住院期間未死亡(χ2=5.023,P=0.025)、乙肝表面抗原(HBsAg)陽性(x2=5.275,P=0.022)、甲胎蛋白(AFP)陰性(x2=9.676,P=0.002)的患者OPNI更高;兩組患者中性粒細胞淋巴細胞比值(NLR)(z=3.889,P<0.001)、血小板淋巴細胞比值(PLR)(z=3.121,P=0.002)、終末期肝病模型(MELD)評分(z=4.422,P<0.001)的差異有顯著統計學意義。而兩組患者的性別、煙酒史、肝硬化、糖尿病、膽石癥以及治療方法的差異無統計學意義(P>0.05)。

表1 臨床資料在兩組患者間比較
2.2 OPNI與炎癥指標的相關性 OPNI與NLR為強負相關(R=-0.632,P<0.001),見圖1;OPNI與PLR為中等強度負相關(R=-0.479,P<0.001),見圖2。

圖1 OPNI與NLR相關性示意圖

圖2 OPNI與PLR相關性示意圖
2.3 OPNI與MELD評分的相關性 OPNI與MELD評分為強負相關(R=-0.0.728,P<0.001),見圖3。

圖3 OPNI與MELD評分相關性示意圖
3 討論
PLC是全球第六大常見癌癥,也是癌癥患者的第二大死亡原因,嚴重威脅著人類的健康。PLC患者5年生存率僅為10.1%,預后不良。我國因PLC死亡的人數占全球肝癌死亡總人數的50%左右[6]。PLC的病情嚴重程度及預后是由多因素決定的,如是否合并病毒性肝炎,是否存在轉移,以及治療方法等。在實驗室檢查方面,研究發現,一些分子生物學標志物也與其預后相關[7],但因檢查費用昂貴,難以在臨床普及。
癌癥屬于消耗性疾病,其營養不良發生率較高,當機體不能提供腫瘤細胞增殖所需的足夠營養時,腫瘤細胞對機體的破壞會加快,因此,患者的營養狀況同樣影響著病情及預后。既往研究表明,PLC患者存在營養不良的風險[8]。此外,腫瘤微環境中炎性細胞的浸潤在腫瘤的發生與發展中起著關鍵性的作用[9]。近年來研究表明, NLR及PLR這兩項炎癥指標在PLC病情評估及預后判斷中起著指示作用[10,11]。因此,本研究著重關注了與患者營養和免疫狀態密切相關的OPNI,研究了OPNI高低與患者臨床特征的關系,證實了OPNI與患者的年齡,有無肝臟疾病家族史和轉移,HBsAg和AFP,以及預后顯著相關。本研究還發現,OPNI與NLR為強負相關,與PLR為中等強度負相關,提示OPNI在判斷PLC患者的病情嚴重程度及預后中也存在指示性價值。
一直以來,臨床醫師們致力于研究快速評估PLC病情嚴重程度及預后的方法。2001年,Kamath等[12]建立了MELD本類型評分,MELD=3.8×ln總膽紅素(mg/dL)+9.6×ln血肌酐(mg/dL)+11.2×ln國際標準化比值+6.4×病因(病因:酒精性和膽汁淤積性計0分,其他計1分),評分越高,病情越重,預后越差。專家共識指出,MELD評分能較準確地判定終末期肝病患者病情的嚴重程度及預后[13]。同時研究表明,MELD評分是判斷PLC患者短期病情及預后的一個較好的指標[14]。本研究發現,OPNI與MELD評分為強負相關,提示營養狀況差的患者OPNI低,MELD評分高,病情重,預后差。
綜上所述,OPNI作為一項評估患者營養和免疫狀態的簡捷指標,在臨床實踐中具有較好的可行性和實用價值,可作為輔助指標來協助評估PLC患者的病情嚴重程度及預后。OPNI聯合NLR、PLR等炎癥指標及MELD評分可為全面評估PLC患者病情嚴重程度及預后提供新的依據。
[1] Pinato DJ, North BV, Sharma R. A novel, externally validated inflammation-based prognostic algorithm in hepatocellular carcinoma: the prognostic nutritional index (PNI)[J]. British Journal of Cancer, 2012, 106(106):1439-1445.
[2] Mohri Y, Inoue Y, Tanaka K,etal. Prognostic nutritional index predicts postoperative outcome in colorectal cancer[J]. World Journal of Surgery, 2013, 37(11):2688-2692.
[3] Sun K, Chen S, Xu J. The prognostic significance of the prognostic nutritional index in cancer: a systematic review and meta-analysis[J]. Journal of Cancer Research and Clinical Oncology, 2014, 140(9):1537-1549.
[4] 中華人民共和國衛生部. 原發性肝癌診療規范(2011年版)[J]. 中華肝臟病雜志, 2012, 20(6):929-946.
[5] Sakurai K,Ohira M,Tamura T,etal. Predictive Potential of Preoperative Nutritional Status in Long-Term Outcome Projections for Patients with Gastric Cancer[J].Ann Surg oncol, 2016, 23(2):525-533.
[6] Torre LA, Bray F, Siegel RL,etal. Global cancer statistics, 2012[J]. Ca A Cancer Journal for Clinicians, 2015, 65(2):87.
[7] 王紅陽. 肝癌診斷與預后判斷的分子標志物[J]. 中華肝臟病雜志, 2011, 19(4):241-243.
[8] 潘玲, 毛德強. NRS-2002評估473例首診惡性腫瘤患者營養狀況[J]. 重慶醫學, 2013, 42(10):1117-1118.
[9] Bishayee A. The role of inflammation and liver cancer[J]. Advances in Experimental Medicine & Biology, 2014, 816(816):401-408.
[10] Peng W, Li C, Zhu WJ,etal. Prognostic value of the platelet to lymphocyte ratio change in liver cancer[J]. Journal of Surgical Research, 2015, 194(2):464-470.
[11] Fan W, Zhang Y, Wang Y,etal. Neutrophil-to-Lymphocyte and Platelet-to-Lymphocyte Ratios as Predictors of Survival and Metastasis for Recurrent Hepatocellular Carcinoma after Transarterial Chemoembolization[J]. Plos One, 2014, 10(3):e0119312.
[12] Kamath PS, Wiesner RH, Malinchoc M,etal. A model to predict survival in patients with end-stage liver disease[J]. Hepatology, 2001, 33(2):464-470.
[13] 董家鴻, 鄭樹森, 陳孝平,等. 肝切除術前肝臟儲備功能評估的專家共識(2011版)[J]. 中華消化外科雜志, 2011, 10(1):20-25.
[14] 張俊勇, 劉吉勇, 張福奎,等. 終末期肝病模型判斷原發性肝癌患者預后的價值[J]. 中華腫瘤防治雜志, 2007, 14(4):297-299.

