腹腔鏡手術中通氣模式對患者動脈血氧狀態影響的探討
高彥軍,丁韶麗,劉若彬,閻文軍
(甘肅省人民醫院,甘肅 蘭州 730000)
隨著外科技術的發展,腹腔鏡手術逐漸成為各類腹部手術的主要方式。腹腔鏡手術通常需要全身麻醉氣管插管控制患者呼吸以保證手術順利進行,術中必須建立人工CO2氣腹,而氣腹對患者循環、呼吸功能的影響國內外均有報道[1]。全身麻醉下,不同呼吸模式的通氣效果也有所差異。采用容控(VCV)通氣模式可以保證適當的通氣量,但卻無法控制通氣壓力,在氣道壓較高的情況下會導致氣壓傷;壓控(PCV)通氣模式可以保證適當的通氣壓力,避免氣壓傷,但在氣道順應性降低時無法保證通氣量,氣道順應性增高時導致容積傷;壓力控制容量保證(PCV-VG)通氣模式是在保證適當通氣量基礎上的壓控通氣模式。動脈血氣分析中,患者動脈血氧狀態的測量指標主要為氧分壓(PO2)、氧含量(ctO2)及血紅蛋白氧飽和度為50%時的氧分壓(P50)。本研究旨在探討全麻腹腔鏡手術中3種通氣模式對減少氣腹對患者呼吸、循環功能及動脈血氧狀態影響的差異,進一步提高全麻腹腔鏡手術的安全性。
1 對象與方法
1.1 對象
選擇我院2016年1月至2017年12月行腹腔鏡手術的患者150例作為研究對象,患者知情同意。其中,男68例,女82例,年齡18~70歲,平均(45.4±18.9)歲,ASA分級Ⅰ~Ⅱ級。患者均未合并嚴重心臟、呼吸系統疾病以及嚴重肝、腎功能不全。將患者隨機分為3組,每組50例,3組患者年齡、性別等一般資料均無顯著性差異,具有可比性。
1.2 方法
術前完善相關檢查并簽署手術及麻醉知情同意書,麻醉前給予面罩吸氧,誘導用藥:長托寧(1.0 mg)、咪達唑侖(0.05 mg/kg)、依托咪酯(2.5 mg/kg)、舒芬太尼(0.5 ug/kg)、羅庫溴銨(0.9 mg/kg),達到滿意麻醉深度后經口氣管插管。A組采用PCV-VG通氣模式,呼吸參數設置:潮氣量8~10 ml/kg,呼吸頻率12~16次/分,吸呼比1∶2,機械通氣后密切觀察氣道壓及生命體征;B組采用VCV通氣模式,呼吸參數設置:潮氣量8~10 ml/kg,呼吸頻率 12~16次/分,吸呼比1∶2,機械通氣后密切觀察氣道壓及生命體征;C組采用PCV通氣模式,呼吸參數設置:通氣壓力以潮氣量達8~10 ml/kg為準,潮氣量8~10 ml/kg,呼吸頻率12~16次/分,吸呼比1∶2,通氣后密切觀察氣道壓及生命體征。3組均在麻醉誘導氣管插管后3 min(T1)、氣腹后30 min(T2)、氣腹結束 5 min(T3)抽動脈血行血氣分析,觀察氣腹前后氣道壓及潮氣量變化。
1.3 評價標準
比較3組患者各時刻氣道壓、動脈壓和動脈血氣分析相關指標。氣道壓增高使氣壓傷風險增加,動脈壓波動大提示循環受到干擾。
1.4 統計學處理
采用SPSS 21.0統計軟件進行統計學分析,計數資料行χ2檢驗,計量資料以(±s)表示,采用 LSD-t檢驗,P<0.05 表示差異具有顯著性。
2 結果
2.1 3組動脈血氣分析相關指標比較
比較3組T1、T2及 T3時段動脈血氣分析各項指標,PO2:3個時段A組組內差異無顯著性(P>0.05),B、C組組內差異顯著(P<0.05),3組組間差異顯著(P<0.05),說明氣腹對患者 PO2產生影響,且對B、C兩組的影響持續到氣腹結束。ctO2:3組組內差異無顯著性(P>0.05),組間差異顯著(P<0.05),A組高于B、C組,說明A組患者氣腹前后氧含量優于B、C組。P50:3組組內差異顯著(P<0.05),說明氣腹對患者氧利用能力造成影響,且持續到氣腹結束;3組組間差異顯著(P<0.05),A、C組各個時點均優于B組,但A、C組組間差異無顯著性(P>0.05),見表1。
表1 3組不同時刻血氣分析相關指標比較(±s)
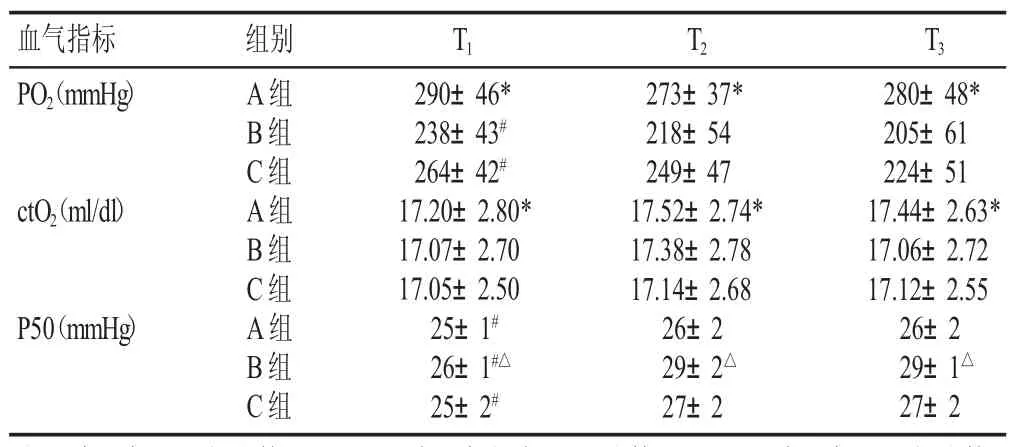
表1 3組不同時刻血氣分析相關指標比較(±s)
注:*表示與 B、C 組比較,P<0.05;#表示與組內 T2、T3比較,P<0.05;△表示與 A、C 組比較,P<0.05
血氣指標 T1 290±46*238±43#264±42#17.20±2.80*17.07±2.70 17.05±2.50 25±1#26±1#△25±2#組別T2T3 PO2(mmHg)ctO2(ml/dl)P50(mmHg)A組B組C組A組B組C組A組B組C組273±37*218±54 249±47 17.52±2.74*17.38±2.78 17.14±2.68 26±2 29±2△27±2 280±48*205±61 224±51 17.44±2.63*17.06±2.72 17.12±2.55 26±2 29±1△27±2
2.2 3組不同時刻氣道壓及動脈壓比較
3組T2時氣道壓(Paw)均高于T1時Paw,組內及組間差異顯著(P<0.05)。B、C組 T2時動脈壓(MAP)高于 T1和 T3時,組內及組間差異顯著(P<0.05)。MAP(A)<MAP(B)<MAP(C),說明A組患者呼吸、循環功能受氣腹的影響明顯小于B、C組(見表2)。
表 2 3組患者不同時刻 Paw、MAP 比較(±s)
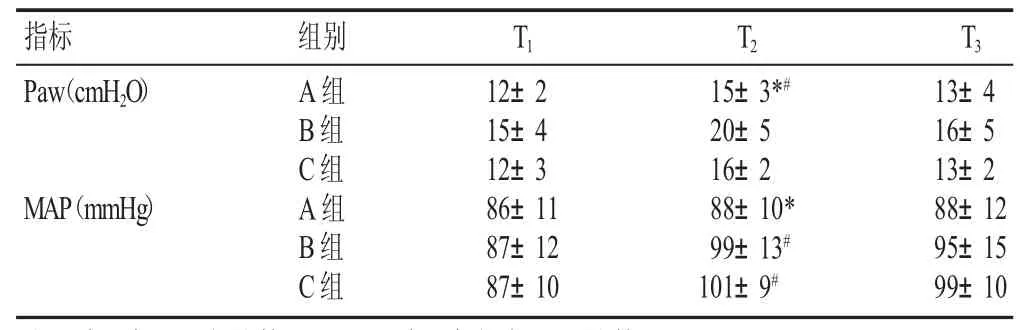
表 2 3組患者不同時刻 Paw、MAP 比較(±s)
注:*表示與 B、C組比較,P<0.05;#表示與組內 T1、T3比較,P<0.05
指標 T1 12±2 15±4 12±3 86±11 87±12 87±10組別T2T3 Paw(cmH2O)MAP(mmHg)A組B組C組A組B組C組15±3*#20±5 16±2 88±10*99±13#101±9#13±4 16±5 13±2 88±12 95±15 99±10
3 討論
腹腔鏡手術過程中,腹內壓力升高使回心血量減少,胸廓順應性明顯降低,肺泡彌漫性萎陷,通氣血流比失調,通氣受限、CO2潴留,CO2經腹腔毛細血管入血引起高碳酸血癥,導致呼吸、循環功能下降[2],最終影響動脈血氧攝取及運輸,進而影響組織氧供。
(1)在評估動脈氧供有效性時,PO2、ctO2及P50是關鍵參數,分別代表動脈血對氧的攝取、運輸及親和力,提供組織氧供有關呼吸和血流的主要信息[3,4]。本研究顯示,腹腔鏡手術全麻過程中實施不同機械通氣模式,患者血氣指標有所差異。PCV-VG通氣模式下,患者 T1、T2、T3時 PO2及 ctO2差異無顯著性(P>0.05),但 P50 T1低于 T2、T3時(P<0.05),而同時段 PO2及 ctO2均高于VCV及PCV模式組,P50低于VCV模式組(P<0.05)。所以,相較于VCV及PCV通氣模式,PCV-VG通氣模式下行腹腔鏡手術對患者動脈血氧狀態的影響較小。VCV通氣模式下CO2氣腹對患者動脈血氧狀態的影響較大,也不利于穩定通氣和循環功能,與Osama M等的研究結果相似[5,6]。
(2)全麻機械通氣過程中,氣道壓及通氣量的變化直接反映CO2氣腹對患者呼吸功能的影響,不同呼吸模式對患者呼吸指標的影響也有所差異。本研究中,3組患者T2時氣道壓(Paw)均大于T1和T2時,組內差異顯著(P<0.05),說明CO2氣腹對患者氣道壓均有影響。T2、T3時,A、C組氣道壓低于B組,可見,氣腹后B組患者出現氣壓傷的風險高于其他兩組。B、C組患者MAP在氣腹后均升高,組內差異顯著(P<0.05),MAP(A)<MAP(B)<MAP(C),說明A組患者呼吸、循環功能受氣腹的影響明顯小于B、C組。
研究表明,腹腔鏡手術中PCV-VG通氣模式在降低CO2氣腹對患者呼吸、循環功能及動脈血氧攝取、運輸的影響方面優于VCV通氣模式,而PCV通氣模式則介于二者之間,3種通氣模式對患者術后住院期間呼吸功能恢復的影響有待進一步研究。

