直接節段多頻生物電阻抗分析技術在血液透析患者干體質量評估中的應用
張家隆, 王永紅, 張 婷
(海洋石油總醫院 腎內科, 天津, 300452)
血液透析俗稱“人工腎”,是急慢性腎功能衰竭的重要替代治療手段,將體內血液引流至體外,經一個由多根空心纖維組成的透析器中,血液和含機體濃度相似的透析液在一根根空心纖維內外,通過彌散/對流進行物質交換,清除血液中的新陳代謝廢物、多余的水分、雜質,凈化血液并輸回體內的過程[1-2]。但臨床實際中患者將要且還沒有發生低血壓綜合征的體質量值確定較為困難,往往導致患者離開透析中心后出現高血容量或低血容量情況,顯著增加心力衰竭等不良事件風險[3]。目前醫學上評估干體質量主要根據患者的體征、體檢和輔助檢查等共同設定的粗略數值,這種方法雖然可行,但對于臨床醫師的經驗要求較高,而且評估費時較長,難以有效普及應用[4]。近些年來生物電阻抗評估技術因其非侵入性、操作簡單、可重復、可較全面地反映人體體液分布等優點,越來越多地被用于臨床評估干體質量。DSM-BIA技術是一種較為先進的測量生物電阻抗方法,對評估透析患者容量負荷方面具有重要意義[5]。基于上述背景,本研究對本院88例血透患者采用DSM-BIA技術干體質量評估,并與臨床評估法進行一致性分析,總結DSM-BIA技術對臨床血透治療的應用價值,現報告如下。
1 資料與方法
1.1 一般資料
本研究選取2014年1月—2015年3月在海洋石油總醫院血液凈化中心接受維持性血液透析患者88例,其中男45例,女43例; 年齡53~73歲,平均(62.43±15.52)歲; 透析時間5~124個月,平均(20.31±7.95)月; 原發腎臟基礎病型: 慢性腎小球腎炎29例,高血壓性腎損害23例, IgA腎病17例,糖尿病腎病10例,其他9例。納入標準: ① 年齡>18歲; ② 透析齡>3個月; ③ 所有患者和(或)家屬均簽署知情同意書。排除標準: ① 近3月內發生急性感染的患者; ② 妊娠、哺乳期婦女; ③ 患者伴有心功能衰竭、慢性阻塞性肺疾病、消化性潰瘍和惡性腫瘤; ④ 合并自身免疫性疾病; ⑤ 血清白蛋白<30 g/L; ⑥ 嚴重浮腫; ⑦ 截肢; ⑧ 患者體內置入支架、起搏器等金屬物體或器械。本研究經院倫理委員會審核批準。
1.2 血液透析
88例患者均制定詳細的血透相關記錄。使用碳酸氫鹽透析液,鈉濃度138 mEq/L, 溫度36 ℃。抗凝劑為普通肝素或低分子肝素,血管通路為自體動靜脈內瘺。透析頻率2~3次/周, 4 h/次,透析液流速為500 mL/min, 血流速度為200~250 mL/min。
1.3 干體質量臨床評估法
本環節由本院2名具有5年評估經驗的專科醫師完成。應用Kraemer評分表格對患者的容量狀態進行半定量評估,該評分表格由患者透析前的癥狀和體征構成: ① 血容量減少的癥狀: 透后口渴為-1, 癥狀性低血壓,需調整體位為-1, 癥狀性低血壓,需應用鈉曲線調整為-2, 肌肉痙攣(輕度)為-2, 肌肉痙攣(嚴重)為-3, 透析間期疲乏無力為-3, 透析間期頭暈為-3, 癥狀性低血壓(嘔吐)為-6; ② 容量狀態適中: 沒有任何本表格中的癥狀為0; ③ 容量負荷過重: 超濾過程中血壓升高為+2, 脛前水腫為+2, 慢性咳嗽(新發)為+2, 靜息狀態呼吸困難(臥位)為+2, 脛前水腫,嚴重為+3, 靜息狀態呼吸困難(1個墊子)為+3, 靜息狀態呼吸困難(2個墊子)為+4, 靜息狀態呼吸困難(坐位)為+6。在進行DSM-BIA檢測前,醫生調整入選者的干體質量,直到Kraemer評分達到0分并持續1周,將此時的透后體質量(Wpost)作為臨床評估干體質量(DWclin)。
1.4 干體質量DSM-BIA技術評估法
1.4.1儀器及檢測指標: 采用InBody 720人體成分分析儀(韓國Biospace)測量患者各項DSM-BIA參數,主要包括透析前后內瘺對側上肢50 kHz電阻抗值、軀干50 kHz電阻抗值、下肢50 kHz電阻抗值等。相關輔助測量指標: 透析前后患者體質量、血壓、身高等參數; 其中透前體質量(Wpre)和透后體質量(Wpost)精確至0.1 kg, 身高精確至1 cm。記錄超濾量以及低血壓、肌肉痙攣等各種并發癥情況。
1.4.2檢測方法: 受檢者測試前平臥10 min, 以便于體內水分重新分布。測試時放松站立于測試平臺的足部電極上,兩腿分開與肩同寬,雙手手掌緊握手部電極,雙臂與軀干大約呈30°。在不同電極之間分別通以1、5、50、250、500、1 000 kHz電流形成回路,測量不同電極間的生物電阻抗值。因動靜脈內瘺大多位于患者左上肢,在透析前后該部位體液分布波動較大,故選取右側肢體生物電阻抗值進行分析(內瘺位于右上肢者選取左上肢進行分析)。分別于透析前10 min及透析后10 min測量DSM-BIA, 期間盡量避免攝入食物和輸液。
1.4.3干體質量公式計算: ① 男性DW=[(0.008 995×A)-(0.01 116×Rpost)+(0.871 078×H)-75.551 97]×透后BMI/23.1; ② 女性DW=[-(0.013 89×Rpost)+(0.629 56×H)-36.319 24]×透后BMI/21.7。公式中A為年齡, Rpost是透析后的內瘺對側上肢50 kHz時的電阻抗數值(R50, Ω), H為身高(cm), BMIpost為透后體質量指數,由身高和透后體質量計算而得。
1.5 統計學方法

2 結 果
2.1 血液透析前后DSM-BIA相關參數變化
DSM-BIA不同部位R50比較: 血液透析前后軀干部R50水平環比均顯著低于內瘺對側上肢R50、下肢R50(P<0.01)。血透前后相同部位R50比較: 血液透析后內瘺對側上肢R50、軀干R50、下肢R50分別同比血液透析前有顯著升高(P<0.05), 見表1。
表1 血液透析前后 DSM-BIA相關參數變化
與軀干R50比較, **P<0.01; 與透析前比較, #P<0.05, ##P<0.01。
2.2 DWclin和DWDSM-BIA-CB一致性分析
本組DWclin平均(66.3±13.2) kg, 通過繪制Bland-Altman圖形分析發現,無論是男性MHD還是女性MHD患者, DWclin和DWDSM-BIA-CB一致性均較好。見圖1~3。圖中實線為DWDSM-BIA-CB與DWclin的偏移; 虛線為DWDSM-BIA-CB與DWclin差值的95%一致性界限。
2.3 血透并發癥發生情況
本研究結合Kraemer評分法和DSM-BIA進行臨床綜合評估,有效預防了透析中低血壓、高血壓、痛性痙攣等透析并發癥的發生,僅有2例老年終末期腎衰竭出現感染,安全性較好。
3 討 論
3.1 血透干體質量評估研究背景
血液透析的功能主要是清除患者血液內多余水分和雜質,維持電解質和酸堿平衡,使透析結束后達到干體質量和容量平衡。但血液凈化醫師經常面臨著這樣的臨床難題: 一方面,需要盡力保持機體正常的容量狀態,良好控制血壓水平,減少透析并發癥,從而改善患者的預后; 另一方面,不恰當地脫水會明顯增加透析中低血壓、痛性痙攣等并發癥的發生率,同時促使殘余腎功能更快速地丟失[6]。國外也有研究[7]指出, MHD患者每周2~3次的血液透析具體清除多少容量負荷有賴于干體質量(DW)的設定,但干體質量的定義經過了多次改變,給臨床制定血透方案和指導治療帶來較大困難。因此盡管準確評估維持性血液透析患者正常的容量狀態體質量十分重要,但由于缺乏精確評估容量狀態的檢測技術,精確評估干體質量仍是臨床工作的難點[8]。
3.2 血液透析干體質量研究進展
近年來臨床對血透患者干體質量的評估進行大量可行性方法研究,取得系列相關進展。主要包括臨床評估法、生物化學標志物、超聲下下腔靜脈直徑(IVC)、生物電導度、持續電容量測定以及非侵襲性血流動力檢測等,但大多均在檢測技術難度大、檢測費時、嚴格適應證等不足,難以在臨床普及開展。以超聲下IVC評估為例, IVC直徑測量作為評估容量狀態的良好影像學指標,存在下列嚴重缺陷: 對于心力衰竭或三尖瓣反流的患者,右心室順應性減低多與慢性右房壓力升高有關,而且受透析后體液由管外轉移到血管內的影響,低容量患者超聲測量IVC值可能處于正常范圍水平,這使得超聲測量IVC直徑的準確性明顯降低[9]。相對而言,臨床癥狀體征評估法應用相對較多,通過觀察有無肺部濕啰音、肢端及顏面有無水腫及體質量變化等,嘗試提高或降低干體質量,對指導血透治療具有一定價值。但實際上此類方法也受到較多因素制約,如血管硬化、心功能障礙、低蛋白血癥,乃至包括希望保留殘余腎功能的愿望等等,有其嚴格的適用證[10]。
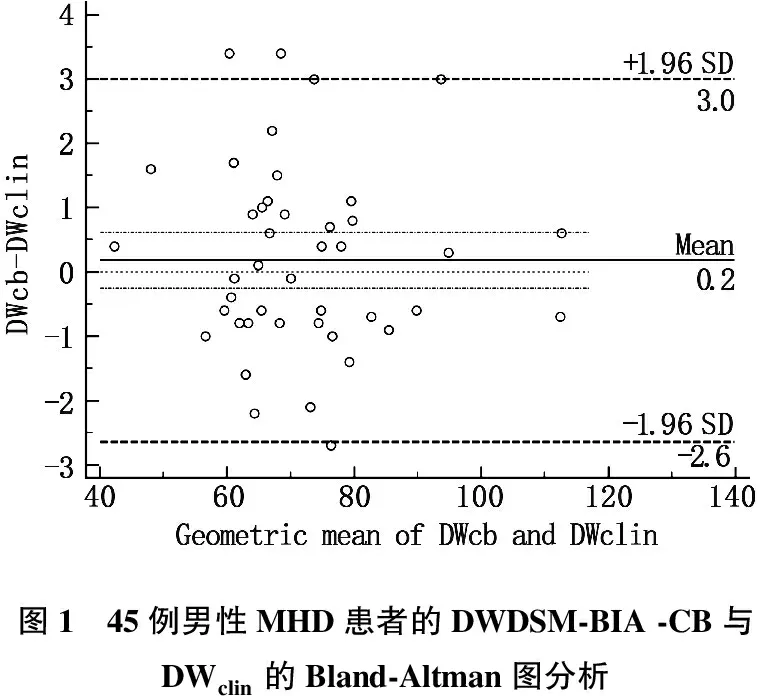
圖1 45例男性MHD患者的DWDSM-BIA -CB與DWclin的Bland-Altman圖分析

圖2 43例女性患者DWDSM-BIA -CB與DWclin的Bland-Altman圖
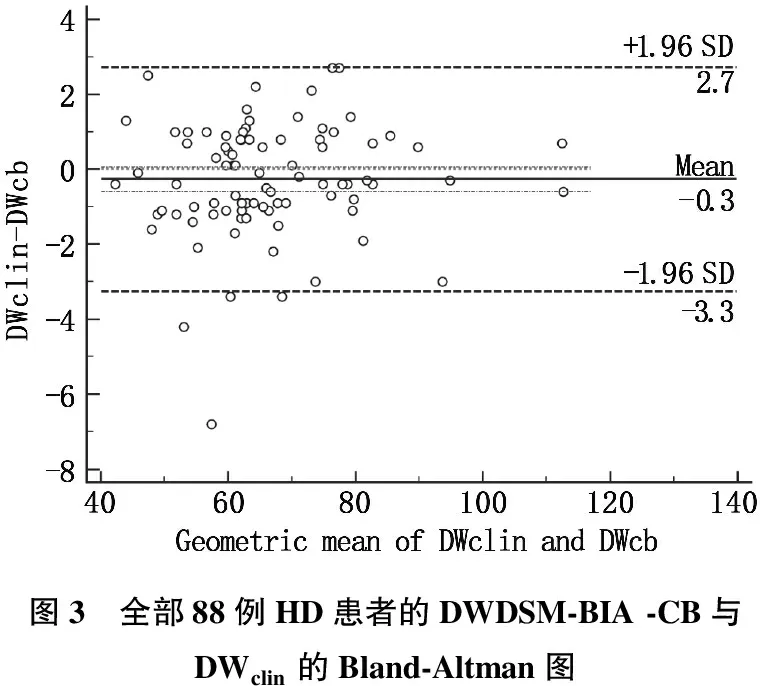
圖3 全部88例HD患者的DWDSM-BIA -CB與DWclin的Bland-Altman圖
3.3 生物電阻抗法的發展現狀
生物電阻抗技術尤其是尤其是DSM-BIA近幾年發展迅速,為臨床干體質量評估研究提供新的視角。1969年Hoffer首先應用生物電阻抗技術測量了人體的總體水,發現阻抗指數在50 kHz的頻率時顯示了與重水法測得的總體水有良好的相關性(r=0.92), 基于這一結果,后續研究推導出許多人體成分公式,例如Chamney在2002年、Basile C在2007年、Dou Y在2011年都各自提出被用于推算干體質量的計算公式等。整體踝腕法是經典的生物電阻抗技術。它通過測量同側踝部至腕部的電阻抗,將其倍增后得到全身電阻抗[11]。2002年, Chamney根據“整體踝腕法”獲得的生物電阻抗數據提出了干體質量計算公式,使該技術應用到血液凈化臨床成為可能。費森尤斯公司隨后生產的人體成分分析儀(BCM)也是基于Chamney公式估算透析患者體內多余的水量(OH)。但整體踝腕法將人體視為簡單圓柱體,僅應用2個電極測量單側肢體手腕至腳踝的電阻抗,忽略了人體結構部位的生理復雜性,原理上存在天然缺陷,在評價透析患者容量負荷方面存在較大誤差,進而限制了其在臨床的應用[12]。
3.4 DSM-BIA技術的突破及研究結果分析
隨著生物電阻抗的不斷完善,全新的DSM-BIA逐漸應用于臨床。2013年Kumar S等采用DSM-BIA技術對透析患者干體質量進行評估,取得滿意效果。北京大學人民醫院隨后在國內也率先開展此項技術,本院血液凈化中心并分批前往北京大學人民醫院腎內科參觀學習。自2014年1月起應用DSM-BIA技術和嚴格的臨床把控評估法先后對88例MHD患者進行干體質量的評估,本研究結果顯示血液透析前后患者軀干R50值均顯著低于四肢R50值(P<0.01), 這和文獻[13]報道相吻合。原因是血液透析中為了維持中心血管血流量穩定,四肢血管內液體減少相對軀干更為明顯,四肢組織間隙的液體在血管再充盈過程中能更為快速進入血管,從而導致內瘺對側上肢R50、下肢R50迅速下降,但軀干的細胞外液體積在血管再充盈中變化并不明顯[14]。研究[15]中也指出MHD患者存在容量狀態紊亂,但血液透析的脫水主要表現為細胞外液(ECW)降低(P<0.01), 而細胞內液(ICW)變化并不顯著。
本研究采用Kraemer評分表進行嚴格的臨床管控,分析DSM-BIA技術和臨床評估法在干體質量方面的一致性。考慮到男性和女性在體液分布上有顯著生理學差異,因此本研究中對不同性別MHD進行細分。本研究結果顯示無論是男性還是女性MHD患者,通過DSM-BIA技術評估所得的DWDSM-BIA -CB與經嚴格臨床管理所得的DWclin比較, Bland-Altman圖分析均具有較好的一致性,說明DSM-BIA技術是一種可靠、準確、可行的干體質量評估方法。有報道[16-19]指出DSM-BIA技術應用8點接觸式電極代替整體踝腕法的2點電極,把人體分為5個節段(左右上肢、左右下肢、軀干),在1~1 000 kHz不同的頻率分別測量每個節段的電阻抗來提高準確性,這在一定程度上支持了本研究結論。本研究還顯示88例血透患者并發癥較少,僅有2例因年齡較大、合并疾病較多而引起感染,說明應用DSM-BIA技術評估對預防血液透析低血壓、感染等并發癥效果較好。
本研究DSM-BIA技術研究是局限于本單位的88例小樣本單中心研究,入選人群年齡偏大,體脂含量過高或過低的患者較少,難以完全反映血液透析人群全貌。此外,透析治療的脫水過程與人體電阻抗的變化關系,超濾曲線與鈉曲線的應用對人體電阻抗變化的影響,各種生物電阻抗參數與患者近期預后指標是否存在關聯,這些問題均需進一步研究探討。總之, DSM-BIA技術作為一種新型生物電阻抗技術,結合嚴格的臨床管控和患者個體情況,將有助于透析患者干體質量的準確評估和管理,應用前景廣闊。

