腦梗死患者血清超敏C反應蛋白的表達特點及其與預后的相關性分析
郭 宇, 陳曉燕
(解放軍陸軍軍醫(yī)大學附屬第二醫(yī)院, 重慶, 400037)
腦梗死又稱為缺血性卒中,是指腦組織局部血氧供應障礙,造成該血管供血區(qū)的腦組織局部壞死、軟化,主要包括腦血栓形成、腔隙性梗死和腦栓塞等,約占臨床全部腦卒中的70%[1]。動脈粥樣硬化是腦梗死最典型的病理基礎特征,也是缺血性腦血管疾病的主要發(fā)病因素[2]。隨著臨床對缺血性腦損傷機制的認識加深,越來越多研究[3-4]表明超敏C反應蛋白(hs-CRP)積極參與動脈粥樣硬化的形成及進展過程,對病情監(jiān)測、預后評估可能具有一定參考價值。本研究對2015年1月—2017年6月的80例腦梗死患者和80例志愿者開展對照研究,探討hs-CRP的表達特點及其與預后的相關性,現(xiàn)報告如下。
1 資料與方法
1.1 一般資料
將本院收治的80例急性期腦梗死住院患者設為觀察組,均結合癥狀體征、顱腦CT/MRI檢查結果,按照中華醫(yī)學會神經病學會第4屆全國腦血管學術會議修訂的標準[5]確診,排除顱內出血、免疫凝血功能障礙和精神障礙癡呆史等。男53例,女37例; 年齡46~73歲,平均(61.3±5.7)歲; 病程1 h~5 d, 平均(2.7±1.0) d。選取同期來院體檢的80例健康志愿者作為對照組,排除心、肝、腎功能不全或合并腦血管疾病者。其中男58例,女32例; 年齡45~76歲,平均(61.5±5.5)歲。本研究經院倫理委員會批準, 2組性別及年齡方面比較,差異無統(tǒng)計學意義(P>0.05), 具有可比性。
1.2 方法
1.2.1血清hs-CRP測量: 腦梗死患者住院次日晨起抽取空腹靜脈血5 mL, 常規(guī)離心提取血清樣本。所有樣本在2 h內采用免疫透射比濁法完成檢測,檢測儀器選用奧林巴斯2700生化分析儀及配套試劑。正常參考值為<3 mg/L。
1.2.1預后相關性分析: 觀察組通過住院觀察、電話、上門拜訪、微信/QQ、來院復查、家屬聯(lián)絡等形式隨訪12個月,統(tǒng)計本組患者預后的終點事件率。終點事件包括復發(fā)和死亡(血管性或非血管性死亡)。復發(fā): 腦梗死癥狀持續(xù)≥24 h, 或CT/MRI檢查明確提示腦梗死征象。根據有無終點事件發(fā)生將觀察組分為預后安全組和預后不良組,比較2組血hs-CRP表達、NIHSS評分情況。
1.2.3終點事件的危險因素分析: 根據上述檢測指標和單因素分析結果,將包括血hs-CRP表達在內的可能影響因素納入自變量,并采用逐步引入法引入多因素Logistic回歸方程,探討血hs-CRP表達是否作為預后終點事件的危險因素,并計算OR值。
1.3 統(tǒng)計學方法

2 結 果
觀察組血hs-CRP表達為(5.81±1.32) mg/L, 顯著高于對照組的(0.95±0.27) mg/L (P<0.05)。截至隨訪期末, 80例腦梗死患者有2例失訪予以剔除,隨訪總有效率97.50%(78/80), 終點事件發(fā)生率23.08%(18/78), 其中15例隨訪期間出現(xiàn)腦梗死典型癥狀入院復查, 11例CT確診, 4例聯(lián)合MRI確診; 死亡3例,其中2例死于急性腦出血, 1例死于非腦血管因素。將3例死亡病例剔除, 75例隨訪腦梗死患者分為預后安全組60例和預后不良組15例。2組hs-CRP、NIHSS評分比較有顯著差異(P<0.05), Pearson法分析顯示2個指標表達呈顯著正相關 (r=0.361,P<0.05), 見表1。
將腦梗死患者隨訪期內出現(xiàn)終點事件記為因變量,將性別、年齡、吸煙、飲酒、高血壓、糖尿病、高脂癥、病變類型、血hs-CRP指標等作為變量,進行多元逐步回歸分析。校正年齡、性別、年齡、吸煙、飲酒、合并疾病、高脂癥、病變類型等因素后,顯示血hs-CRP是腦梗死患者預后終點事件的危險因素(OR=1.378,P<0.05), 見表2。
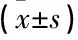
表1 預后安全組和預后不良組血hs-CRP、NIHSS評分比較
與預后不良組比較, *P<0.05。

表2 隨訪12個月終點事件發(fā)生的多因素Logistic回歸分析
3 討 論
腦梗死作為臨床常見的腦血管疾病類型,具有高復發(fā)率、致殘率、死亡率特點。過去10多年中,腦梗死的致死率明顯下降,但1年內出現(xiàn)血管事件、復發(fā)死亡的風險仍較高,預后情況和生活質量不容樂觀[6]。因此積極預測腦梗死預后風險,加強二級預防,對降低預后不良事件尤為重要。CRP是一種由肝臟合成的敏感急性時相反應蛋白,當機體炎癥反應、組織損傷時,由白介素-6(IL-6)、腫瘤壞死因子(TNF)誘導上調,常作為炎癥的敏感預測因子[7]。動脈粥樣硬化作是一種周身性的慢性炎癥, CRP可在動脈粥樣硬化病變局部沉積,刺激IL-6和內皮素-1的分泌和促進炎性反應,加速動脈粥樣硬化斑塊的纖維帽破裂和血栓形成[8]。hs-CRP相較傳統(tǒng)CRP檢測,能更加敏感反映機體血清CRP表達和微小變化,檢測分析范圍由8~200 mg/L精確至0.1 mg/L, 為觀察腦梗死患者炎癥反應和病情程度提供了精確信息,但和預后不良事件有無關聯(lián)尚需進一步論證。
本研究顯示,觀察組血hs-CRP表達顯著高于健康對照組。本研究對80例腦梗死患者進行1年隨訪,主要因為以往報道多針對發(fā)病1個月后的預后不良事件,而對遠期預后報道不足。本組80例腦梗死患者截至12個月隨訪期末,共出現(xiàn)18例終點事件。分析顯示預后安全組的血hs-CRP表達、NIHSS評分均低于預后不良組,且上述2個指標呈顯著正相關,與文獻[9]報道相吻合。王艷[10]研究指出,急性期腦梗死患者血hs-CRP表達異常偏高,提示體內即使在穩(wěn)定期也存在持續(xù)高水平的炎癥反應,可能是腦梗死預后復發(fā)死亡的重要危險因素。作者認為hs-CRP不僅僅是炎癥反應的副產物,更是炎癥過程的積極參與者,其含量表達越高,炎性細胞活性和機體炎癥反應越強,進一步加重動脈粥樣硬化。有動物研究[11]還表明,血hs-CRP表達越高,可導致缺血區(qū)的腦梗死面積范圍擴大和加劇神經功能缺損。本研究隨訪12個月終點事件多因素Logistic 回歸分析顯示,年齡、性別、吸煙、飲酒、高血壓等對預后復發(fā)死亡無顯著影響,但血hs-CRP表達可作為預后獨立危險因素,和歐陽紅玲[12]研究結論相一致。作者認為,腦梗死患者存在持續(xù)的高炎癥反應,血hs-CRP表達是腦梗死預后的高敏感性預測因子。因此臨床中應加強腦梗死血hs-CRP監(jiān)測,采用針對性二級預防措施,如積極服用阿司匹林、他汀類、ACEI類藥物,減肥、控制體質量、改善飲食等,對降低血hs-CRP表達、改善預后具有積極作用[13]。
總之,加強腦梗死患者血hs-CRP監(jiān)測,對及時評估機體炎性反應程度和預后不良事件具有重要的價值,有利于指導干預治療和改善預后。

