45, X/46, XY染色體嵌合體2例臨床特點分析
楊澤星 唐 莉 蘇真芳 龍艷喜 武 釗 李金昆 文 婭 唐 菊 張從飛 王華偉
昆明醫科大學第一附屬醫院生殖遺傳科(昆明 650032)
外周血染色體核型異常和Y染色體AZF基因缺失是引起男性不育的重要原因,患者多表現為無精子癥、少精子癥及性分化異常等[1]。染色體異常中45, X/46, XY嵌合體屬性染色體發育異常,在不孕不育患者中有較高的發生率。45, X/46, XY嵌合體表現特征復雜,對患者性別、性腺發育及生育方面存在較大的影響,因此,對于45, X/46, XY嵌合體臨床表型及細胞遺傳學分析有助于診斷病因,并為后期治療提供合理的指導方案。本文報道2例外周血染色體Tunner綜合征和正常男性核型嵌合,且合并Y染色體AZF基因b和c區段缺失導致無精子癥患者。
資料與方法
例1:患者,男,38歲,2017年6月因同居17年,結婚10年不育來本院生殖遺傳科就診,同居后至今未采取避孕措施且性生活正常,無吸煙史,不酗酒,第二性征正常,身髙155 cm,體質量60 kg,體質量指數(BMI)25,智力狀況未見異常。生殖系統無器質性病變,無外傷,精液細菌培養陰性,支原體、衣原體檢查陰性,血清抗精子抗體陰性。體檢未發現有明顯睪丸、附睪及輸精管異常,前列腺、精索靜脈超聲檢查均未見異常。右側睪丸大小為3.2cm×2.0cm×1.5cm,左側睪丸大小為3.0cm×2.0cm×1.3cm。按參考文獻[2],采用Nikon SCA-P-H-02型彩色精子自動分析系統分別進行精液分析2次均未見精子(擇日復查1次),精液離心后沉渣涂片Diあ-Quik染色鏡檢未見精子、生精細胞及白細胞。染色體分析為45, X/46, XY。血清性激素檢測結果促卵泡生成素(FSH)、促黃體生成素(LH)、催乳素(PRL)均高于正常值,T值正常。其配偶年齡32歲,身高156 cm,體質量56 kg,血清性激素及支原體、衣原體檢測均正常,血清抗精子抗體陰性,染色體檢查為46, XX,符合正常女性核型,婦科檢查未發現輸卵管異常,卵泡監測等均正常。其父母非近親結婚。患者有一長姐,40歲,已婚,未避孕,未孕,未行染色體核型分析。
例2:患者,男,29歲,2017年9月因結婚2年不育來本院生殖遺傳科就診,婚后同居至今未采取避孕措施,且性生活正常,無吸煙史,不酗酒,第二性征正常,身髙170 cm,體質量65 kg,BMI 22.5,智力狀況未見異常。生殖系統無器質性病變、無外傷,精液細菌培養陰性,支原體、衣原體檢查陰性,血清抗精子抗體陰性。體檢未發現有明顯睪丸、附睪及輸精管異常,前列腺、精索靜脈超聲檢查均未見異常。右側睪丸大小為4.0cm×2.5cm×2.0cm,左側睪丸大小為3.5cm×2.2cm×1.8cm。按參考文獻[2],采用Nikon SCA-P-H-02型彩色精子自動分析系統,行精液檢查2次均未見精子(擇日復查1次),精液離心后沉渣涂片Diあ-Quik染色鏡檢未見精子、生精細胞及白細胞。血清性激素檢測結果正常。其配偶年齡22歲,身高157 cm,體質量50 kg,血清性激素及支原體、衣原體檢測均正常,血清抗精子總抗體陰性,染色體檢查為46, XX,符合正常女性核型。婦科檢查未發現輸卵管異常,卵泡監測等均正常。患者有弟弟,未婚、未育,未行染色體核型分析。
結 果
一、精液分析
2例患者按照要求行常規精液分析2次均未見精子,精液離心后沉渣涂片Diff-Quik染色鏡檢亦均未見精子、生精細胞及白細胞,確診為無精子癥。
二、血清性激素檢測
例1患者血清睪酮(T)2.57 ng/mL(正常參考值:2.49~8.36 ng/mL)、催乳素(PRL)15.82 ng/mL(正常參考值:4.04~15.20 ng/mL)、促卵泡生成素(FSH)28.09 mIU/mL(正常參考值:1.5~12.4 mIU/mL)、促黃體生成素(LH)13.58 mIU/mL(正常參考值:1.7~8.6 mIU/mL)、雌二醇(E2)26.33 pg/mL(正常參考值:25.8~60.7 pg/mL)。PRL、FSH及LH均高于正常參考值。
例2患者血清睪酮(T)3.19ng/mL(正常參考值2.49~8.36 mg/mL)、催乳素(PRL)9.90 ng/mL(正常參考值:4.04~15.2 ng/mL)、促卵泡生成素(FSH)10.34 mIU/mL(正常參考值:1.5~12.4 mIU/mL)、促黃體生成素(LH)2.24 mIU/mL(正常參考值:1.7~8.6 mIU/mL)、雌二醇(E2)32.22 pg/mL(正常參考值:25.8~60.7 pg/mL)。各項血清激素指標正常。
三、睪丸活檢
例1患者左側睪丸活檢顯示:睪丸組織見生精小管管腔大小不一,基底膜增厚,被覆支持細胞,未見精子,見圖1。
例2患者右側睪丸活檢顯示:睪丸組織見生精小管管腔大小不一,部分腔內可見支持細胞為主,未見明顯生精細胞,部分腔內可見少量精原細胞,偶見生精過程,停滯在精母細胞階段,未見明確的精子,見圖2。
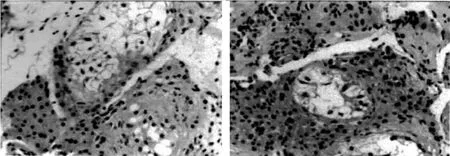
圖1 例1患者左側睪丸活檢(H-E染色, ×200)
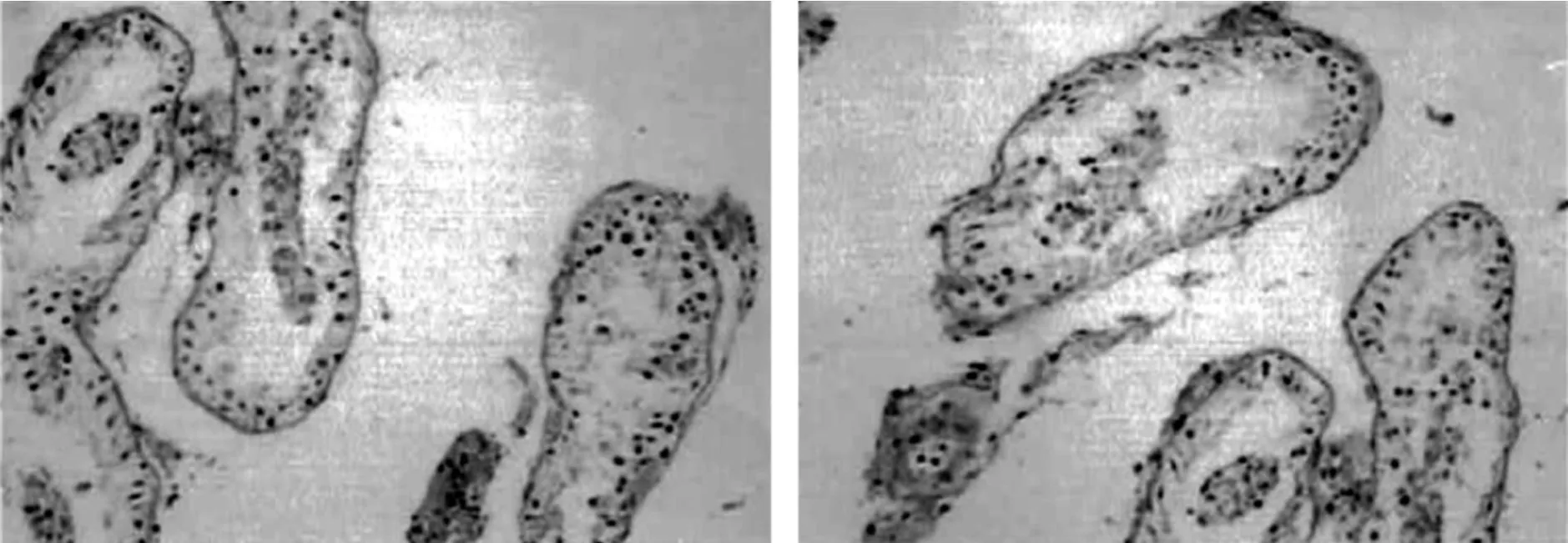
圖2 例2患者右側睪丸活檢(H-E染色, ×200)
四、染色體核型分析
例1患者染色體顯示為性染色體嵌合型,45,X[20]/46,XY[10],見圖3。
例2患者染色體為45,X[17]/46,XYqh-[43],見圖4。
五、Y染色體微缺失分析
2例患者均行6個STS位點多重PCR檢測,結果顯示2例患者均存在SRY基因和AZFa區域的SY84和SY86位點。但AZFAZFb和AZFc區域位點SY127、SY134、SY254及SY255均缺失。
討 論
無精子癥是生殖遺傳門診常見的導致男性不育的重要原因。遺傳因素導致男性精子發生障礙約占男性不育因素30%[3, 4]。遺傳因素中主要包含兩個方面,即染色體核型異常和Y染色體長臂精子發生區域無精子因子(azoospermia factor, AZF)區域部分的缺失,分別為AZFa、AZFb、AZFc以及后來發現的AZFd,其中任何一個區域或多個區域的位點缺失都能導致生精障礙[5];其中染色體可由親代遺傳或子代新生突變兩種類型。部分患者體內同時存在兩種及以上染色體核型的細胞,稱之為嵌合體[6],或者通過上述AZF基因的缺失導致Y染色體的不穩定性增加,進一步引發性別決定基因(sexdetermining region Y, SRY)即SRY基因(指Y染色體上具體決定生物雄性性別的基因片段,人的SRY基因位于Yp11.3)失活或調節失常等[7]。45, X/46, XY型染色體異常核型在門診病人中不如klinefelter綜合征、Turner綜合征等常見,但這也是導致患者性發育異常和不孕不育的重要原因,尤其是在患者社會和生物學性別為男性條件下,導致患者無精子的原因之一,因此在輔助生殖門診中應高度重視。
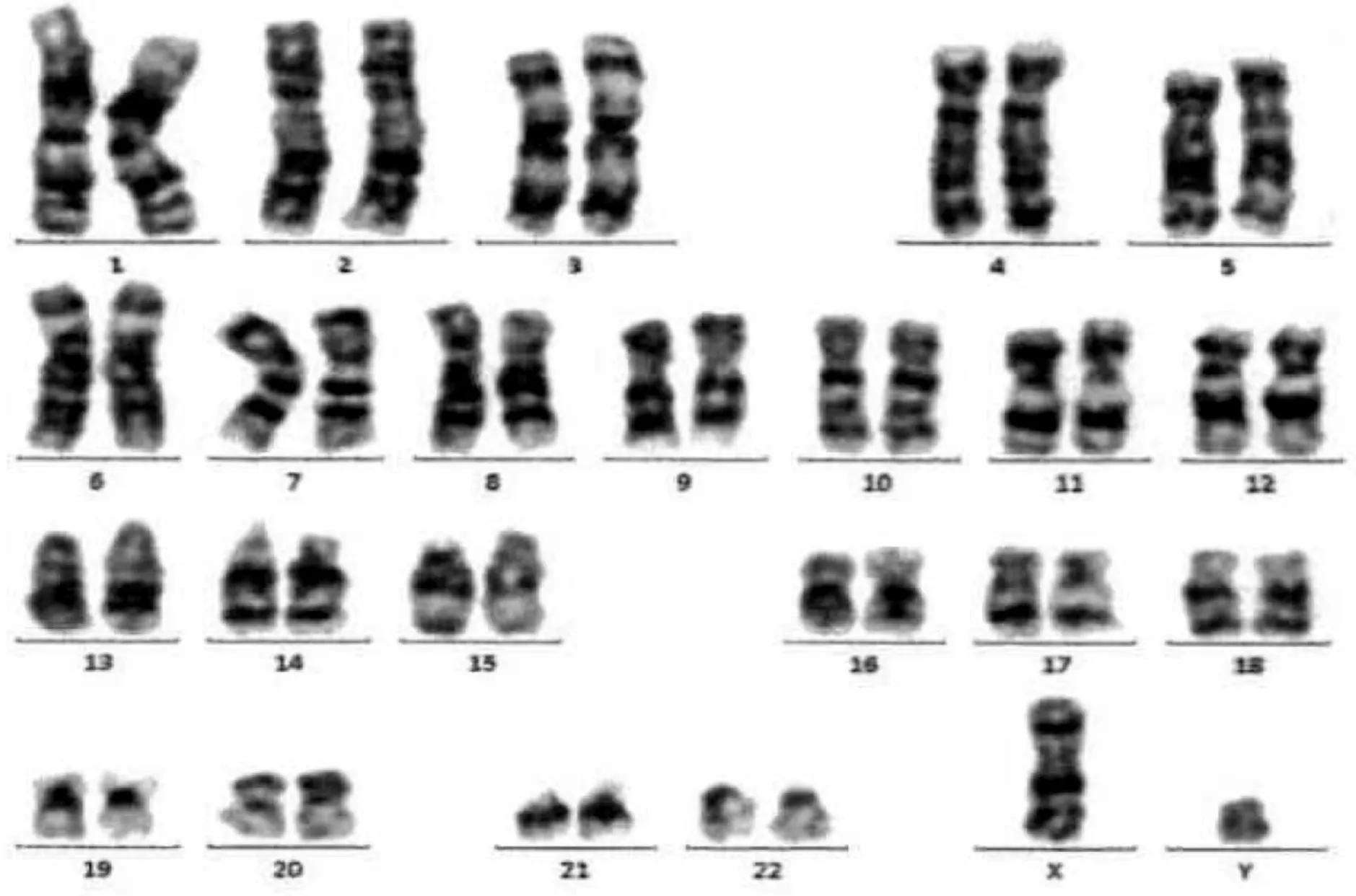
圖3 例1患者染色體核型分析
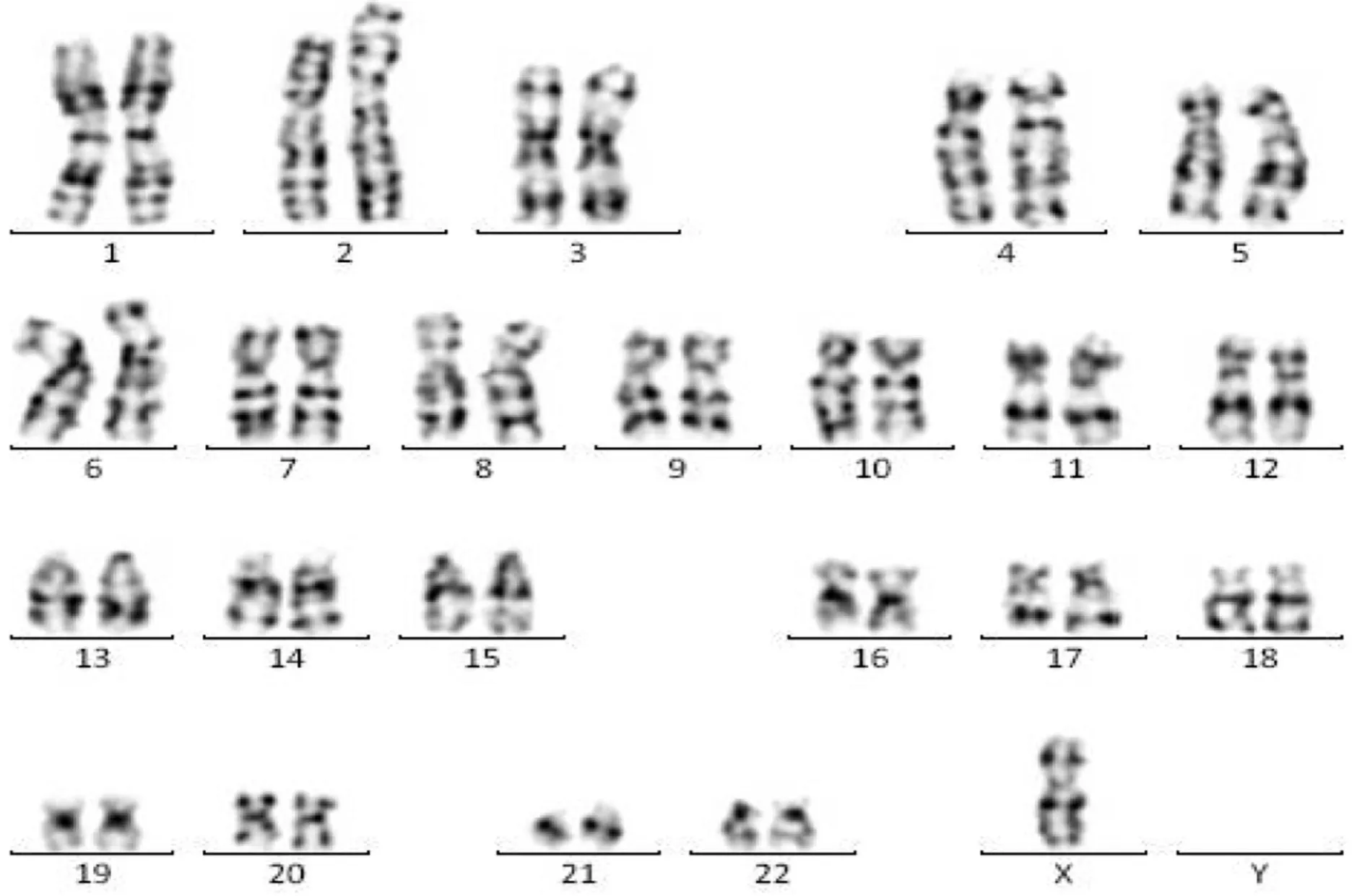
圖4 例2患者染色體核型分析
上述2例患者染色體表現為45, X/46, XY嵌合,同時伴隨有Y染色體AZF基因b和c區域位點SY127、SY134、SY254及SY255的缺失。患者第二性征沒有明顯改變,其Y染色體精子發生區域微缺失影響患者睪丸生精功能。鑒于兩例患者父親均正常生育兩次,本文患者出現染色體核型異常屬子代新生突變引起,與劉鵬等[7]報道的病例相似。本文例1患者出現了血清性激素異常,PRL、FSH及LH均高于正常參考值,T值正常,對于該患者而言,除Y染色體精子發生區域微缺失影響患者睪丸生精功能外,其激素調節亦處于異常狀態。睪丸生精功能主要受下丘腦-垂體-睪丸性腺軸的調控,下丘腦分泌的GnRH刺激垂體前葉分泌FSH和LH。而FSH的作用主要是促進精母細胞發育成精子細胞和成熟精子。在睪丸內部,促黃體生成素作用于間質細胞的黃體生成素受體,使其分泌睪酮,睪酮反過來也會抑制LH 的分泌。此外,PRL是應激性激素,正常水平下能對LH起到增強作用,通過促進T的分泌與合成,促進精子發生,它同時對維持性腺發育和性腺功能都有重要作用。因此,血清性激素的分泌對精子發育具有重要的調節作用[8, 9]。李磊磊等發現這種核型的男性少部分仍具備產生精子的能力,7例45X, 46XY嵌合的男性不育患者,其中無精子癥5例,少精子癥2例[10]。然而,對于存在生育要求的上述45, X/46, XY患者,如存在少量精子的情況,可首先通過AZF區域基因位點的檢測確定患者是否存在Y染色體微缺失,如果患者無微缺失情況,可通過IVFET技術中的ICSI來解決上述患者生育要求[11-13],然而,如果患者本身在存在染色體嵌合的同時,也存在Y染色體AZF區域微缺失,而ICSI技術可以將父親攜帶的Y染色體微缺失傳遞給其男性后代[7]。對于本文中的兩例患者,在染色體嵌合的同時也存在Y染色體AZF區域微缺失而導致患者無精子的情況,且睪丸活檢均未獲得精子,因而只能通過供精來解決其生育問題。

