第二產(chǎn)程異常時產(chǎn)鉗助產(chǎn)和剖宮產(chǎn)的臨床分析
孟慶英
(鶴崗市婦幼保健院,黑龍江 鶴崗 154100)
第二產(chǎn)程可嚴(yán)重危害母嬰健康,及時結(jié)束分娩是治療的關(guān)鍵。目前解決難產(chǎn)方式中,剖宮產(chǎn)和產(chǎn)鉗助產(chǎn)均比較常見[1-2],本研究分析了第二產(chǎn)程異常時產(chǎn)鉗助產(chǎn)和剖宮產(chǎn)的臨床效果,報告如下。
1 資料與方法
1.1 一般資料
將我院2016年6月~2017年11月90例第二產(chǎn)程異常患者分組(隨機數(shù)字表法)。觀察組年齡21~31歲,平均(25.76±2.24)歲。13例胎兒宮內(nèi)窘迫,13例宮縮乏力,10例胎位異常,5例頭盆不稱和4例妊娠合并癥。
對照組年齡22~31歲,平均(25.34±2.21)歲。12例胎兒宮內(nèi)窘迫,13例宮縮乏力,10例胎位異常,5例頭盆不稱和5例妊娠合并癥。兩組一般資料無統(tǒng)計學(xué)差異。
1.2 方法
對照組給予剖宮產(chǎn)治療,橫切口下段剖宮產(chǎn),沿著子宮下段橫切口中點向?qū)m體將子宮體肌層切開適當(dāng)長度為T切口,胎兒娩出。
觀察組則給予產(chǎn)鉗助產(chǎn)治療。用低位產(chǎn)鉗助產(chǎn)、低中位產(chǎn)鉗助產(chǎn),在分娩中做好防護措施,減輕對母嬰危害。
1.3 觀察指標(biāo)
比較兩組從采取措施至分娩時間;治療前后患者生命體征;產(chǎn)婦軟產(chǎn)道損傷、產(chǎn)褥期感染等并發(fā)癥發(fā)生率和新生兒頭皮血腫等的發(fā)生率。
1.4 統(tǒng)計學(xué)方法
SPSS 21.0統(tǒng)計,計量資料(±s)給予t檢驗,計數(shù)資料(%)給予x2檢驗,P<0.05表示差異有統(tǒng)計學(xué)意義。
2 結(jié) 果
2.1 治療前后生命體征相比較
治療前兩組生命體征相近,P>0.05;治療后觀察組生命體征優(yōu)于對照組,P<0.05。如表1。
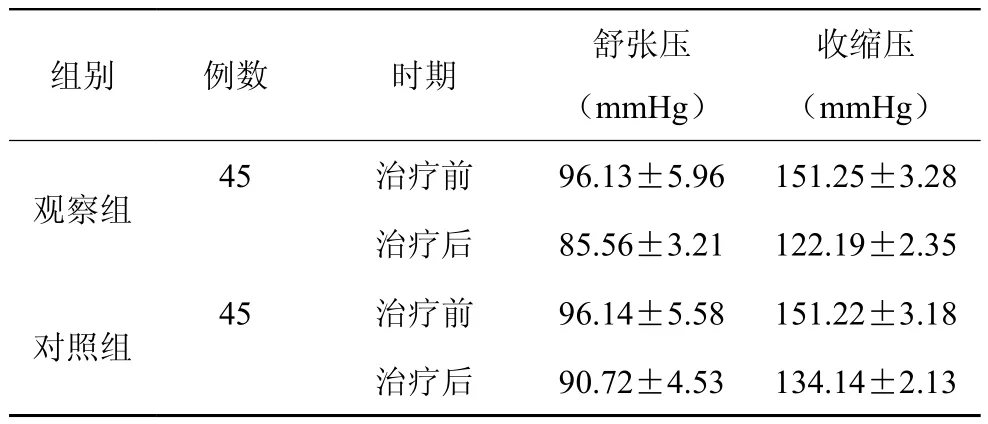
表1 兩組出血情況的對比分析表(ml)
2.2 兩組從采取措施至分娩時間相比較
觀察組從采取措施至分娩時間優(yōu)于對照組,P<0.05,見表2。
表2 兩組從采取措施至分娩時間相比較( ±s)

表2 兩組從采取措施至分娩時間相比較( ±s)
?
2.3 兩組產(chǎn)婦軟產(chǎn)道損傷、產(chǎn)褥期感染等并發(fā)癥發(fā)生率和新生兒頭皮血腫等的發(fā)生率相比較
觀察組產(chǎn)婦軟產(chǎn)道損傷、產(chǎn)褥期感染等并發(fā)癥發(fā)生率和新生兒頭皮血腫等的發(fā)生率顯著低于對照組,P<0.05,如表3。
3 討 論
第二產(chǎn)程可嚴(yán)重危害母嬰健康需及時處理。臨床一般用剖宮產(chǎn)和產(chǎn)鉗助產(chǎn)方式。其中,剖宮產(chǎn)產(chǎn)程較長,加上子宮下段長時間受壓可出現(xiàn)彈性降低和水腫癥狀,對子宮平滑肌收縮產(chǎn)生不良影響[3-4]。另外,第二產(chǎn)程異常的情況下,胎頭位置低,分娩困難,容易引起切口撕裂和產(chǎn)后出血,而剖宮產(chǎn)需多次檢查陰道,加上產(chǎn)程長、細菌逆行,可顯著增加產(chǎn)褥感染風(fēng)險。產(chǎn)鉗助產(chǎn)則可縮短產(chǎn)程和和減輕度母嬰的危害[5-6]。
本研究中,對照組給予剖宮產(chǎn)治療,觀察組則給予產(chǎn)鉗助產(chǎn)治療。結(jié)果顯示,觀察組第二產(chǎn)程異常控制率高于對照組,P<0.05;觀察組從采取措施至分娩時間優(yōu)于對照組,P<0.05;治療前兩組生命體征相近,P>0.05;治療后觀察組生命體征優(yōu)于對照組,P<0.05。觀察組產(chǎn)婦軟產(chǎn)道損傷、產(chǎn)褥期感染等并發(fā)癥發(fā)生率和新生兒頭皮血腫等的發(fā)生率顯著低于對照組,P<0.05。
綜上所述,產(chǎn)鉗助產(chǎn)治療第二產(chǎn)程異常的應(yīng)用效果確切,可有效縮短分娩時間,減少產(chǎn)婦和新生兒并發(fā)癥,值得推廣應(yīng)用。
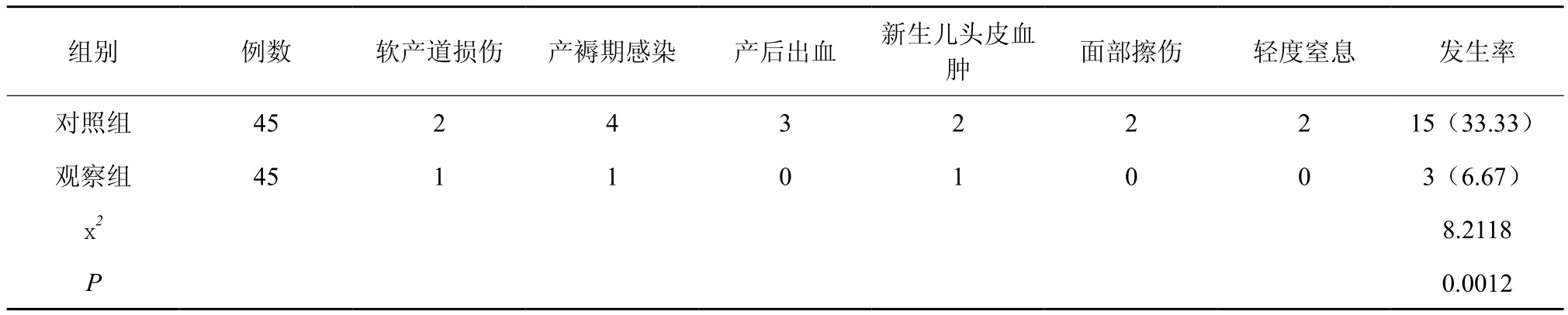
表3 兩組產(chǎn)婦軟產(chǎn)道損傷、產(chǎn)褥期感染等并發(fā)癥發(fā)生率和新生兒頭皮血腫等的發(fā)生率相比較[例數(shù)(%)]

