災難性衛生支出的城鄉差異及分配敏感性研究
楊紅燕 黃 夢
1.武漢大學社會保障研究中心 湖北武漢 430072
2.湖南大學社會保障研究中心 湖南長沙 410082
1 引言
提高居民抵御疾病經濟風險的能力是世界各國衛生系統的基本功能之一。[1]而這很大程度上依賴于如何建立一個完善的互助共濟與風險分擔機制,確保衛生籌資的公平性。2009年以來,新醫改為保障居民的疾病經濟風險,實現人人享有基本醫療衛生服務奠定了基石。之后,我國城鎮職工、城鎮居民、新農合三項基本醫療保險實現了對全國95%以上居民的全覆蓋,建立起世界上最大的基本醫療保障網。2012年以來,大病補充醫療保險與基本醫療保險形成雙層保障網,顯著減輕了居民的醫療費用負擔。基本醫療保險政策范圍內住院費用報銷比例達到70%左右。[2]與此同時,居民發生災難性衛生支出(Catastrophic Health Expenditure,CHE)乃至因病致貧的現象仍然存在。而且,醫療保險的碎片化導致因病致貧狀況存在城鄉差異,農村因病致貧問題更加嚴重。根據國務院扶貧辦數據,我國農村貧困人口中的42%是因病致貧返貧,有的地方甚至高達50%,在各種致貧原因中,因病致貧在各地區均位于前列。[3]
災難性衛生支出一直是衛生服務研究領域的熱點問題。[4-11]然而,聚焦于全民醫保且利用完整的家庭支出和家庭成員數據①而非僅用戶主的數據來代表全家,或僅用部分家庭支出數據。完整的數據將有助于全面反映醫療開支對生活水平破壞的全貌以及醫療保險制度的保障效果。進行的全國性研究較少。為更好地解決看不起病、因病致貧問題,促進精準醫療扶貧和醫療保險制度的完善,實現“健康中國2030”規劃綱要所提出的推動健康領域基本公共服務均等化的目標,需要更新研究方法和研究數據,對于CHE的狀況及其城鄉差異進行及時評估,提出相應政策建議。
2 資料與方法
2.1 資料來源
理想情況下,應該利用跟蹤數據來估計因疾病發生帶來的醫療開支對生活水平破壞的嚴重程度,以此來確定疾病風險發生后,在非醫療衛生方面的商品和服務支出會如何變化。[12]基于此,本文采用中國家庭動態跟蹤調查(CFPS)2012年和2014年數據。CFPS由北京大學中國社會科學調查中心實施,包括經濟活動、家庭關系與家庭動態、健康等諸多研究主題,是一項全國性、大規模、多學科的多年社會跟蹤調查項目。CFPS樣本覆蓋25個省(市、自治區),調查對象包含樣本戶中的全部家庭成員。對于家庭和個人層面數據的詳細記錄使得CFPS成為研究CHE動態演進狀況的絕佳數據。
2.2 研究方法
本文采用世界衛生組織Adam Wagstaff的方法衡量CHE及其分配敏感性。[4]研究集中指數調整前后的家庭CHE發生率、發生強度,并從城鄉差異、貧富差距等視角,考察CHE的分配敏感性。同時,運用洛倫茨曲線和集中曲線衡量家庭消費支出和現金衛生支出的累進程度。
2.2.1 家庭CHE發生率和發生強度
一定時期內家庭現金衛生支出超過家庭收入或支出的一定比例時會被定義為“災難性的”。[3]家庭CHE發生率為發生CHE的家庭占全部樣本家庭的百分比。用Ei表示是否發生CHE,則其計算公式如下:
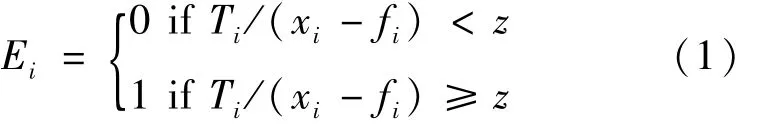
其中,Ti為家庭年現金衛生支出,xi為年消費性支出,fi為家庭食品支出,z為設定的閾值。根據以往的研究,本文中闕值確定為40%。CHE的發生率H表示發生CHE的家庭占全部家庭的百分比。平均差距O反映全社會所有家庭CHE的嚴重程度,相對差距MPO反映CHE對于發生CHE家庭的沖擊強度。計算公式如下:

2.2.2 CHE的分配敏感性衡量
CHE對于收入分配狀況是不敏感的,僅從發生率和發生強度的指標來看,無法反映出窮人和富人在CHE上的分配結構。因此,進一步引入洛倫茨曲線、集中曲線和集中指數以反映CHE的收入分配狀況。
洛倫茨曲線和集中曲線分別用來衡量收入分配、健康狀況不平等的程度,其中,集中指數是衡量健康領域不平等的常用變量,被定義為集中曲線和公平(45°)線之間區域的2倍。計算公式如下:

其中,r為收入水平的排序狀況,h為健康變量,μ為h的平均值。集中指數取值在-1~1之間。如果沒有社會經濟不平等的話,集中指數是零。當集中曲線在公平線上方時,C<0,表示CHE在收入較低的家庭中發生率更高或強度更大,反之亦然。Ch和Co分別表示CHE發生率和發生強度的集中指數。
按照邊際效用遞減規律,窮人衛生支出的邊際效用將會比富人更大。CHE的不同分配狀況對于社會總福利的影響是不同的。為了更加直觀地反映窮人和富人在CHE上的分配差異,一般采用加權的方式,對窮人和富人賦予不同的權重,收入越低,權重越高。然后乘以CHE的發生率和平均差距,得到集中指數調整后的CHE發生率HW和CHE平均差距OW,公式如下。

如果CHE更親貧,則集中指數C為負,集中指數調整后HW的發生率比調整前的H更高。從社會福利最大化的角度來看,真正的CHE狀況比H表現出來的要更加嚴重,因為CHE更加傾向于發生在窮人身上,反之亦然。
3 結果
3.1 調查對象基本情況
從調查人口總體情況來看,2012—2014年,住戶總消費、住戶支付能力、現金衛生支出的均值均呈現增長,且有統計學差異。現金衛生支出占總消費的比重均值呈小幅增長,但現金衛生支出占支付能力的比重均值呈下降趨勢,二者均有統計學意義。從城鄉來看,城市的住戶總消費、支付能力、現金衛生支出的均值均顯著大于農村,2012—2014年,城鄉絕對數額均呈上升態勢;從城鄉現金衛生支出占總消費的比重和現金衛生支出占支付能力的比重來看,比重均值均是農村大于城市且有統計學差異,表明農村的衛生支出壓力更大。2012—2014年,除農村現金衛生支出占總消費的比重有小幅上升外,城鄉的比重均值均在下降,且有統計學意義(表 1)。
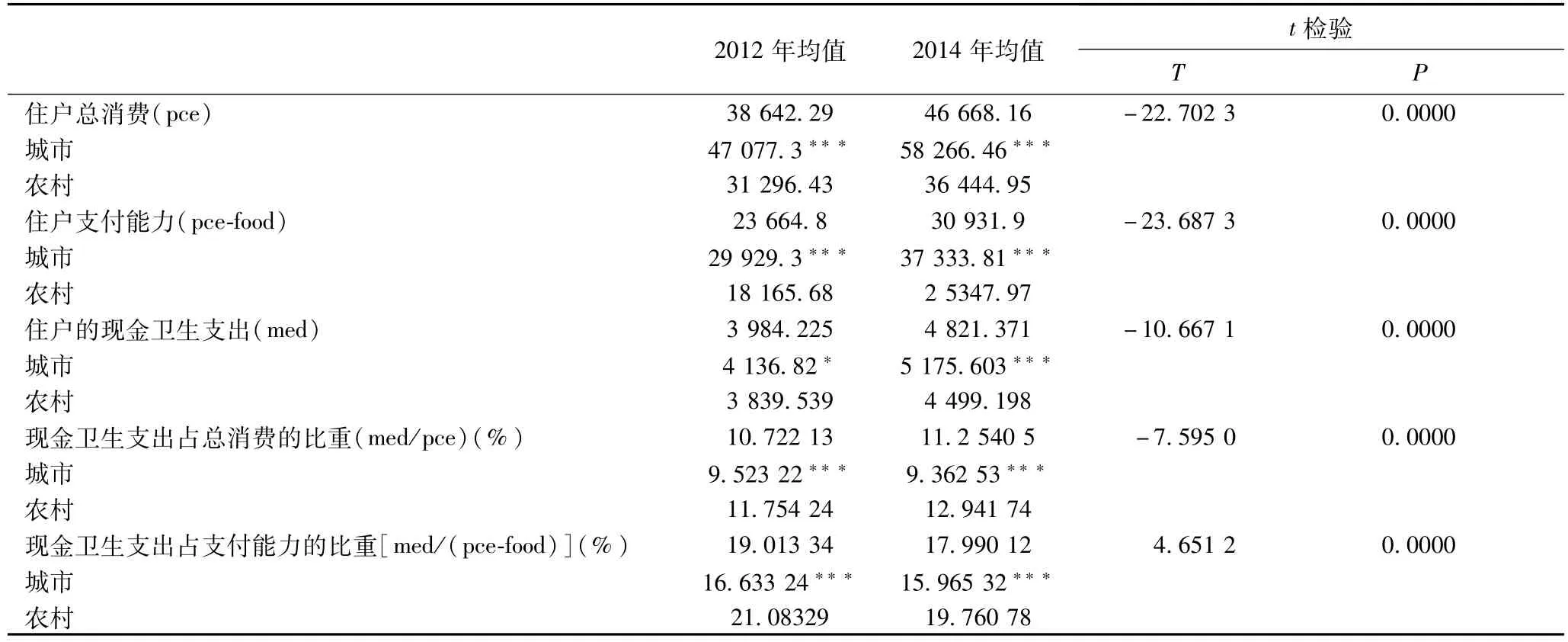
表1 調查對象基本情況
3.2 總體CHE及分配敏感性狀況
2012、2014年CHE發生率分別為26.389 21和24.819 36,絕對值較高。2012—2014年,CHE總體的發生率和平均差距、相對差距均呈下降態勢,其中,相對差距下降最多,為6.904 86,下降率為23.016 721 71%。可見,兩年間我國CHE問題得到了有效的緩解。
從CHE的收入分配狀況來看,無論是發生率還是平均差距,集中指數的絕對值均很小,低于0.1,表明是相對均等的。具體而言,2012—2014年,發生率集中指數由-0.0441 018 9變為-0.036 236 01,表明CHE發生率在窮人中的集中狀況有所下降。平均差距的集中指數則由-0.001 540 43變為0.023 815 8,由負變正,且絕對值增加,表明CHE平均差距的集中指數由略親窮,變為略親富。值得一提的是,雖然CHE的收入分配相對均等,但由于CHE發生率原本就高,集中指數調整后的CHE發生率比調整前更高,如2014年高達25.718 72%,意味著考慮收入分配狀況的CHE發生率問題更加嚴峻(表2)。
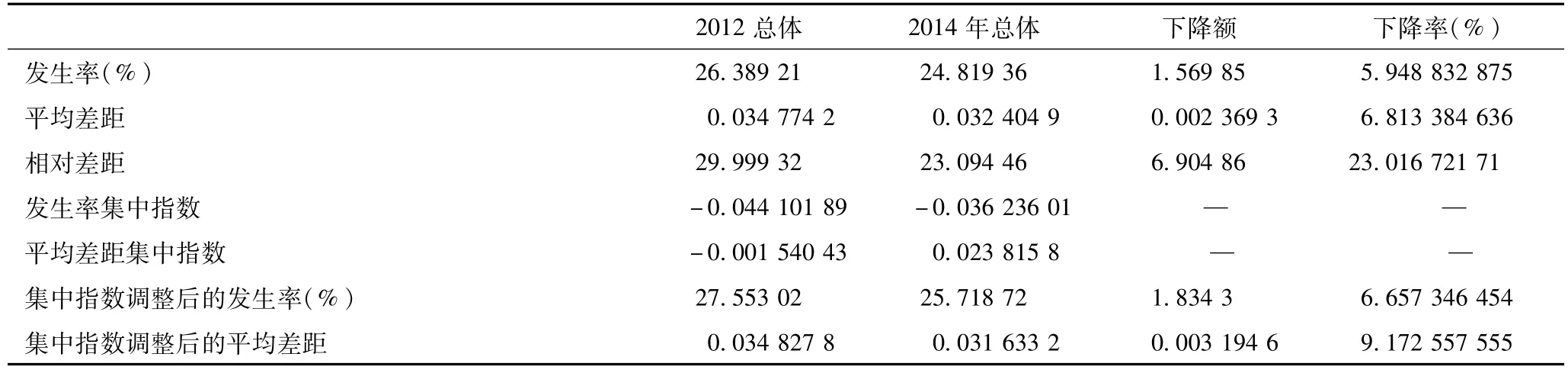
表2 2012、2014年的CHE發生率、平均差距、相對差距
3.3 現金衛生支出與住戶支出的累進性
2012、2014年住戶支付能力的洛倫茨曲線與現金衛生支出的集中曲線如圖1所示。可以看出,兩年中,收入分配的不均等性很明顯,但現金衛生支出比收入分配狀況有更大的累進性。這意味著隨著支付能力的增強,現金衛生支出在累進增長。盡管兩年的集中曲線都接近于洛倫茨曲線,但現金衛生支出不平等程度始終小于收入分配的不平等程度。
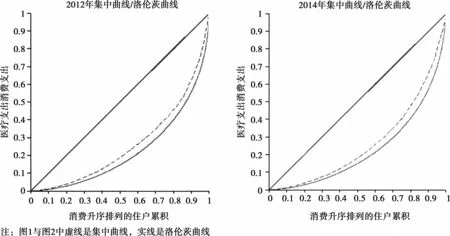
圖1 2012年、2014年的集中曲線、洛倫茨曲線
3.4 城鄉的CHE及分配敏感性狀況
首先,無論城鄉,兩年的CHE發生率水平均很高。城鄉比較而言,除了2014年的相對差距是城市(24.59668)大于農村(22.17674)外,兩年的發生率、平均差距、相對差距均是城市小于農村。因此,總體而言,農村受到的CHE的危害比城市更大,但2014年城市發生CHE家庭受到的沖擊程度大于農村。
其次,2012—2014年,城鄉的CHE發生率均呈現下降的趨勢;城市的平均差距和相對差距略有上升,農村的平均差距和相對差距大幅下降。表明2012—2014年,城鄉CHE的發生狀況雖然得到了有效控制,但是CHE的發生強度的應對效果出現了城鄉分化,農村的應對效果較好,城市地區的問題仍未得到控制。
再次,雖然城鄉內部CHE的收入分配是相對均等的,集中指數的絕對值均低于0.1,但兩年城鄉集中指數調整后的發生率均比調整前高。具體而言,發生率的集中指數均為負且親窮。2012—2014年,城市發生率的集中指數親窮程度下降,而農村發生率的集中指數的親窮程度上升。表明從CHE發生率角度來看,城市窮人、農村非窮人的保障效果更好。2012年城市發生率集中指數絕對值大于農村,2014年城市發生率集中指數絕對值小于農村,即農村CHE發生率比城市更親窮。
最后,從城鄉平均差距的集中指數來看,絕對值也很小,是相對均等的。具體而言,除了2012年城市地區親窮外,其他情況下都親富,表明無論城鄉,CHE對于富人的沖擊強度更大。當然,這一結果也意味著2012年農村和2014年城鄉的CHE的平均差距被高估。從趨勢來看,2012—2014年城市平均差距的集中指數大幅上升,農村在下降;2012年城市小于農村;2014年城市大于農村。表明2012—2014年,對于農村的CHE沖擊強度保障比城市更加有效;農村CHE的平均差距的親富程度得到有效改善;而城市由親貧變為親富,且程度上升。就不同人群而言,制度對于城鄉窮人的沖擊強度保障比富人更加有效。考慮到窮人發生CHE可能是醫療費用過高或者自身貧困,而富人發生CHE只能是醫療費用支出過高,這一結果很有可能體現了因病致貧問題的嚴重程度(表3)。

表3 2012、2014年城鄉CHE分配狀況
4 討論
CHE的產生需要具備三個條件:需要自付費用的醫療衛生服務的可得性;低家庭支付能力;缺乏預付機制的風險共擔。審視這些條件后可以發現,我國CHE的風險及其城鄉、貧富差異與我國醫療保險制度關系密切。
4.1 全民醫保對于降低CHE發生率與發生強度功不可沒
2012年以來,包含城鎮職工、城鎮居民、新農合在內的全民醫保覆蓋率達到了95%以上,制度的籌資與保障水平也逐年遞增。以新農合與城市居民醫保為例,2012—2014年,籌資標準由300元上升到410元,其中人均政府補助標準由240元上升到320元。[13]籌資的提高帶來了報銷比例的提高、報銷目錄內病種、藥品、診療項目范圍的擴大,全民醫保的覆蓋高度、覆蓋寬度得到拓展。加上商業醫療保險、2012年開始推行的城鄉居民大病補充醫療保險等補充保險項目的綜合作用,顯著降低了居民個人的現金衛生支出。2012—2014年個人衛生支出比例由34.8%下降至33.2%[14],從而有效抑制了CHE的發生率與破壞力。
4.2 有限的保障內容、水平可能導致醫保無法改善甚至加劇CHE強度
部分地區基本醫保和大病補充醫保存在病種限制,一些大病、門診慢性病以及治療大病、重病、慢性病的特效藥和器材沒有納入醫保藥品目錄。這種羅列式的病種或者診療項目、藥品目錄由于無法窮盡所有,對于患目錄外病種、使用目錄外藥品和診療項目的人群不僅不公平,也導致政策報銷比和實際報銷比存在差距,影響了應對CHE風險的效果。而且,醫療保險在釋放人群醫療服務需求的同時,由于保障深度和寬度有限,疾病經濟風險降低程度有限,可能導致CHE發生強度的進一步加劇乃至因病致貧。上文中無論城鄉,CHE對于富人的沖擊強度更大進一步說明了這一點。窮人由于自身經濟實力有限,可能在享受醫療保險后依然會看不起病,從而間接規避了CHE更大的沖擊強度。但這也可能導致窮人把小病拖成大病,最終引發更大的CHE后果。
4.3 收入水平與醫療保險差異導致農村、窮人遭受更大的CHE發生率風險
雖然CHE的收入分配狀況相對均等,但絕對值較高且集中指數親農村、窮人狀況已然成為嚴峻的問題。城鄉收入差距使得農村家庭現金衛生支出比重高于城市家庭,農村人口本來就面臨更大的CHE風險。新農合又先天不足,無論在籌資金額、保障水平還是報銷范圍等方面都低于城鎮職工醫保。兩方面綜合導致了農村家庭發生CHE的風險更高。此外,醫療保險優惠政策不足加劇了窮人在面對CHE時的脆弱性。在窮人本就支付能力不足的背景下,醫療保險制度統一的起付線、報銷比例和封頂線政策使得窮人面臨CHE的風險大于富人。2012—2014年,雖然制度的報銷比例有所提高,但窮人并未得到更多的補償優惠。
5 建議
WHO指出,所有人均應獲得所需要的有質量的衛生服務,并且不因享受這些服務而出現經濟困難。因此,應推行包括人口全覆蓋、服務全覆蓋和費用全覆蓋在內的全民健康覆蓋(UHC),提高居民衛生服務利用的公平性。[15]全民醫保不等于UHC,而僅僅是UHC的一個維度。要想從根本上抵御CHE,必須在實現基本醫療保險人口全覆蓋之后,繼續朝著衛生服務和衛生費用全覆蓋的方向努力,把更多數量、更優質量的衛生服務項目納入醫療保障范圍,降低個人衛生費用負擔。具體而言,應采取以下措施:
5.1 持續推進衛生費用全覆蓋,降低個人衛生支出比重
根據經濟發展和人均收入提高的速度,循序漸進提高基本醫療保險籌資和保障水平,合理調整醫保目錄,放寬大病、門診慢性病等相關病種的限制范圍,減少自費藥品和診療項目比例。在此基礎上,構筑全方位、多層次的醫療保障網絡,做好基本醫保、大病保險、醫療救助、商業健康保險及慈善幫扶等制度間的聯動互補。最大限度降低所有家庭的現金衛生支出,使得無論貧富,現金衛生支出負擔乃至CHE發生率和發生強度有所降低。
5.2 持續推進居民醫保的城鄉深度整合,平等應對城鄉CHE風險
在城鄉收入差距短期內無法消除的背景下,要按照國務院關于整合城鄉居民醫保的規定,實行城鄉統一繳費、管理、報銷政策,統一定點醫療機構、統一醫保目錄內藥品和診療項目,農村可以免遭更多CHE的沖擊,提高城鄉之間風險保障的均等性。
5.3 持續推進衛生服務全覆蓋和質量提高,從源頭控制CHE的沖擊
推進公共衛生和基本醫療服務全覆蓋、均等化,重視西部、邊遠、貧困等地區基本醫療衛生服務的可及性和質量保障,縮小城鄉間、貧富人群間衛生服務可及性和質量差距,促進公平公正。加快推進全科醫生制度,為所有人建立健康檔案,防微杜漸,杜絕小病拖成大病。推進健康扶貧,優先為貧困家庭提供全科醫生簽約服務,對因病致貧、因病返貧家庭進行分類醫治。從而保障所有家庭公平享有衛生服務和健康的權利。
作者聲明本文無實際或潛在的利益沖突。

