藥物涂層支架技術臨床應用中的患者參與決策研究
明 堅 魏 艷 柯 雄 何露洋 李 達 孫 輝 薛 迪 陳英耀
1.復旦大學公共衛生學院 衛生部衛生技術評估重點實驗室健康風險預警治理協同創新中心 上海 200032
2.川北醫學院管理學院 四川南充 637007
經皮冠狀動脈介入治療是當前冠心病治療的重要手段,而藥物涂層支架技術(簡稱“藥物支架”)(Drug-eluting stent,DES)是其中濃墨重彩的一筆。從第一代發展到第二代,藥物支架通過不斷改良支架材質、聚合物和抗增殖藥物,一定程度可以降低再狹窄率及支架內血栓的發生率[1],應用越來越廣泛,臨床實踐也已相對較為成熟。而另一方面,作為一種醫學新技術,藥物支架的適應癥和昂貴的醫療費用問題廣受社會詬病,關于支架是否濫用的問題也一直飽受社會各界熱議和爭論[2-4]。事實上,關于診療利益和風險的抉擇,或許患者自己也應參與到治療決策中來。[5]隨著醫學模式的轉變和“以患者為中心”理念的傳播,患者參與決策在醫學倫理及臨床實踐中的重要性不斷增強。本研究針對多省市的冠心病患者,研究了患者在治療決策中的參與決策,分析了患者參與決策對冠心病患者治療技術選擇的影響,以期為相關理論研究與臨床實踐提供參考。
1 資料與方法
1.1 研究對象
采用橫斷面調查設計,運用多階段分層抽樣的方法,選取了一線城市上海市,并根據經濟發展水平抽取了東部的福建省和西部的四川省進行調研。本研究共選取5個城市進行現場調研:上海市,福建省的福州市和泉州市,四川省的成都市和南充市。在每個城市選取2~4家三級醫院或二級醫院進行調研。在每家醫院,調查相應數量的心內科冠心病患者,包括使用了藥物支架及未使用藥物支架的患者。共發出240份患者問卷,回收有效問卷179份,有效收回率為74.58%。
1.2 調查工具設計與理論框架
在文獻梳理和專家咨詢討論的基礎上,本研究自主開發了藥物支架患者調查問卷。問卷內容主要包括三個部分:患者基本情況,包括性別、年齡、戶籍、疾病嚴重程度、患病時長、醫療保險情況、最高學歷、職業、年收入等;患者對藥物支架的認知與感知,包括患者對藥物支架技術臨床應用的態度、關注程度、是否使用過藥物支架,患者對臨床技術應用決策模式的偏好與感知(借鑒決策期望CPS量表,Control reference Scale[6])、對決策過程的滿意度、對醫療服務的總體滿意度等;患者參與決策量表評價(基于SDMQ-9),SDM-Q-9根據 L.Kriston 2010[7]設計運用的調查工具漢化而來,包括9個條目,每個條目從“非常不滿意”到“非常滿意”共有5個選項。本研究遵循Shay L.A 2015[8]研究提出的醫患共同決策對患者結果影響的理論概念框架(圖1),分析了患者參與決策對患者是否使用藥物支架技術的直接影響與間接影響。
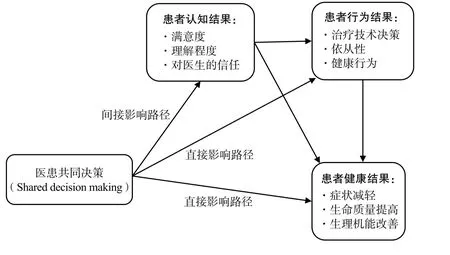
圖1 醫患共同決策對患者結果影響的理論框架
1.3 分析方法
采用Epidata軟件對數據進行錄入整理,使用SPSS對數據進行分析,除描述分析方法之外,對于SDM-Q-9量表,參考Likert五分量表法對各條目的5個選項從“非常不同意”到“非常同意”分別賦值1~5,采用綜合指數法對患者參與決策得分進行量化和綜合評價,計算患者SDM量表9個條目的總得分。進一步應用聚類分析方法對SDM量表總得分進行二分類聚類分析,并基于此,采用Logistic回歸分析和相關性分析方法,研究患者參與決策對患者是否使用藥物支架技術的影響。

表1 被調查對象基本情況(n=179)
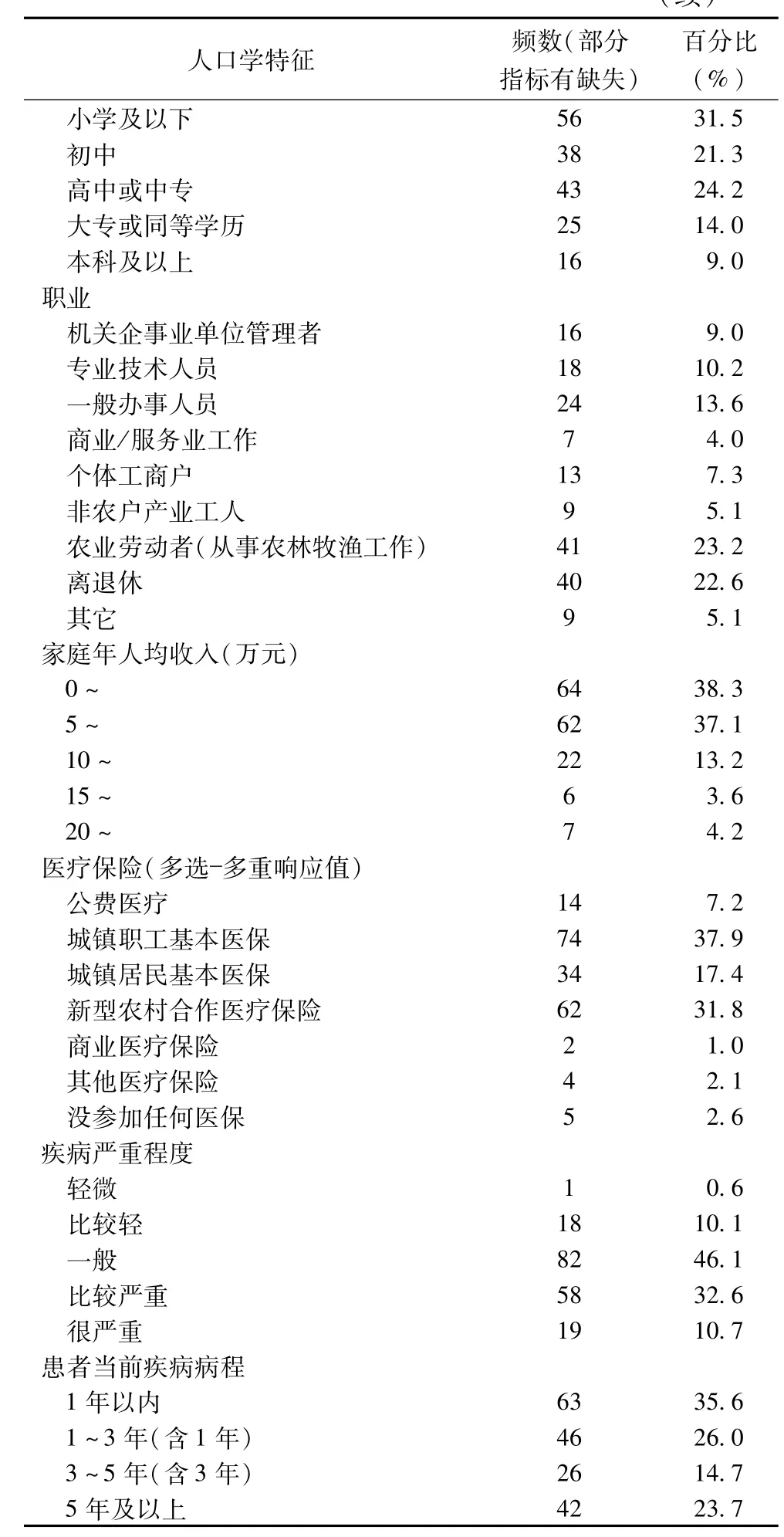
人口學特征 頻數(部分指標有缺失)百分比(%)56 31.5初中 38 21.3高中或中專 43 24.2大專或同等學歷 25 14.0本科及以上 16 9.0職業機關企事業單位管理者 16 9.0專業技術人員 18 10.2一般辦事人員 24 13.6商業/服務業工作 7 4.0個體工商戶 13 7.3非農戶產業工人 9 5.1農業勞動者(從事農林牧漁工作) 41 23.2離退休 40 22.6其它 9 5.1家庭年人均收入(萬元)0~ 64 38.3 5~ 62 37.1 10~ 22 13.2 15~ 6 3.6 20~ 7 4.2醫療保險(小學及以下多選 多重響應值)公費醫療 14 7.2城鎮職工基本醫保 74 37.9城鎮居民基本醫保 34 17.4新型農村合作醫療保險 62 31.8商業醫療保險 2 1.0其他醫療保險 4 2.1沒參加任何醫保 5 2.6疾病嚴重程度輕微 1 0.6比較輕 18 10.1一般 82 46.1比較嚴重 58 32.6很嚴重 19 10.7患者當前疾病病程1年以內 63 35.6 1~3年(含1年) 46 26.0 3~5年(含3年) 26 14.7 5年及以上42 23.7
2 結果
2.1 調查對象基本情況
本研究共調查了來自5城市的15家醫院(10家三級醫院、9家二級醫院)心內科的179名冠心病患者,其中女性患者為56名(31.5%);平均年齡為59.71±16.05歲;調查對象其他基本情況見表1。
2.2 調查對象對藥物支架技術臨床應用的認知與感知
被調查患者中,67名(42.1%)最終使用了藥物支架技術;114名(64.8%)認為自己對藥物支架技術比較不了解,16名(9.1%)比較了解,46名(26.1%)一般了解;17名(11.4%)對藥物支架技術的臨床應用態度為不支持,75名(50.3%)較支持;141名(83.4%)位患者偏好醫患共同決策模式,另有25名(14.8)偏好患者主動決策或患者被動決策模式;145名(85.8%)患者在臨床技術決策過程中感知到醫患共同決策模式;138名(84.7%)對臨床技術應用決策過程滿意度(簡稱“患者決策滿意度”)為較滿意;47名(82.5%)對醫療服務的總體滿意度為較滿意。
2.3 患者參與決策量表(SDM-Q-9)的信效度分析
采用主成份因素分析法對決策量表的9個條目進行分析,結果顯示,該量表 KMO=0.951,Bartlett’s球形檢驗 χ2=7180,df=36,P<0.001,因而根據 Kaiser的建議,適宜進行因子分析。最終因子分析結果顯示,9個條目提取了一個公因子,累計貢獻率達到74.70%,該維度的9個條目的Cronbach’sα系數為0.96,表明患者參與決策量表具有良好的信度。SDM-Q-9量表經因子分析共提取一個公因子,因而該量表僅適合做實證效度檢驗,該量表實證效度檢驗發現,SDM-Q-9量表的9個條目之間具有兩兩相關性(P<0.05),表明該量表具有很好的實證效度。
2.4 患者參與決策量表(SDM-Q-9)的評估結果
藥物支架技術臨床應用中的患者參與決策量表評估結果見表2,其中“非常不同意”和“比較不同意”均歸為“不同意”,而“比較同意”和“非常同意”歸為“同意”,大約超過56%的患者同意9個條目中的內容,而9個條目的平均得分在3.54~3.81之間,這顯示較為多數的患者與醫生之間有相對充足的溝通。量表評估分析得到9條目總得分變量SDM藥物支架,其平均值為32.93±8.235,極小值為9,極大值為45,填滿所有9條目的有效樣本量為150。以SDM藥物支架為指標,以K均值聚類分析方法按二分類進行樣本聚類,得到新的二分類變量QCL-SDM藥物支架,聚類分析結果顯示,92(61.33%)位患者的患者參與決策得分為“較高”,這說明超過一半多的患者參與藥物支架技術使用決策的程度較為充分,然而同時有58(38.67%)位患者的得分為“低”,說明仍有許多患者參與決策不夠充足的情況存在。
2.5 患者參與決策對患者是否使用藥物支架技術的影響
患者參與決策與患者是否使用藥物支架技術的關聯性分析結果見表3,患者SDM-Q-9量表得分、患者是否使用藥物支架技術、患者決策滿意度三者之間兩兩相關(P<0.01),可見,使用藥物支架技術的患者、SDM-Q-9得分較高的患者,患者決策滿意度也更高。
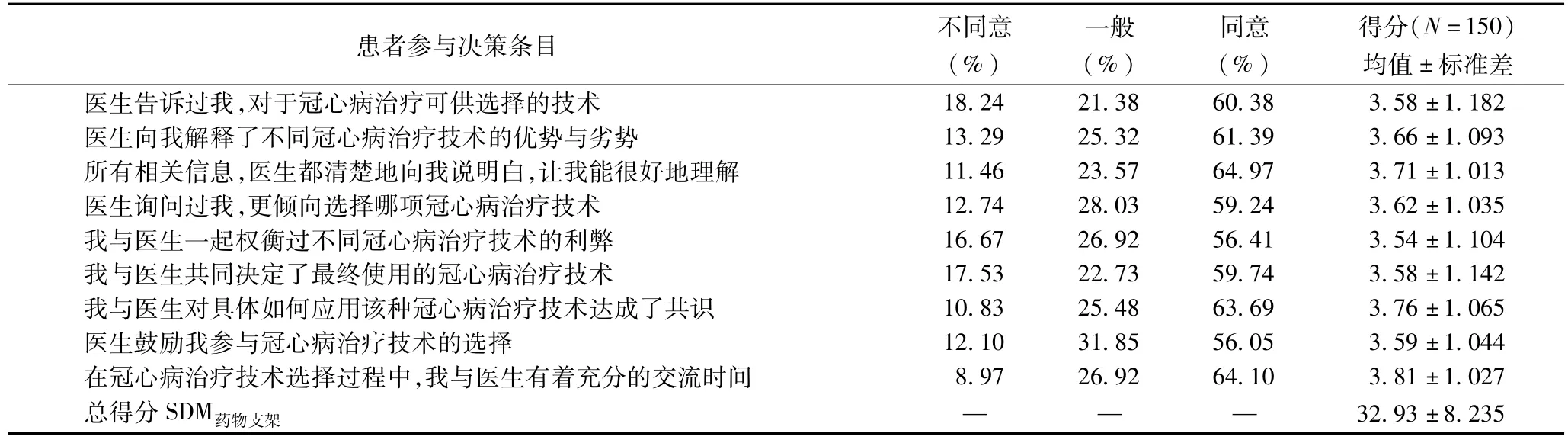
表2 藥物支架技術臨床應用中的患者參與決策(基于SDM-Q-9)
本研究在此基礎上進行多重回歸分析,研究患者參與決策對患者最終是否使用藥物支架技術的直接及間接影響,回歸分析結果見表4。在直接影響路徑模塊中,控制了患者的性別、年齡、戶籍所在地、家庭年人均收入、受教育程度、患病嚴重程度、患病時長等人口學特征變量,結果顯示,患者SDM-Q-9得分對患者最終是否使用藥物支架技術有顯著性的直接影響(P<0.05)。在間接分析的模塊中,同樣控制患者人口學特征,發現患者參與決策對患者決策滿意度有顯著正向影響(P<0.001),患者決策滿意度對患者最終是否使用該藥物支架也有顯著影響(P<0.01),即患者參與決策對患者是否使用藥物支架技術可能存在間接影響。

表3 患者參與決策與患者是否使用藥物支架的關聯性分析

表4 患者是否使用藥物支架技術的多重回歸分析
3 討論
3.1 冠心病患者多偏好醫患共同決策,但其參與決策實際程度仍待提高
在藥物支架技術的臨床應用中,有超過80%的冠心病患者偏好于并且在臨床技術決策過程中感知到醫患共同決策模式,而本研究進一步進行的量表評估分析發現,冠心病患者中約有61.33%參與決策的程度為較高。可見,雖然有極高比例的患者自報地認為自己感知到的臨床決策模式為醫患共同決策模式,但是其在臨床治療決策中的有效參與程度卻并不像患者自我感知的那么高。
此外,還應當考慮到我國的冠心病治療的實際情況與醫療環境、藥物支架的濫用問題受到爭論,醫生在實施藥物支架手術之前,都會先要求患者簽署知情同意書或手術同意書等。盡管醫生會就知情同意書內容、治療技術的優劣勢進行說明,但是患者畢竟缺乏相關知識,對醫生所解釋的內容理解程度有限。冠心病患者一般年紀較大、受教育水平較低、病情較重,而冠心病相關知識與臨床治療方法又較為復雜,患者即使并不真正理解知情同意書或手術同意書的內容,但仍舊會選擇相信醫生。所以,盡管患者自報的有較好程度的參與了藥物支架技術應用決策,但其實際有效性和完整性仍有待提高。[9,10]
3.2 患者參與決策影響冠心病患者決策滿意度和治療技術選擇
患者參與決策早期主要是被認為可以有效地保護病人的自主權與知情權,并且可以有助于根據患者個體化的需求來更好地提供個體化的醫療服務。[11]之后,逐漸有更多研究關注患者參與決策對于患者結果的影響。[12,13]Street[13]的研究提出了醫患溝通交流對于患者結果的影響路徑,而Shay L.A[8]在借鑒此研究的基礎上,進一步提出了關于醫患共同決策對患者結果影響的理論概念框架,其中認為患者參與決策可通過直接的方式影響患者的行為結果,包括患者對治療技術的選擇;并且,患者參與決策可能通過影響患者的認知結果(如患者滿意度),再通過患者認知結果影響到患者行為結果,這被歸為間接影響。
本研究遵循該理論框架思路,分析了患者參與決策、患者滿意度及患者最終是否使用藥物支架技術之間的關聯性與相互影響。患者是否使用了藥物支架技術、患者決策滿意度、患者參與決策量表得分三者之間兩兩相關,多重回歸分析模型也發現,患者參與決策對于患者治療技術選擇,有顯著的直接影響,而且還可能存在間接影響。這與國外一些關于醫患共同決策與醫學技術應用關聯性的研究結論一致。[14-16]事實上,患者對于決策的滿意度及治療技術的選擇,最終又會或多或少地影響到患者的最終健康結果。[8]可見,通過多種途徑提高患者在醫療決策中的有效參與程度,對于提高患者決策滿意度、理解患者是否選擇藥物支架技術、如何選擇最佳治療方案等,具有重要意義。建議:一方面,鼓勵醫患共同決策模式,提升冠心病患者滿意度,改善醫患關系。另一方面,加強全方位監督管理,保證藥物支架技術的適宜應用。
作者聲明本文無實際或潛在的利益沖突。

