新農合對農村老年人醫療服務利用的影響
——基于高齡、低齡老人分析
陳在余 李 薇 王海旭
中國藥科大學商學院 江蘇南京 211198
1 引言
我國已進入老齡化社會,老年人口數量龐大,具有較大的醫療需求。據統計,我國60歲及以上老年人口占總人口的16.14%(中國統計年鑒2015),而據老齡化趨勢研究預測,2050年我國60歲及以上老年人口數量將增加至近5億,占總人口數量的36.5%,且未來我國55.6%的老年人將分布在農村。[1-2]另一方面,從2000年開始,我國80歲及以上高齡老人將成為增長最快的年齡組,其增速大約等于65歲及以上老年人口整體增長速度的2倍。[3]老人由于生理機能衰退和抵抗能力下降,患病率和發病率明顯增加,這必然導致農村老人對醫療服務具有較大的需求[4],而相比于60歲及以上的低齡老人,80歲及以上的高齡老人生理機能的衰退速度更快。新型農村合作醫療制度(以下簡稱“新農合”)是我國農村醫療保障的基本形式,旨在提高農村居民醫療服務的可及性。而從傳統上來看,由于農村老人在家庭資源分配中處于弱勢地位,我國農村老年人有病不醫的現象較為普遍。[5]因此,隨著新農合的實施,其對農村老人醫療服務利用的影響開始引起學者的關注。[6-7]
本文關注的主要問題是:新農合的實施是否增加了農村高齡老人的醫療服務利用水平,新農合對高齡與低齡老人的影響有何差異?另一方面,老年人多數患有慢性疾病,對慢性病老年人群來說,疾病預防與保健對健康極為重要,那么,本文關注的另一問題是,新農合對高齡與低齡老人預防與保健支出的影響是否有顯著差異。高齡老人是我國農村居民健康及經濟地位最為脆弱的人群,考慮到我國老年人群年齡的異質性,本文對農村老年人分年齡組別研究,從另一角度對我國新農合實施績效進行了重新考察。
2 文獻綜述
醫療保險降低了居民醫療服務支付負擔,從而對居民醫療服務利用有顯著的正向影響。1987年美國RAND公司進行了醫保實驗,避免了參保人的逆向選擇問題,研究發現醫療保險顯著提高了參保人群的醫療服務利用。[8]多數研究表明,醫療保險可以減少居民的自付醫療支出,從而促使居民醫療服務需求增加,并導致居民醫療服務利用水平增加。[9-10]有學者對美國65歲以上老年人群醫療服務利用的研究顯示,醫療保險覆蓋率的增長將引起更多的醫療服務利用、更好的自評健康水平和較低的醫療自付支出。[11]
國內許多學者分析了醫療保險對老年人群醫療服務利用及健康的影響,結論并不完全一致。胡宏偉和劉國恩利用傾向匹配和雙重差分相結合的方法,發現城鎮居民醫療保險沒有顯著促進城鎮居民的健康,但是顯著促進了老年人和低收入人群的醫療服務利用。[12]就新農合而言,劉國恩等使用2005年CHARLS數據研究顯示,新農合對老人是否選擇就醫有正向作用但并不顯著,影響農村老人是否選擇就醫的決定因素是其自身健康狀況。[6]王翌秋等發現在現階段新農合并不能帶來老年人就診行為的顯著變化;[13]姚兆余等使用2012年調查數據,對江蘇省農村老人醫療服務利用的影響因素進行分析,該研究對老年人與非老年人進行了對比,結果顯示新農合對于老年人醫療服務利用有顯著促進作用,對非老年人醫療服務利用無顯著影響。[7]
總體來看,從農村高齡與低齡老人的角度分析新農合政策對老人醫療服務利用的影響文獻較少,因此,以往的相關研究忽視了農村高齡老人與低齡老人在醫療服務需求及利用上的異質性,可能掩蓋了農村醫保政策對農村高齡老人就醫應有的作用,從而高估新農合的政策績效;另一方面,疾病預防對老年人健康具有重要作用,但在醫療服務利用的指標選擇上,很少有文獻使用預防保健指標,分析新農合政策對老年人預防保健的影響,本文的研究彌補了現有文獻的不足。
3 數據來源和模型構建
3.1 數據來源
本文采用北卡羅萊納人口中心發布的中國健康和營養調查(China Health and Nutrition Survey,CHNS)數據庫。該調查涉及9個省(黑龍江、遼寧、山東、江蘇、河南、湖北、湖南、廣西、貴州)的城市和農村,覆蓋我國東中西部,具有較好的代表性。自1989年開始,CHNS數據已展開了9輪調查,最近兩年是2009年和2011年。該數據庫樣本量大,且是長期追蹤調查,便于比較新農合實施前后我國農村老年居民醫療服務利用的變化,進而對新農合的政策效果進行評價。需要說明的是,本文使用的數據較早,但考慮到當前我國新農合的繳費及補償水平仍不高,如2015年新農合的人均籌資水平僅為城鎮職工基本醫療保險的約七分之一(國家統計局,2016),因此,我國新農合的醫療保障性質可能并沒有根本性改變,本文的研究結論具有一定的說服力。
由于是否參加新農合是以農民自愿為原則,就會導致逆向選擇問題,因此新農合的政策效果會在一定程度上被低估,為了克服變量的內生性,我們選擇新農合實施前的2000年以及實施后的2009和2011年的數據來構建外生性樣本。本文研究對象限定為年齡60歲及以上農村老年人,并刪除家庭收入小于等于零的樣本,共獲得有效樣本3 142個,其中60~80歲的低齡老人2 848個,80歲以上的高齡老人294個。
3.2 模型構建與變量選擇
根據數據的可獲得性,把被解釋變量設定為是否就醫、老年人就診時的醫療費用兩個變量,表示農村老年人的醫療服務利用水平。此外,考慮到老年人患慢性病較多,但知曉率較低,預防保健對老年人健康及醫療服務利用有較大的影響,把農村老人是否參加初級保健也設定為被解釋變量。
在本文的被解釋變量中,絕大部分居民并沒有發生醫療支出,即被解釋變量大量取零,這可能會帶來樣本的選擇問題,從而導致估計有偏,在健康經濟研究中通常采用二部模型法進行估計。[14]對老年人是否就醫及是否參加初級保健采用probit回歸,而對患者醫療費用變量使用的二部模型法估計,具體如下:
(1)第一部分根據全部樣本建立選擇方程,對樣本中農村老年居民是否就醫、是否有初級保健分別進行probit模型估計:

(2)第二部分根據就醫的樣本建立線性回歸方程,對農村老年居民醫療支出進行OLS估計,并對醫療費用作對數調整:

隨機擾動項εi~N(0,1),ξ3~N(0,б2ξ),cov(εi,ξ3)=0,Ii代表是否就醫,若就醫,則Ii=1,否則Ii=0;被解釋變量expensej代表的是醫療支出,控制變量Xi主要包括性別、年齡、婚姻狀況、受教育水平、人均家庭收入以及慢性病史等社會人口經濟學變量,而Zj是指其它的解釋變量,包括疾病嚴重程度以及就診醫療機構等級變量等。
本文的因變量是:(1)“是否就醫”,在CHNS中對應的問題是“當你感到不舒服時,你是怎么做的”,將“自己治療”、“沒理會”、“不知道”視為“不就醫”,取值為0;將“找當地衛生員”、“去看醫生(診所,醫院)”視為“就醫”,取值為 1;(2)“是否有初級保健”,在CHNS數據庫中對應的問題是“在過去四周中,你有沒有接受過任何一種保健服務(如健康檢查、查血、高血壓普查、腫瘤普查等),接受過設置為1,否則為0;(3)醫療支出變量,本文以農村老人患者報銷前發生的醫療支出來表示,根據二部模型法,醫療支出變量采用對數形式進行回歸。
本文的關鍵解釋變量為“是否參加新農合”,該變量設置為虛擬變量。其它解釋變量主要是:(1)農村老年人的人口學特征,包括老年人的性別、年齡、婚姻狀況、受教育程度;(2)家庭特征,包括家庭人均收入、家庭規模,家庭規模同時反映了家庭收入能力及負擔,因此,這兩個變量表示了農民家庭的經濟狀況;(3)老年人的健康狀況、就診情況及生活方式,包括患慢性病數、疾病嚴重程度、就診醫療機構等級、是否吸煙、是否飲酒等。“患慢性病數”變量主要通過CHNS數據庫中詢問“高血壓”、“糖尿病”、“中風”、“心梗”、“哮喘”患病情況而獲得,以患上述慢性病總數取值;“就診醫療機構等級”變量主要通過CHNS數據庫中詢問“您在哪個醫院看的病”而獲得,其中:村診所為村級醫療機構;鄉計生衛生服務機構、鄉醫院合并為鄉級醫療機構;縣婦幼保健醫院合并為縣級醫療機構;市婦幼保健醫院、市醫院合并為市級醫療機構;私人診所、職工醫院和其它診所等合并為其它;(4)地區經濟發展水平,用社區人均家庭收入來表示,這是一個綜合性指標,該變量不僅與當地居民的整體生活水平有關,也與當地醫療衛生服務價格有關,可能會影響農村老年人群的醫療服務利用。在本文的模型中,收入變量均采用對數形式進行回歸。
4 實證分析結果
4.1 變量的描述性分析
變量的描述性統計如表1所示,從總體上來看,新農合的實施促進了農村老年人的醫療服務利用水平,具體表現為:(1)農村老年居民就醫率有所增長,新農合實施前的2000年為12.4%,實施后的2011年增長至17.3%;(2)農村老年居民醫療支出增長較快,2000—2011年,醫療支出的年平均增長率為50.01%;(3)農村老年居民參加初級保健的比率呈上漲趨勢,總體來看,我國老人預防性醫療的意識仍比較薄弱,2011年農村老人購買預防性保健占比僅為5.3%,但與2000年相比,該比率提高了13.25倍;(4)我國農村老年居民患慢性病比例急劇上升,由2000年的14.4%提高到2011年的40.3%,平均年增長率為16.88%,患慢性病數增加的原因可能是由于新農合的實施居民慢性病的知曉率有所提高,也可能是隨著社會經濟發展,農民的慢性病發病率有所增加。
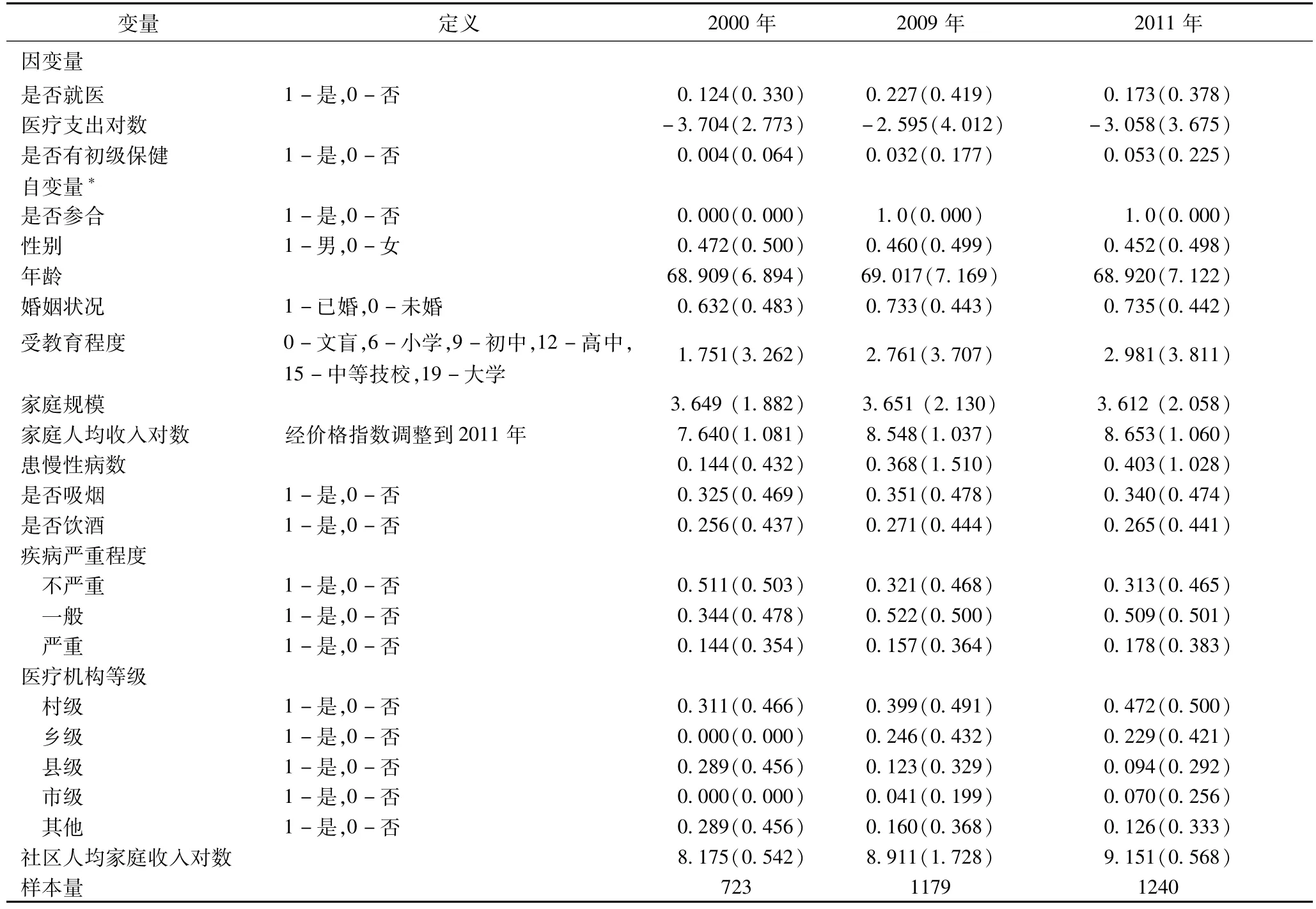
表1 變量描述性統計
從農村老人不同年齡組別來看,高齡老人醫療服務需求高于低齡老人,高齡老人的四周患病率約是低齡老人的1.5倍,無論是2000年還是2011年,農村高齡老人的四周患病率均高于低齡老人(圖1)。但從圖2來看,2000年以來,我國農村高齡老年患者的就醫率低于低齡老年患者,2011年低齡老年患者的就醫率是高齡老年患者的1.16倍;從增長趨勢來看,2011年農村高齡老年患者的就醫率為75.05%,與新農合實施前的2000年相比下降了13.38%;而2011年農村低齡老年患者的就醫率為86.91%,與2000年相比增加了9.45%。需要說明的是,隨著我國新農合的普及,農村高齡老人的就醫率下降,并不能說明新農合促進或抑制高齡老人的醫療服務利用水平,嚴謹的證明需要計量分析。
圖3顯示了新農合對我國分年齡組別的農村老人醫療費用的影響,從中可以看出,在新農合實施前的2000年,農村高齡老人醫療費用高于低齡老人,但在新農合全面普及的2011年,低齡老人的平均醫療費用卻是高齡老人平均醫療費用的近8倍。從變化趨勢來看,2000—2011年,我國農村低齡老人平均醫療費用增長了683.96%,而高齡老人平均醫療費用卻下降了54.41%。這表明我國農村高齡老人的醫療服務需求雖大大高于低齡老人,但醫療服務費用卻明顯低于低齡老人。因此,在新農合全面普及之后,農村高齡老人可能仍普遍存在“有病不醫”的現象。

圖1 高齡與低齡老人四周患病率

圖2 高齡與低齡老年患者就醫率

圖3 高齡與低齡老人醫療支出比較
4.2 計量模型回歸結果
表2顯示了農村老年人及高齡與低齡老人是否就醫影響因素的probit估計結果,分別為全部樣本、高齡與低齡老人樣本三個模型。從總體上來看,是否參合對農村老年人是否就醫有顯著的正相關關系,新農合的實施促進了農村老人就醫;但從不同的年齡組別來看,新農合對低齡老人是否就醫影響顯著,而對高齡老人的影響并不顯著,高齡老人是否就醫主要取決于婚姻狀況、患慢性病數兩個因素。因此,新農合對農村不同年齡組別的老人是否就醫影響具有較大的差異。

表2 農村老年居民是否就醫probit回歸結果
性別、年齡、是否飲酒僅對農村低齡老人是否就醫有顯著影響,但對高齡老人不顯著。女性老年人群婦科疾病的發病率較高[15],這可能是女性老年人就醫顯著高于男性老年人的原因;對于農村高齡老人來說,可能年齡之間的健康差距已經不明顯,但對低齡老人來說,年齡對健康仍有較顯著的影響;是否飲酒對低齡老人就醫有顯著的負相關關系,因此,飲酒降低了農村低齡老人的健康狀況。
患慢性病數與農村老年居民無論是高齡與低齡老人是否就醫均有顯著的正向影響,隨著年齡的增長身體機能逐漸衰退,慢性病是老年人群的常見病癥,因此,身體健康狀況仍然是農民是否選擇就醫的基本決定因素。婚姻狀況對農村高齡老人是否就醫有顯著的正向影響,可能的解釋是,生病就醫需要他人的陪伴與看護,對于高齡老人來說更是如此,已婚群體的家庭照顧優于未婚群體,已婚老人的就醫主動性較強。
出乎意料的是,家庭人均收入對農村老年居民無論是高齡還是低齡老人是否就醫均無顯著影響。可能的解釋是,我國農村老年人主要去村級醫療機構就醫,去市級及其他醫療機構就醫的居民較少。根據本文數據,農村老年人去村級機構就醫人群的比重超過三分之一,而當老人去低等級醫療機構就醫時,費用相對不高,此時,家庭人均收入對老人是否就醫的影響并無顯著性。
表3顯示了農村老年人及高齡與低齡老人醫療費用的OLS估計結果。從總體上來看,是否參合對農村老年人醫療支出無顯著影響,老人醫療費用主要取決于家庭規模、是否飲酒、疾病嚴重程度、就診醫療機構等級、社區人均家庭收入五個因素;從年齡組別來看,新農合對低齡老人醫療支出影響顯著,但對高齡老人的影響并不顯著,高齡老人醫療費用主要取決于是否飲酒、醫療機構等級兩個因素。因此,新農合對農村不同年齡組別的老人醫療費用影響也具有較大的差異。
就診醫療機構等級與農村老年居民無論是高齡與低齡老人醫療支出均有顯著的正向影響,高等級醫療機構與村級醫療機構相比醫療設施及醫療環境較好,其醫療費用也就相對較高。患慢性病數、疾病嚴重程度、村平均經濟水平僅對低齡老人醫療支出有顯著正向影響,這與我們的預期相符。家庭規模變量僅對低齡老人有顯著的負向影響,家庭規模越大可能家庭負擔越重,而老年人在家庭中處于弱勢地位,很可能有病不醫放棄治療。患慢性病數、疾病嚴重程度、社區經濟水平變量對高齡老人醫療費用影響不顯著,這表明農村高齡老人可能存在有病不醫的現象。是否飲酒變量僅對高齡老人醫療支出有顯著負向影響,飲酒的老人與不飲酒的老人相比醫療支出較少,可能飲酒的高齡老人更加不重視自身的健康狀況,其就醫率較低,所以醫療支出較少。
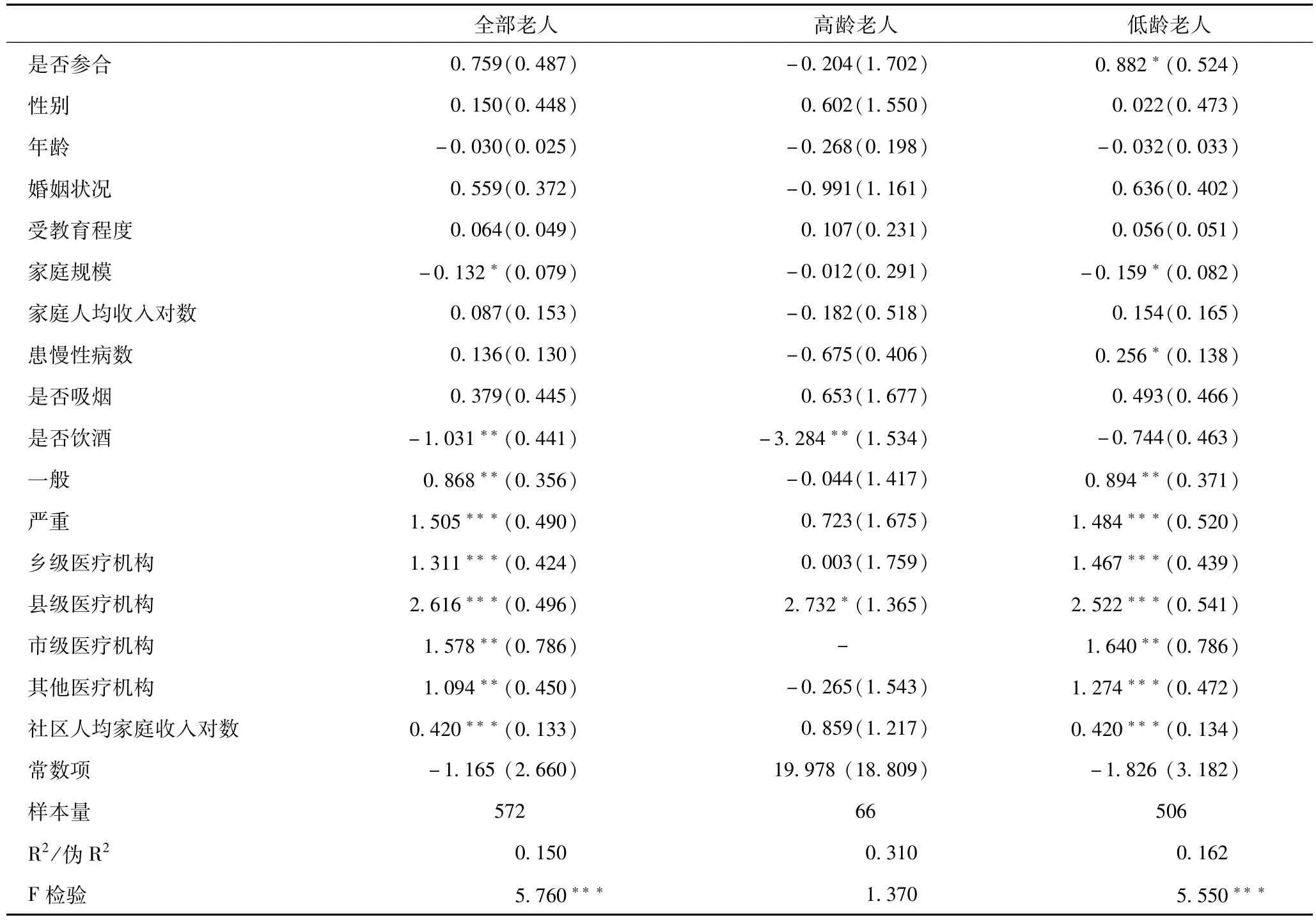
表3 農村老年居民醫療支出OLS回歸結果
表4顯示了農村老年人及高齡與低齡老人是否有初級保健的probit估計結果。可以看出,是否參合對農村老年人是否有初級保健有顯著的正相關關系,新農合的實施促進了農村老人預防性醫療服務利用;但從年齡組別來看,新農合對低齡老人是否有初級保健影響顯著,而對高齡老人的影響并不顯著。因此,新農合對農村不同年齡組別的老人預防性醫療服務利用的影響有較大的差異。
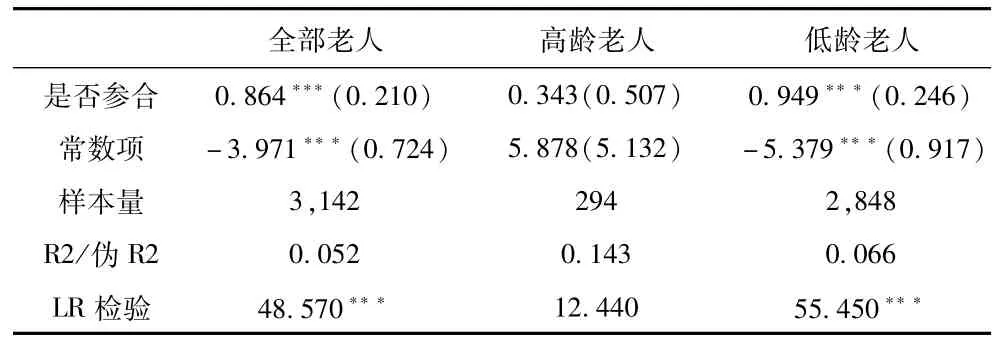
表4 農村老年居民初級醫療保健probit回歸結果
計量模型表明,新農合可能促進了農村低齡老人的醫療服務利用水平,但對高齡老人無顯著性影響。可能的解釋是,作為農村最為脆弱的群體,可能是老人行動不便、經濟負擔較重等導致高齡老人更易選擇不去就醫;另一方面,可能高齡老人由于傳統觀念的影響導致對初級保健的不重視,新農合對農村高齡老人預防保健的影響較弱。
上述研究有利于從不同視角對新農合政策績效進行判斷,但仍有一定的局限性。本文對農村老人醫療服務利用的指標設置比較單一,僅考慮是否就醫、醫療費用和初級保健服務,缺乏更多的醫療服務利用量指標,如能獲得更多的數據,分析將更為全面。
5 結論
本文研究發現:(1)新農合促進了農村老年人醫療服務的利用,但這僅限于農村低齡老人,對農村高齡老人醫療服務影響并不顯著。從描述性統計來看,新農合實施后農村低齡老年患者就醫率及醫療支出顯著增長,但高齡老年患者卻呈下降趨勢。2000—2011年,農村低齡老年患者的就醫率增加了9.45%,平均醫療支出增長了6.84倍;而高齡老年患者的就醫率卻下降了13.38%,平均醫療支出下降了54.41%。因此,新農合可能僅緩解了農村低齡老年人有病不醫的現象,高齡老人有病不醫的現象仍比較嚴重。(2)新農合的實施顯著促進了農村低齡老年居民初級保健的利用,但對高齡老人初級保健利用無顯著性影響。老年人群大多患有慢性疾病,初級保健的利用有利于老年人的疾病防治,因此,新農合的推行提高了低齡老人的疾病預防意識,對低齡老人健康有積極的貢獻,但對高齡老人預防保健的作用不足。
基于上述結論,本文認為,政府還應不斷提高農合的補償力度,完善醫療救助制度,促進高齡老人醫療服務的利用水平,以緩解農村脆弱群體如高齡老人有病不醫的現狀,提高農村高齡老人醫療可及性與可負擔性。另一方面,政府還應大力宣傳教育,通過新農合政策,提高農村高齡老人對預防保健的利用水平。

