髓內及髓外內固定治療股骨粗隆間骨折的療效比較
姚士祥, 夏繼平, 錢海東
(江蘇省淮安市淮陰醫院 骨科, 江蘇 淮安, 223300)
研究[1-3]表明,老年髖部骨折患者若能早期接受治療,其術后并發癥發生率及死亡率會顯著降低。內固定手術方式的選擇需根據患者年齡、身體情況、骨折類型及移位情況決定[4-6]。本研究回顧性分析82例股骨粗隆間骨折行髓內(股骨近端防旋髓內釘PFNA)與髓外(動力髖螺釘DHS)內固定治療患者的臨床資料,現報告如下。
1 資料與方法
1.1 一般資料
選取2013年1月—2016年1月本院創傷骨科住院治療的82例股骨粗隆間骨折術后患者。納入標準: ① 影像資料提示單純股骨粗隆間骨折; ② 非病理性骨折; ③ 非陳舊性骨折; ④ 手術方式應為髓內或髓外內固定; ⑤全部患者均符合股骨粗隆間骨折的診斷標準[7]。隨機分為研究組(n=41)與對照組(n=41)。研究組中男27例,女14例,年齡57~76歲,平均年齡(56.5±5.1)歲; 致傷原因為摔傷17例,交通意外13例,高處墜落7例,其他原因4例; 骨折AO分型為A 1型14例, A 2型21例, A 3型6例。對照組中男23例,女18例,年齡59~72歲,平均年齡(54.5±3.1)歲; 摔傷15例,交通意外20例,高處墜落4例,其他原因2例; 骨折AO分型為A 1型11例, A 2型24例, A 3型6例。2組患者一般資料比較,差異均無統計學意義(P>0.05), 具有可比性。
1.2 術前準備
入院后詳細詢問患者既往病史及一般情況,積極完善相關術前檢查及準備,對既往存在慢性疾病者予以相關科室會診后處理,對于年齡60歲以上及既往有慢性疾病史患者均進一步完善檢查等,骨科專科治療予以患肢行脛骨結節牽引糾正畸形及短期制動,使骨折基本對位。對于高齡合并其他疾病患者,因手術時機不成熟,故術前予以低分子肝素鈣抗凝; 對于貧血患者,根據患者貧血程度,按標準予以輸血治療,長期臥床的老年患者,積極防治下肢靜脈血栓及褥瘡。入院后盡快使患者一般情況符合手術標準,減少患者制動時間。術前予以抗生素皮試,給予抗生素預防感染,術前常規備血,手術麻醉根據患者情況予以硬膜外麻醉、神經阻滯麻醉或全身麻醉。
1.3 術前病情評估
合并心臟及血管方面疾病的患者,術前血壓控制在160 mmHg、100 mmHg以下。合并呼吸系統疾病患者,術前積極糾正肺功能,根據患者情況使用抗生素,術前使患者吸入中流量氧氣后動脈血氧分壓維持在70 mmHg以上,血氧飽和度在95%以上。合并糖尿病患者,術前予以胰島素控制血糖,血糖控制在11 mmol/L以下。術前完善患者髖關節X線片,骨折情況不佳時予以股骨CT三維重建檢查,明確骨折類型。對于老年骨折患者,基礎疾病較多,術前完善相關檢查,積極治療基礎疾病,請麻醉科、內科相關科室會診評估手術風險。本研究對患者進行了術前麻醉評分分級,分級標準按美國麻醉學會(ASA)評分法[8]進行評分,研究組中ASA Ⅰ、Ⅱ、Ⅲ、Ⅳ級依次為11、23、7、0例,對照組中ASA Ⅰ、Ⅱ、Ⅲ、Ⅳ級依次為14、24、3、0例,差異無統計學意義(P>0.05)。
1.4 手術方法
研究組采用PFNA, 對照組采用DHS。研究組實施麻醉起效后,患者取仰臥位,牽引床上進行持續牽引骨折復位, C形臂下透視骨折處正側位見骨折復位對位對線良好。常規術區消毒鋪巾。取大轉子尖上向近端延伸切口,切開長約3 cm切口,逐層切開皮膚、皮下組織及筋膜,觸及大轉子尖,在大轉子頂點前1/3開口,置入導針,沿導針擴髓,選擇適宜長度的PFNA髓內釘。置入髓內釘, C臂X線引導下,維持前傾角15 °, 沿股骨頸方向鉆入1枚導針,正位透視見導針在股骨頸中軸線或稍偏下方,直至股骨頭軟骨下5 mm處,側位透視導針位于股骨頸中軸,尖頂距(TAD)盡量不超過25 mm。導針位置理想后測深,根據測量結果置入螺旋刀片,階梯鉆孔,擊入螺旋刀片, C臂透視正側位見刀片位置深度適宜后,鎖定螺旋刀片,于遠端鎖孔開口,測深,安置鎖釘, C臂透視正側位見鎖釘位置理想,安裝尾帽, C臂透視正側位見骨折復位佳,內固定位置滿意,徹底沖洗傷口、止血,逐層關閉。不放置引流管。
對照組: 患者在接受麻醉之后,手術人員再開始進行手術。手術過程中患者仰臥于牽引床上,并對手術區域進行常規消毒鋪巾。手術過程中,以患者側股骨大粗隆外側作為切口點,采用縱行直切的方式做9~12 cm的切口。做好切口之后,再對患者皮膚進行逐層切開,切開后將患者的股骨頸基部、股骨大粗隆和股骨近端都充分暴露出來。之后在患者的股骨大粗隆下2~3 cm處骨質鉆孔,并置導引角度定位器,選與股骨干角度適宜的定位器經骨孔放置導針。導針位置深度理想后, C臂 X 線透視明確導針進入股骨頭頸的位置及深度,達到理想要求后沿導針擴孔及攻絲,植入長度、大小適宜的滑動加壓螺釘。安裝套筒鋼板,輕推套筒鋼板以滑入滑動螺釘尾端,骨折端加壓。并將鋼板與股骨干外側骨皮質緊貼,擰入皮質骨螺釘固定于股骨干,在滑動加壓螺釘尾部擰入加壓尾釘,常規沖洗切口,放置引流,逐層關閉。不放置引流管。
1.5 術后處理
術后觀察患肢血液循環,患肢置于外展中立位,早期行主動肌肉收縮及關節功能鍛煉,術后予以2組患者靜脈抗生素預防感染; 術后第2天予以低分子肝素鈣針抗凝,預防及治療下肢靜脈血栓,根據患者復查下肢血管超聲及血管外科會診意見決定使用時間,及時復查患者凝血功能。積極治療患者基礎疾病。根據患者術后復查X片骨折愈合、骨痂生長情況,以及術中患者骨折端復位情況及基礎疾病情況決定患肢負重時間[9]。
1.6 觀察指標
術后觀察指標包括術中出血量、手術時間、骨折愈合時間、術后髖關節功能。髖關節功能采用Harris評分系統評定,總分100分,評分越高表示髖關節功能越好。
2 結 果
研究組術中出血量、手術時間顯著少于、短于對照組(P<0.05或P<0.01), 而X線透視次數顯著多于對照組(P<0.05), 見表1。術后并發癥方面,對照組1例71歲的老年癡呆男性患者發生骶尾部壓瘡,加強翻身及換藥2周后愈合,術后復查骨折愈合; 1例有基礎心臟疾病史的60歲男性突發房顫,予以抗心律失常藥物治療后好轉。研究組1例74歲女性患者發生左下肢深靜脈血栓,行左下肢深靜脈順行造影術+下腔靜脈濾器植入術,術后恢復良好,未出現栓塞并發癥。
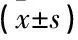
表1 2組手術指標比較
與對照組比較, *P<0.05, **P<0.01。
2組患者均獲得8~24個月的隨訪,平均隨訪時間為17.8個月。研究組下床負重時間、住院時間顯著短于對照組(P<0.05或P<0.01), 見表2。Harris髖關節功能評分90~100分為優, 80~<90分為良, 70~<80分為可, <70分為差。2組術后9個月Harris評分比較,差異無統計學意義(P>0.05), 見表3。
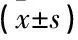
表2 2組術后恢復時間及隨訪情況比較
與對照組比較, *P<0.05, **P<0.01。
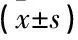
表3 2組術后3、6、9個月Harris評分比較 分
與對照組比較, *P<0.05, **P<0.01。
3 討 論
老年人的股骨具有一定的生理特殊性,在骨折后髖部功能恢復上所能達到的效果是比較差的,且恢復時間也較長[10-12]。股骨粗隆間骨折患者臨床表現主要為骨折后髖部劇烈疼痛、腫脹,并伴有不同程度的功能障礙。臨床上治療股骨粗隆間骨折主要是對骨折部位進行復位固定,恢復股骨生物力學特點,促進早期主動活動,減少并發癥發生[13-15]。
本研究對照組采用DHS內固定手術,其是在股骨頸內拉力鏍釘的滑動加壓作用和有側方套筒的鋼板使股骨頭頸與股骨干固定為一體,優勢是結構堅固,具有加壓和滑動雙重功能[16]。研究組采用的PFNA可適用于各種類型的股骨粗隆間骨折,尤其適用于股骨粗隆間骨折合并股骨干中上段骨折。PFNA內固定手術與DHS內固定手術治療股骨粗隆間骨折的效果都較好,但PFNA內固定手術的內固定更牢靠,手術創傷更小,手術時間更短,出血量更少,術后負重時間較早,骨折愈合時間更短。
本研究中,研究組和對照組術中出血量、手術時間、骨折愈合時間、術后Harris評分比較無顯著差異(P>0.05)。對于AZ型股骨粗隆間骨折,在髓內內固定術中采用股骨近端防旋髓內釘能承擔垂直負荷較多,且其對于扭轉、剪切及垂直壓縮的抵抗能力均較好,因而骨折不穩定對于髓內內固定的影響明顯小于髓外內固定。

