兩種屈光矯正方式對青少年近視患者調節反應的影響
萬春梅
(四川大學華西廣安醫院 四川 廣安 638000)
隨著信息化水平不斷提升,我國青少年近視問題日益嚴重,已經受到公共衛生組織重視。青少年近視呈現發病早、進展快、高度近視比例增加等特點。因此針對青少年近視問題采取矯正方式可對近視程度控制,對青少年發展尤為重要。框架眼鏡為傳統矯正方式,矯正效果良好,但是角膜塑形眼鏡對調節反應研究較少,屈光狀態與調節反應存在聯系,只有對兩種矯正方式調節反應進行分析,才能明確哪種方式對矯正近視效果更佳。
1.資料與方法
1.1 一般資料
將我院2016年8月—2017年4月收治患者作為研究對象,患者人數80,160眼,年齡在9~17歲,平均年齡為(13±0.02)歲。矯正前患者近視度數為-0.75~-6.00,順規散光在1.75D以下,逆規散光在0.75D以下,單眼矯正視力在1.0以上。研究中患者并不存在眼部器質性疾病患者及眼球運動異常患者。
1.2 方法
檢測均由同一名驗光師完成。所有患者均接受裸眼視力檢測,采取復方托吡卡胺滴眼液將睫狀肌麻痹后施以檢影驗光,將患者屈光不正度數及矯正視力記錄。觀察組配鏡前需遵循角膜塑形鏡檢測流程施以角膜地形圖檢測、眼壓檢測、眼軸檢測等;對照組患者驗光后便可配鏡。觀察組、對照組配鏡后1/3/6/12mo進行復查,復查項目為裸眼視力、矯正視力、屈光度、調節反應等[1]。
采取動態監測方式,保持室內正常照明,雙眼需同時關注33cm處檢影鏡,檢測人員需觀察影鏡孔影動。光帶提示后,患者0.25D一檔增率提示至0.25D,中和后球鏡度數被確定為調節反應指標[2]。
1.3 觀察指標
檢測公式為:等效球鏡(D)=球鏡(D)+1/2柱鏡(D)。觀察組及對照組均利用復方托吡卡安滴眼液驗光,經檢影后進行試鏡,統計等效球鏡度[3]。
1.4 統計學方法
2.結果
觀察組、對照組患者1/3/6/12mo復查,所有患者均完成實踐,共計80人,160眼。
2.1 觀察組角膜塑形鏡調節前后調節反應變化
觀察組40名患者中角膜塑形鏡調節反應均小于調節刺激,存在調節滯后情況,佩戴時間長右眼、左眼調節滯后量呈下降趨勢。不同眼球調節滯后量時間節點變化為正太分布。球形檢驗后χ2值為101.315,無法滿足球形假設,采取多變量檢測,結果表明檢測時間對調節滯后量有一定影響。雙眼配鏡后1/3/6/12mo調節滯后量比配鏡前小,右眼配鏡后3、6、12mo滯后量小于1mo,右眼12mo小于3mo;左眼配鏡后6mo小于1mo、3mo。
2.2 對照組配鏡后調節反應變化
對照組40名患者配鏡前后均出現調節滯后,配鏡時間延長后雙眼調節量不斷降低。對照組顯示正態分布,多變量檢測后,時間對調節滯后量存在一定影響,對照組患者右眼、左眼配鏡后1/3/6/12mo滯后量比配鏡前低,并且6mo小于1/12mo,以上指標小于1/3mo。
2.3 觀察組、對照組矯正前后調節反應對比
配鏡時間延長后,兩組患者滯后量均下降,對變量檢測結果顯示,時間能夠對滯后量產生影響。觀察組患者配鏡前后1/3/6/12mo調節滯后量差異對比明顯,觀察組、對照組配鏡前差異對比不具統計學意義,觀察組配鏡后4項指標調節滯后量小于對照組。見表。
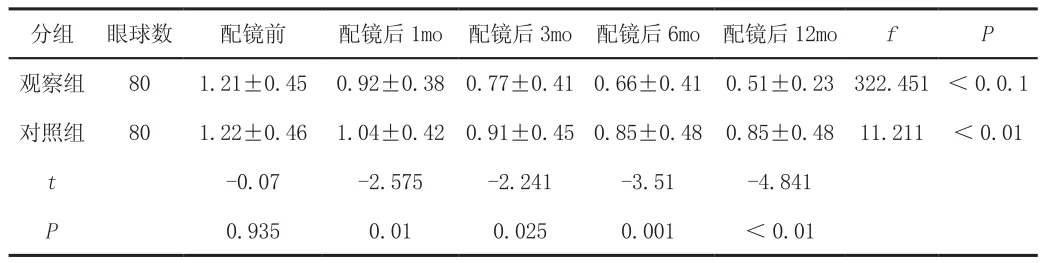
表 觀察組、對照組配鏡前后調節滯后量變化
3.討論
調節刺激為致使患者近視的因素,調節反應為刺激產生的實際調節量。調節反應困擾因素較多,為保證研究準確性,研究對測量方法等進行控制,研究對象為9~17歲青少年,應用MEM動態檢影法干預,這種檢測方式較為客觀,檢測結果精準[4]。兩種檢測方式具備一定相同點,觀察組、對照組配鏡前后調節反應為調節滯后,并且隨著時間延長,滯后量均會下降。出現這種情況的原因可能是視覺信息處理中樞對視網膜離焦敏感度下降,也可理解為景深及模糊適應引起的反應。實驗最終結果為觀察組滯后變化量各指標小于對照組,說明觀察組患者矯正后效果較好,視力得到一定恢復。所以青少年近視患者佩戴角膜塑形鏡效果更佳。

