健康人群4年的低劑量CT肺癌篩查結果分析
吳瑞 張仁成 李杰
美國國家肺癌篩查試驗使低劑量CT(Low-dose computed tomography,LDCT)肺癌篩查真正開始臨床應用[1],但一些亞洲學者包括國內學者將國家肺癌篩查試驗(NLST)的標準應用到亞洲人群時,得出了不一致的結論[2,3],尤其是女性、不吸煙和輕度吸煙者,因此提議建立適合亞洲人的高危人群標準。我國發布的LDCT肺癌篩查專家共識[4]中對于高危人群的定義及篩查策略參考了國外相關的指南。我們擬在集團公司推行大規模LDCT篩查,前期在一家醫療單位進行了預實驗,依據我國現有指南的標準及城市肺癌篩查技術方案,現報道此隊列開展LDCT篩查4年的結果。
1 材料與方法
1.1 篩查對象 選擇2014年12月~2017年12月某醫療單位職工在我院行LDCT肺癌篩查者,檢查者均簽署知情同意書;排除既往肺腫瘤史者;未對年齡和吸煙史作限制。最終,年齡≥40歲者有748例在2014年12月完成了基線篩查,年齡40~86歲,平均(57.8±12.7)歲,其中男208例(27.8%),女540例(72.2%);733例在2015年12月(第2年)完成第2輪篩查;676例在2017年12月(第4年)完成第3輪篩查(見表1)。而年齡<40歲的員工中,532例在2014年12月完成基線篩查,其中男110例(20.7%),女 422例(79.3%);407例在 2017年12月(第4年)完成第2輪篩查。4年內共1 280例至少完成一輪篩查。
1.2 分組 按照我國LDCT肺癌篩查專家共識高危人群定義年齡50~75歲的標準,將年齡≥40歲的對象分為40~49歲、50~75歲、>75歲3組進行分析;由于篩查對象為醫護人員,其中女性占多數且絕大多數不吸煙,因此各年齡組中僅按性別分為男性、女性兩個亞組作對比。
1.3 CT掃描 采用西門子Somatom Definition AS 64排螺旋CT掃描儀,被檢者在吸氣末單次屏氣完成掃描,掃描范圍從肺尖至膈底。LDCT掃描參數:管電壓100~120kV,有效管電流時間乘積≤30mAs,螺距1.0,薄層重建層厚1.0mm、層間隔0.8mm。由于受檢者體型不同,平均輻射劑量0.8~1.5mSv。
1.4 影像分析 CT掃描圖像傳入醫學影像存檔與通訊系統(PACS),由6名高年資醫師和2名復核醫師進行觀察和手動測量,采用縱隔窗350/40Hu、肺窗1500/-600Hu。CT篩查主要是發現肺內有無非鈣化結節,包括氣道、肺實質結節及其他可疑病變;要求閱片者記錄結節位置、薄層序號、大小(最大長徑與短徑的平均值)、密度、邊緣形態。根據結節是否遮蓋肺血管,將非鈣化結節分為實性結節、部分實性結節和非實性結節。結節進展的定義:大小增大(任意徑線至少超過2mm)、密度改變、出現淋巴結增大。被檢者確診為肺癌或其他疾病,記錄確診時間、手術情況、病理類型。
1.5 管理策略 本項目參照了城市癌癥早診早治項目—肺癌篩查技術方案。陽性:①基線LDCT發現≥5mm的實性或部分實性結節或≥8mm的非實性結節、氣道病變或其他可疑病變;②年度新發氣道病變和非鈣化結節。半陽性:實性或部分實性結節<5mm,或非實性結節<8mm。
隨訪流程:①基線篩查陰性或半陽性、年度復查陰性或結節無變化,進入下年度篩查;②基線篩查陽性者3個月后CT復查,若增大經多學科會診確定是否臨床干預,無需干預則年度復查;陽性結節≥15mm經抗炎、1個月后復查,若結節消失則進入年度復查,部分吸收則再經3個月復查,縮小或消失進入下年度復查,否則進行臨床干預;③年度新發≤3mm結節6個月后復查,新發>3mm結節3個月后復查,若增大則進行干預,部分吸收則6個月后復查,復查增大進行干預,否則進入年度復查;④氣道病變:基線和年度發現的氣道結節1個月后CT復查,仍存在的結節及其他氣道管壁管腔異常則行支氣管鏡檢查。
1.6 統計學方法 使用SPSS 22.0軟件進行統計分析。計數資料以率表示;組間比較采用χ2檢驗或Fisher確切概率法,P<0.05為差異有統計學意義。
2 結果
年齡≥40歲的篩查對象完成基線(748例)、第2年(733例)、第4年(676例)共3輪篩查,各年齡組、性別亞組肺結節、肺癌檢出情況見表1、2。基線、第2年、第4年篩查中女性占比各為72.2%、71.6%、72.2%,各年齡組間差異無統計學意義(P值分別為0.336、0.138、0.248)。基線篩查中 271 例(36.2%)共檢出330個非鈣化結節,200例有單發結節,71例有2個以上結節;173例(23.1%)檢出實性結節,10例(1.3%)檢出部分實性結節,84例(11.2%)檢出非實性結節,4例(0.5%)檢出氣道結節;82.7%(273/330)的結節大小<5mm,見表1。男性、女性總體結節檢出率無統計學差異(P=0.967)。各年齡組的總體結節檢出率(P=0.001)和實性結節檢出率(P=0.048)差異有統計學意義,隨著年齡增大,總體結節和實性結節檢出增多,而各年齡組非實性結節檢出率差異無統計學意義(P=0.212)。第2年和第4年篩查中各年齡組、性別亞組肺結節檢出率與基線相似,全部新發結節≤3mm,96%篩查對象結節無變化。
年齡≥40歲被檢者3輪篩查共檢出肺癌20例(其中1例為多發癌)、癌前病變2例,3輪肺癌檢出率分別為1.3%、1.1%、0.4%,間隔期確診肺癌2例。其中,男8例,女14例,性別間差異無統計學意義(P=0.363);年齡 45~83 歲,平均(66.1±13.4)歲,各年齡組性別亞組間肺癌檢出率差異無統計學意義(P>0.05),女性各年齡組肺癌檢出率差異無統計學意義(P=0.522),男性組間差異有統計學意義(P=0.011),隨年齡增大肺癌檢出率增高。確診肺癌和癌前病變22例,共23個瘤灶,2個不典型腺瘤樣增生,8個原位腺癌,2個微浸潤腺癌,10個浸潤性腺癌,僅1個為鱗癌;18個行胸腔鏡手術切除,瘤灶平均11.4mm,I期肺癌14例(60.9%)。經回顧性分析23個瘤灶均在基線CT上顯示,18個位于上葉,4個位于下葉,1個為支氣管腔內病灶(見圖1);其中5個瘤灶為實性結節,5個為部分實性結節,13個為非實性密度結節。追查確診肺癌患者病史,2個男性分別為輕度、重度吸煙者,2例有家族腫瘤史。隨訪中2例因肺癌死亡(CT檢查見圖2)。
年齡<40歲篩查對象中2例女性檢出肺癌,手術證實為原位腺癌,2例因其他原因在間隔期確診為浸潤性腺癌(見圖3)。
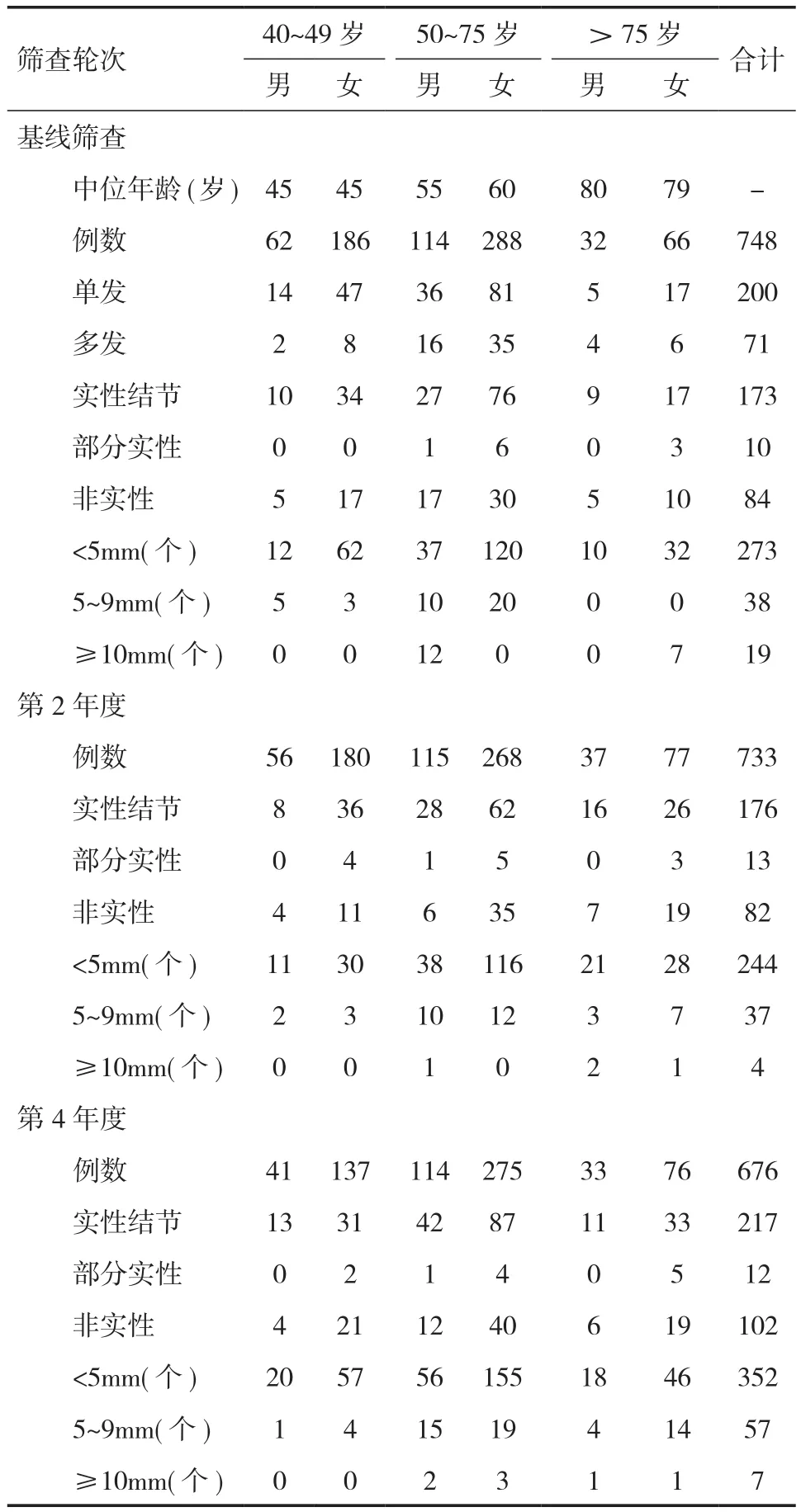
表1 ≥40歲篩查對象不同篩查輪次中各年齡組、性別亞組肺結節檢出比較(例)
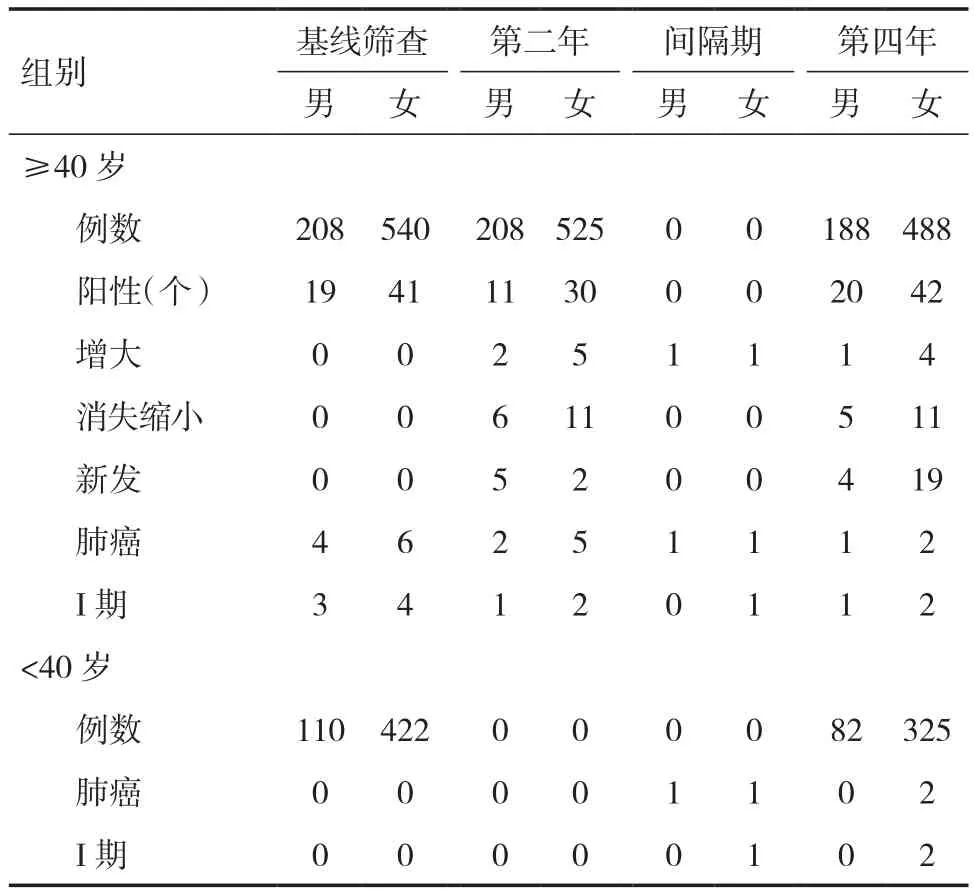
表2 篩查對象檢出陽性結節、結節變化、肺癌及分期(例)

圖1 女性,81歲,基線CT顯示右上葉前段支氣管腔內結節(箭頭所示),第二年復查明顯增大,支氣管鏡證實為腺癌
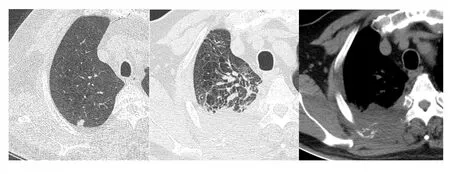
圖2 男性,56歲,重度吸煙者,右上葉后段實性結節,大小9mm,基線CT發現后患者未定期復查,因出現胸痛就診,活檢證實鱗癌7個月后死亡
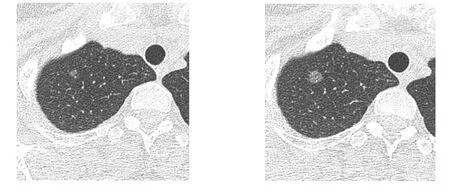
圖3 女性,32歲,右上葉非實性結節,間隔16個月后復查增大,手術病理為浸潤性腺癌
3 討論
肺癌篩查的目標人群應當是高危人群,這樣可以降低無效篩查和對人群的輻射損害。多數歐美試驗和指南將50~75歲和中重度吸煙(≥20包/年)作為主要高危因素。吸煙是肺癌最主要的危險因素,吸煙越多、煙齡越長,患肺癌的風險也越高,即使是戒煙的人群,其風險也高于不吸煙人群;此外,被動二手煙也使得不吸煙人群的風險增高。Kumar等[5]研究顯示,亞洲肺癌患者中符合NLST篩查標準的比例與NLST沒有差別,表明吸煙仍是亞洲肺癌患者最嚴重的危險因素。高齡是另一個確定的高危因素,這也在我們男性篩查對象中得到驗證,各年齡組男性篩查對象隨年齡增長,肺癌檢出率隨之增高。
但一些研究顯示,亞洲人群的高危定義與歐美高危模型存在差別,尤其是后者不吸煙的低危人群。Wu等[2]研究表明NLST標準在臺灣是無效的,符合NLST標準的高危組基線僅檢出1例肺癌,而使用肺癌家族史、女性兩個風險因素則更好地提高了篩查效率。Yi等[3]按照NLST和歐洲的高危標準篩查亞洲人群,高危組與非高危組肺癌檢出率和生存率無統計學差異,不吸煙女性中檢出的肺癌均為腺癌,77%是部分實性和磨玻璃結節;我們的結果與之相符,本組年齡≥40歲的不吸煙女性,檢出的肺癌均為腺癌,大部分為非實性,各年齡組肺癌檢出率無統計學差異。40歲以上亞洲女性,肺腺癌患病率高于其他地區,有分析指出這可能與環境中空氣污染、通風不良的油煙暴露、被動吸煙及亞洲女性基因突變相關[6],因此除高齡、吸煙等,還應考慮其他可以量化的高危因素,來確定適合于此類人群的篩查策略。
本組≥40歲者基線篩查時肺癌檢出率為1.3%,與國內唐威等[7]報道相符,肺結節檢出率約36.2%,略高于一些國內基線篩查的報道。文獻分析非隨機的隊列研究中肺癌檢出率往往偏高,其中混雜了病程長短偏倚和過度診斷偏倚,也與篩查對象的選擇偏倚及篩查方案相關。本組中篩查對象為醫護人員,患病后更傾向于選擇手術而非隨訪,雖然篩查方案中設定非實性結節陽性閾值為8mm,但6例8mm以下非實性結節均在檢出后選擇手術切除。本組在第4年篩查時肺癌的檢出率為0.4%,可能反映了我們的篩查對象真實的肺癌發病率,也與國內文獻報道相符合。
腺癌是篩查檢出的主要病理類型,早期發現早期治療可獲得良好的效果,其中一些病理亞型在術后無需進行放化療,以AAH、AIS、MIA為代表,多表現為非實性結節或以磨玻璃為主的部分實性結節。Yankelevitz等[8]研究結果表明,任何大小的純磨玻璃結節以12個月的間隔進行隨訪是安全的;Henschke等[9]在篩查中發現,部分實性肺癌均從磨玻璃結節進展而來,提示它們屬于腫瘤的不同進程,此類腫瘤也可能為浸潤性肺癌,目前臨床上尚缺乏統一的處理規范,因此管理非實性結節應謹慎。
回顧分析本組≥40歲篩查對象23個瘤灶,均在基線CT中顯示,提示應重視基線篩查及對基線檢出肺結節的管理,根據結節的CT形態特征,嚴格按照相關方案和指南,積極開展多學科協作,確定隨訪頻率和間隔,防止因被檢者依從性差而造成診斷延誤,但也應減少對良性病變的有創干預。
我們的篩查在單一醫療中心進行且數量較小,因此存在選擇性偏倚,需要開展大規模的篩查或聯合其他醫院來擴展篩查;其次,并非所有的肺結節都選擇手術或得到病理證實,因此篩查對象肺癌的患病率仍然未知;由于診斷醫生水平導致的漏診誤診,也需要在更長時間的隨訪中發現。

