經尿道等離子電切聯(lián)合羥喜樹堿膀胱灌注化療治療女性腺性膀胱炎的效果
黃敏志 黃裕清 余自強 張河元 馮凌松
腺性膀胱炎是臨床較少見的膀胱黏膜上皮增生性病變,以中老年人群為發(fā)病對象,據(jù)報道患病率為0.9%~1.9%[1],女性尤為常見。女性腺性膀胱炎臨床主要表現(xiàn)為尿意感頻繁、排尿次數(shù)增多,每次尿量不多等下尿路性癥狀,一些患者合并血尿、下腹及會陰部不適癥狀,嚴重影響患者的身心健康和生活質量[2]。腺性膀胱炎在臨床也常被認為是膀胱癌的癌前病變,若不及時處理可能癌變[3]。目前臨床治療腺性膀胱炎療法較多,如保守治療、單純電切、部分膀胱甚至膀胱全切除等,但存在并發(fā)癥多、復發(fā)率高等缺點[4]。外科手術是臨床治療腺性膀胱炎主要方法之一,文獻[5-6]報道了術后聯(lián)合相應藥物灌注干預可提高腺性膀胱炎的治療效果,有效預防或減少疾病復發(fā),阻斷癌變。探討腺性膀胱炎的有效治療方法是當前臨床面臨醫(yī)學難題。經尿道等離子電切術通過切除膀胱黏膜,常作為腺性膀胱炎微創(chuàng)的首選治療方法[7]。研究報道經尿道等離子電切術后給予膀胱灌注相應藥物治療,與單純手術相比可明顯提高療效、降低疾病復發(fā)以及阻止其癌變[8]。羥喜樹堿是從喜樹中提取的微量的生物堿,經膀胱電灼或電切病損膀胱黏膜、術后采取羥喜樹堿膀胱灌注,能提高疾病治療效果且降低復發(fā)率[9]。2011年6月-2017年1月本院采取經尿道等離子電切聯(lián)合羥喜樹堿膀胱灌注化療治療女性腺性膀胱炎患者共30例,取得滿意效果,現(xiàn)將結果總結報道如下。
1 資料與方法
1.1 一般資料 選取2011年6月-2017年1月本院收治女性腺性膀胱炎患者60例作為研究對象,診斷標準:所有患者均經術后或膀胱鏡活檢的膀胱黏膜病理標本檢查確診。納入標準:(1)病理檢查證實均為腺性膀胱炎;(2)年齡均 20~70歲;(3)病例資料均完整;(4)所有患者均知曉本次研究并簽署知情同意書。排除標準:(1)精神類疾病;(2)妊娠期或哺乳期婦女;(3)難以耐受膀胱灌注;(4)伴心、肝、腎等嚴重功能不全;(5)合并膀胱頸口息肉等疾病。按照隨機數(shù)字表法將其分為治療組和對照組,各30例。本研究已經醫(yī)院醫(yī)學倫理委員會審查批準。
1.2 治療方法
1.2.1 對照組 采取經尿道等離子電切術治療。術前:患者完善術前相關檢查,做好術前準備工作。術中:患者行腰硬聯(lián)合或插管全麻麻醉,使用英國Gyrus等離子電切鏡,電切功率、電凝功率參數(shù)分別為160~200 W、80~100 W,使用0.9%生理鹽水灌注沖洗(壓力5.90 kPa),直視下置入電切鏡,觀察膀胱內病變,切除病變組織及附近1~2 cm正常組織,切除深度達淺肌層,術后常規(guī)留置尿管5~7 d。
1.2.2 治療組 在對照組的基礎上采取羥喜樹堿(生產廠家:浙江海正藥業(yè)股份有限公司,國藥準字:H20103343)膀胱灌注化療治療,術后第7天將羥喜樹堿10 mg用生理鹽水20 mL稀釋后膀胱灌注,保留1~2 h,1次/周,共8周。
1.3 觀察指標與判定標準 觀察比較治療前后兩組尿動力學水平,分別采取尿流率測定最大尿流率、平均尿流率、最大尿道壓。術后隨訪1年,記錄兩組復發(fā)情況,復發(fā)條件符合術后3個月膀胱鏡復查為黏膜基本正常,但6個月復查提示為膀胱黏膜病灶樣改變。統(tǒng)計并比較術后1年兩組的臨床療效,療效評定:參照文獻[10]擬定,術后間隔3~6個月行膀胱鏡1次,參照患者情況行膀胱黏膜組織活檢。臨床治愈為癥狀完全消失,膀胱鏡示膀胱黏膜正常;有效為癥狀顯著改善,膀胱鏡示膀胱黏膜基本正常或少許病灶黏膜散布;無效為癥狀無顯著變化甚或加重,膀胱鏡示膀胱黏膜仍為病灶樣改變,病理檢查為布氏巢。總有效=臨床治愈+有效。
1.4 統(tǒng)計學處理 采取SPSS 18.0軟件對所得數(shù)據(jù)進行統(tǒng)計分析,計量資料用(±s)表示,比較采用t檢驗;計數(shù)資料以率(%)表示,比較采用χ2檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 兩組患者的基線資料比較 對照組年齡26~65歲,平均(41.03±5.56)歲;病程5個月~5.5年,平均(1.92±0.22)年;發(fā)病部位:膀胱三角25例,膀胱后底壁3例,膀胱頸口2例。治療組年齡28~69歲,平均(41.15±5.77)歲;病程6個月~5年,平均(1.96±0.25)年;發(fā)病部位:膀胱三角25例,膀胱后底壁3例,膀胱頸口2例。兩組患者的年齡、病程、發(fā)病部位等一般資料比較,差異均無統(tǒng)計學意義(P>0.05),具有可比性。
2.2 兩組尿動力學水平比較 治療前兩組各項尿動力學水平比較,差異均無統(tǒng)計學意義(P>0.05)。治療后,兩組最大尿流率、平均尿流率與治療前比較明顯升高,最大尿道壓明顯降低;且治療組最大尿流率、平均尿流率均明顯高于對照組,最大尿道壓明顯低于對照組,差異均有統(tǒng)計學意義(P<0.01)。見表1。
表1 兩組尿動力學水平比較(±s)

表1 兩組尿動力學水平比較(±s)
*與治療前比較,P<0.01。
最大尿道壓 kPa 組別 最大尿流率 mL/s 平均尿流率 mL/s治療前 治療后 治療前 治療后 治療前 治療后對照組(n=30) 14.31±1.68 17.92±1.94* 7.03±0.75 8.82±0.92* 15.26±1.89 10.43±1.59*治療組(n=30) 14.34±1.65 24.44±2.82* 7.06±0.77 12.75±1.44* 15.21±1.83 7.04±0.78*t值 -0.070 9.821 -0.153 5.224 0.149 5.031 P值 0.944 0.000 0.879 0.000 0.882 0.000
2.3 兩組臨床療效比較 治療組總有效率為93.33%,明顯高于對照組的70.00%,差異有統(tǒng)計學意義( χ2=4.007,P=0.045),見表 2。
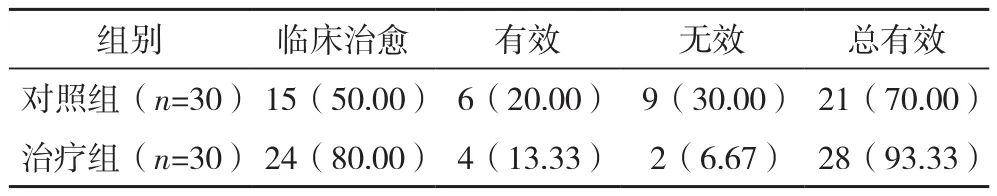
表2 兩組臨床療效比較 例(%)
2.4 兩組復發(fā)情況比較 術后隨訪1年,對照組復發(fā)8例,復發(fā)率為26.67%;治療組復發(fā)1例,復發(fā)率為3.33%,治療組復發(fā)情況明顯低于對照組,差異有統(tǒng)計學意義(χ2=4.706,P=0.030)。
3 討論
解剖學研究發(fā)現(xiàn),膀胱頸部及其三角區(qū)是尿液流體動力的著力點,由于上述部位無黏膜下層,位置固定,并且是尿道逆行感染、膀胱炎癥的好發(fā)部位,故腺性膀胱炎的病灶多發(fā)生于膀胱三角區(qū)及其頸部周圍[11-12]。本研究納入的60例患者中上述部位有54例,發(fā)生率高達90%,與膀胱癌的好發(fā)部位基本一致。目前腔內技術是腺性膀胱炎的主要臨床治療方法,加之膀胱三角及其頸區(qū)視野清晰,易經尿道手術操作,掌握好電切深度,則膀胱穿孔、尿道括約肌損傷等并發(fā)癥的發(fā)生率較少[13]。傳統(tǒng)經尿道汽化電切術可完整切除病變組織,具有出血少、痛苦小、恢復快等優(yōu)點,但易出現(xiàn)閉孔神經反射所致膀胱穿孔;經尿道雙極等離子電切術中使用生理鹽水,無水中毒發(fā)生,手術時間不受限制,提高了手術的安全性[14]。本研究認為,對病灶位于膀胱三角區(qū)、底壁等處且范圍較大者,電切深度、范圍應與膀胱腫瘤的相同,則降低了復雜概率;在切除膀胱頸口病灶時切除深度應達正常組織則降低術后復發(fā)率。腺性膀胱炎具有與膀胱癌相似的多中心性病理特征,經尿道等離子切除僅可切除肉眼觀察到的病變組織,尤其對黏膜無顯著改變患者,由于病灶界線不易辨認,易殘留病變組織,以致容易復發(fā),因此臨床對經尿道等離子電切術后患者推薦輔以膀胱灌注藥物治療[7,15]。
羥喜樹堿是從喜樹中提取左旋微量生物堿,經選擇性過程抑制DNA 拓撲異構酶,阻斷、抑制DNA鍵的合成、進展,干擾細胞分裂,降解DNA氫鏈,具有殺滅增殖期的癌細胞的作用[16-17]。羥喜樹堿的分子量較大,不易被膀胱黏膜吸收,避免進入膀胱上皮內而引發(fā)不良反應,故羥喜樹堿膀胱灌注較少導致膀胱刺激征、肝腎功能損害等副作用[18]。本組結果顯示:治療后,治療組患者的最大尿流率、平均尿流率均明顯高于對照組,最大尿道壓顯著低于對照組,差異均有統(tǒng)計學意義(P<0.05),提示了經尿道等離子電切聯(lián)合羥喜樹堿膀胱灌注化療治療腺性膀胱炎可改善尿流動力學指標;療效統(tǒng)計,治療組總有效率為93.33%,明顯高于對照組為70.00%,差異有統(tǒng)計學意義(χ2=4.007,P=0.045),說明了經尿道等離子電切聯(lián)合羥喜樹堿膀胱灌注化療治療腺性膀胱炎可提高臨床效果;術后隨訪1年,治療組復發(fā)率為3.33%,明顯低于對照組復發(fā)率為26.67%差異有統(tǒng)計學意義(χ2=4.706,P=0.030),提示了本組療法可降低疾病復發(fā)。既往文獻報道對腺性膀胱炎患者采取經尿道電汽化切除術聯(lián)合羥喜樹堿干預,具有療效確切、安全創(chuàng)傷小以及操作簡單等優(yōu)點[19-20]。
綜上所述,經尿道等離子電切聯(lián)合羥喜樹堿膀胱灌注化療治療腺性膀胱炎可明顯改善患者尿流動力學,提高臨床療效,降低復發(fā)率。鑒于本組研究納入樣本數(shù)較少,觀察時間較短,確切效果有待于進一步驗證。

