加味半夏瀉心湯聯合三聯療法治療幽門螺桿菌相關性萎縮性胃炎療效觀察
王文文
(山東省文登整骨醫院,山東 文登 264400)
慢性萎縮性胃炎(CAG)是常見的消化系統疾病,而幽門螺桿菌則是慢性萎縮性胃炎疾病發生與進展的重要因素,也是最終導致患者發展為胃癌的關鍵原因。據相關統計,超過80%的慢性活動性胃炎患者能夠在胃黏膜組織中發現幽門螺桿菌,而由幽門螺桿菌感染引發的炎性癥狀以及免疫系統功能問題,都可能導致很多患者出現胃黏膜的萎縮以及腸化生[1]。在臨床實踐中,采取有效方法進行幽門螺桿菌感染的針對性治療,能夠有效抑制胃黏膜組織的炎性癥狀,也能夠有效控制胃黏膜的持續性萎縮以及腸化生,可以說根治幽門螺桿菌是萎縮性胃炎治療的重要環節。而在近年來,在抗菌藥物使用越來越廣泛的同時,幽門螺桿菌的抗藥性也在不斷提高,傳統的三聯療法對幽門螺桿菌的根治率已經達不到80%[2],而長期使用抗生素的不良反應較為嚴重,也使得幽門螺桿菌相關性萎縮性胃炎的治療難度不斷加大。中醫藥在不良反應以及輔助治療有效性方面的獨特優勢,在不斷豐富的臨床研究中逐漸得到了認可。本研究觀察了加味半夏瀉心湯與三聯療法相結合治療幽門螺桿菌相關性萎縮性胃炎的效果,現報道如下。
1 臨床資料
1.1一般資料 選擇2016年8月—2017年3月在我院門診與住院治療的幽門螺桿菌相關性萎縮性胃炎患者90例,均符合中華醫學會消化病學分會在2000年制定的《全國慢性胃炎研討會共識意見》[3]中的相關診斷標準,患者均經胃鏡以及病理活檢明確診斷為慢性萎縮性胃炎。排除合并胃以及十二指腸潰瘍者,存在重度異型增生或者病理檢查疑似惡性病變者,合并心腦血管、腎、肝或者造血系統嚴重原發性疾病者,精神系統疾病者,妊娠期以及哺乳期者,過敏性體質者,無法完成治療方案以及影響臨床研究判定者。患者均對研究知情并簽署知情同意書。將患者隨機分為2組:觀察組45例,男29例,女16例;年齡18~71(46.38±7.92)歲;病程(6.33±1.75)年(6個月~21年);伴胃黏膜糜爛14例,伴腸化生5例,伴輕度非典型性增生4例。對照組45例,男27例,女18例;年齡19~72(46.57±7.37)歲;病程(6.18±1.69)年(8個月~20年);伴胃黏膜糜爛13例,伴腸化生4例,伴輕度非典型性增生5例。2組性別、年齡、病程以及伴隨臨床癥狀比較差異無統計學意義(P均>0.05),均衡性良好。
1.2治療方法 2組均在入組后選擇幽門螺桿菌三聯治療方案治療,藥物包括阿莫西林膠囊(昆明制藥集團股份有限公司,國藥準字53020701,規格:0.125 g/粒)每次0.1 g,每日2次;雷貝拉唑鈉腸溶膠囊(珠海潤都制藥股份有限公司,國藥準字20050228,規格:10 mg/粒)每次20 mg,每日2次;克拉霉素分散片(哈藥集團三精明水藥業有限公司,國藥準字20000154,規格:0.1 g/片),每次0.5 g,每日2次;以2周為1個療程。觀察組患者在上述治療基礎上給予加味半夏瀉心湯煎服,組方:黨參15 g、半夏10 g、蒲公英30 g、浙貝母15 g、黃芩10 g、干姜15 g、莪術10 g、烏賊骨15 g、陳皮10 g、茯苓15 g、黃連5 g、吳茱萸5 g、甘草5 g,每日1劑,以水煎至400 mL,分早晚2次服,以2周為1個療程。
1.3觀察指標 ①在治療方案開始實施前及治療2周后對腹脹、胃脘痛、反酸、嘈雜、呃逆、納差等臨床癥狀進行評價, 0分為無癥狀,1分為輕度癥狀,2分為中度癥狀,3分為重度癥狀[4]。②在2組治療結束后的42 d,選擇14C尿素呼氣實驗檢測患者幽門螺桿菌根除情況,陽性為沒有根治,陰性為根治。③分別在入組前與治療結束42 d時進行電子胃鏡以及組織病理學檢查,對患者胃黏膜進行觀察,評定臨床療效。痊愈:胃黏膜組織比較紅潤,胃鏡觀察下不存在蒼白色組織,黏膜下的血管較為清晰,黏膜表面較為平滑,組織病理學檢查示慢性炎性癥狀,不存在增生以及腸化生;顯效:胃黏膜組織表現為紅色,間雜白色,或者胃鏡觀察下蒼白色區域相比治療前減少超過50%,病理組織學檢查發現腺體萎縮、增生以及腸化生情況緩解超過2級;有效:胃鏡觀察下胃黏膜蒼白區域相比治療前減少超過20%,組織病理學檢查發現纖維萎縮、增生以及腸化生緩解在2級以上;無效:不能夠達到以上臨床標準或者病情惡化。以痊愈率、顯效率與有效率之和為總有效率。
1.4統計學方法 采用SPSS 15.0軟件包進行數據處理。計數資料比較采用2檢驗;計量資料采用表示,組間比較采用t檢驗。P<0.05為差異有統計學意義。
2 結 果
2.12組治療后幽門螺桿菌根治情況比較 治療結束42 d時,觀察組幽門螺桿菌根治率為95.56%(43/45),對照組幽門螺桿菌根治率為82.22%(37/45)。觀察組幽門螺桿菌根治率明顯高于對照組(P<0.05)。
2.22組治療前后臨床癥狀積分比較 治療前2組腹脹、胃脘痛、反酸、嘈雜、呃逆、納差、燒心癥狀積分以及總積分比較差異均無統計學意義(P均>0.05);治療后2組各項癥狀積分均明顯降低(P均<0.05),且觀察組積分明顯低于對照組(P<0.05)。見表1。
2.32組療效比較 觀察組臨床治療總有效率明顯高于對照組(P<0.05)。見表2。
2.42組不良反應發生情況比較 2組均不存在嚴重不良反應。對照組出現頭暈3例,惡心1例,在對癥治療后明顯好轉。
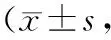
表1 2組治療前后臨床癥狀積分比較分)

組別n反酸治療前治療后納差治療前治療后呃逆治療前治療后總分治療前治療后觀察組452.11±0.460.17±0.11①②2.99±0.351.21±0.37①②1.62±0.340.64±0.35①②15.87±3.114.68±2.53①②對照組452.09±0.370.34±0.23①3.02±0.371.70±0.51①1.60±0.351.04±0.36①15.90±2.997.54±2.74①
3 討 論

表2 2組療效比較 例(%)
幽門螺桿菌相關性萎縮性胃炎發病率較高,而在幽門螺桿菌耐藥性不斷增加的情況下,治療方案的有效性在不斷降低[5]。所以,在臨床研究與實踐中,探尋有效的治療方案提高幽門螺桿菌根治率,控制臨床癥狀的同時確保治療方案的安全性,已經成為臨床研究中的重要課題。在幽門螺桿菌根治方面,西藥治療具有快速有效的特點,但是可能出現較為明顯的耐藥性以及不良反應[6]。而中藥治療雖然見效相比西藥慢一些,但是在治療疾病的同時,可以促進脾胃功能的恢復,提高安全性,減少耐藥性的發生[7]。幽門螺桿菌相關性萎縮性胃炎在中醫理念中可以歸結于“胃脘痛”“痞滿”的范疇,主要由于外感六淫、脾胃虛弱、情志不調、飲食不節、勞逸失常、久病不愈等導致,在疾病發病的早期主要為實證,表現為積食、熱毒、氣滯、濕滯、血瘀、痰凝等[8-9]。疾病遷延不愈則逐漸轉為虛證,在傷陰耗氣后,主要表現為脾陽虛、脾氣虛、胃陰虛。所以,治療原則注重平調寒熱、苦降辛開、祛邪補虛[10]。
半夏瀉心湯是苦降辛開的重要方劑,出自《傷寒論·辨太陽病脈證并治》中,“傷寒五六日,嘔而發熱者,柴胡湯證具,而以他藥下之,柴胡證仍在者,復與柴胡湯……若心下滿而硬痛者,此為結胸也,大陷胸湯主之。但滿而不痛者,此為痞,柴胡不中與之,宜半夏瀉心湯”[11]。張仲景創設了以半夏瀉心湯為核心的苦降辛開藥物,以改善中焦的斡旋能力為主旨,本研究中加味半夏瀉心湯組方中君藥為半夏,可消痞散結、寬中下氣;黃芩與黃連為臣藥,清熱燥濕;干姜、吳茱萸可以溫中散寒,結合半夏能夠有效提升脾臟的升清能力。黨參溫補脾氣、和中,在生津液的同時,能夠抑制黃芩與黃連苦寒傷陽氣的特點,還可以緩解干姜與半夏辛熱傷陰氣的不足。黃連與吳茱萸結合具有瀉火清肝的作用,同時還能夠止嘔降逆;浙貝母與烏賊骨可以健脾補胃,止痛行氣,可以有效緩解胃酸導致的痙攣;陳皮與莪術則可以止痛行氣,去食消積。茯苓能夠和胃健脾,配合陳皮以及半夏則具有祛痰燥濕、調節中焦以及脾胃的功效;炙甘草和中補脾,調和各種藥物。整方可以辛開苦降、平調寒熱、和胃調中,對于脾胃痞滿有明顯治療作用。
本研究中,觀察組幽門螺桿菌根治率明顯高于對照組,表明中藥聯合三聯療法可以有效提高幽門螺桿菌根除率;觀察組患者的腹脹、胃脘痛、反酸、嘈雜、呃逆、納差、燒心積分以及總積分均明顯低于對照組,而臨床有效率明顯高于對照組,表明中藥聯合治療的方案可明顯改善患者臨床癥狀,獲得更好的治療效果。
綜上所述,加味半夏瀉心湯聯合三聯療法治療幽門螺桿菌相關性萎縮性胃炎可明顯緩解患者癥狀,修復胃黏膜,療效肯定,且幽門螺桿菌根除率高,安全性好,適合臨床推廣應用。

