富血小板血漿治療骨缺損的臨床研究
余項華,馬廣泉,劉琥,魯克忠
(青海省交通醫院骨科,青海 西寧 810000)
骨缺損是骨科常見的疾病之一,異體骨移植是臨床上治療骨缺損的主要手術方式,但異體骨移植的免疫反應、再血管化及爬行替代緩慢、愈合時間長等缺點嚴重制約著異體骨移植在骨缺損患者的治療[1]。研究表明,富血小板血漿(PRP)是自體外周血經離心的血小板濃縮物,能誘導血管、骨形成,具有抗炎、抗菌等多種特性[2],且在牙周的治療上得要臨床驗證[3]。Say等[4]對90例骨關節患者使用PRP治療,發現試驗組膝關節損傷和骨關節炎評分(KOSS) 顯著高于對照組,可視疼痛評分(VAS)則顯著低于對照組,Lee等[5]研究發現PRP可改善骨關節炎伴軟骨缺損。Aghaloo等[6]研究發現PRP治療能促進兔骨缺損的愈合,本研究在查閱文獻和前期動物實驗的基礎上,利用PRP和異體骨移植治療骨缺損,評價其修復效果,為臨床PRP治療骨缺損提供有價值的線索。
1 資料與方法
1.1一般資料選擇2012年1月至2015年12月在青海省交通醫院骨科診斷為骨缺損的120例患者。納入標準:骨缺損長度小于4 cm;患者病程不超過3 d;未合并有血管、神經、周圍軟組織損傷。排除標準:患有嚴重心肺疾病、重大精神疾病、惡性腫瘤晚期者;骨缺損由腫瘤、感染引起。本研究經青海省交通醫院醫學倫理委員會批準,患者均簽署知情同意書。
1.2研究方法將120例骨缺損患者按照隨機數字表法平均分成兩組,觀察組使用同種異體骨移植和同體積的PRP治療,對照組僅使用同種異體骨移植。
1.2.1骨融合情況比較 1個月、3個月、6個月、9個月后復查X片、CT。判斷融合的標準:Ⅰ級:骨質融合,并有骨小梁通過;Ⅱ級:植骨完好,未見完全的骨質重塑和融合,但交界面無透光區;Ⅲ級:植骨完整,但在移植骨上、下端與受骨交界面處區有透光區;Ⅳ級:無任何骨融合跡象,移植骨吸收。評估患者骨融合情況。
1.2.2疼痛指數分級比較 本量表由Melzack于1975年在麥吉疼痛問卷基礎上修改而成,本研究就感覺、情感兩方面15小類對患者疼痛分級指數進行比較,簡化McGill疼痛問卷(SF-MPQ)疼痛量表信度系數0.85~0.98,效度系數0.48~0.91,重復測量相關系數0.9以上。該量表評分無痛0分,輕微痛1分,中度痛2分,重度痛3分,得分越高,表明疼痛指數越高。
1.3PRP的制備及手術方法無菌條件下使用抗凝管收集患者自體靜脈血500 mL。100 r·min-1,4 ℃,離心10 min,使血漿和血小板與紅細胞和白細胞分開。400 r·min-1,4 ℃,離心10 min,進一步液縮 PRP和分離貧血小板血漿組分,獲得最佳的血小板濃度1×106μL-1。離心后吸取中間層。制備好PRP。患者取仰臥位,全身麻醉后常規消毒鋪單,清創、骨折復位后,觀察組在骨缺損處置入PRP和同種異體骨材料,對照組僅置入同種異體骨材料(北京鑫康辰醫學科技發展有限公司生產,批號XKC48201)。
2 結果
2.1一般資料的比較120例研究患者中男性69例,女性51例,男女比例1.35∶1。兩組患者性別、年齡、骨缺損位置及骨缺損分級等一般資料比較差異無統計學意義(P>0.05),具有可比性,具體數據見表1。
注:a為 Ⅲ級和Ⅳ級合并后再求的χ2值
2.2融合情況本研究對患者異體骨移植術后復查X片和三維CT,按照融合標準對兩組骨融合情況進行統計分析。1個月后復查發現,兩組均無Ⅰ、Ⅱ級骨融合,但Ⅲ、Ⅳ級骨融合情況差異有統計學意義(χ2=4.227,P=0.04);3個月后復查發現,觀察組Ⅱ級骨融合人數最多,達27例(45.0%),而對照組Ⅲ級骨融合人數最多,達30例(50.0%),經χ2檢驗,兩組差異有統計學意義(P<0.05);6個月后復查發現,觀察組Ⅰ級骨融合人數最多,達37例(61.7%),對照組Ⅱ級骨融合人數最多,達31例(51.7%),兩組比較差異有統計學意義(P<0.05);9個月后復查發現,兩組均以Ⅰ級骨融合人數最多,觀察組為50例(83.3%),對照組為33例(55.0%),兩組比較差異有統計學意義(P<0.05)。具體數據見表2。
注:a 為Ⅰ級、Ⅱ級、Ⅲ級合并后再求χ2值;b為Ⅲ級、Ⅳ級合并后再求χ2值
2.3疼痛分級指數比較本次調查研究SF-MPQ疼痛量表感覺、情感兩方面,感覺總分33分,情感滿分12分。兩組患者感覺疼痛評分數據列于表3。經整體分析(兩因素重復測量方差分析)知:感覺疼痛評分與情感疼痛評分的組間、時間及交互作用的整體差異有統計學意義(P<0.05)。兩兩比較并結合主要數據來看:組內比較:兩組患者的感覺疼痛評分與情感疼痛評分均隨著治療時間的延長,呈下降趨勢,治療后1個月、3個月、6個月、9個月和治療前比較,差異有統計學意義(P<0.05);組間比較:觀察組的感覺疼痛評分在出院時、治療1個月、9個月后和對照組相近,差異無統計學意義(P>0.05),而治療后3個月、6個月明顯低于對照組,差異有統計學意義(P<0.05);觀察組的情感疼痛評分在出院時、治療1個月、6個月、9個月后和對照組相近,差異無統計學意義(P>0.05),而治療后3個月明顯低于對照組,差異有統計學意義(P<0.05),具體數據見表3。
3 討論
骨缺損是臨床上常見的病癥,創傷、感染、腫瘤、骨髓炎手術清創以及各種先天性疾病是導致骨缺損的主要原因[7]。骨缺損可引起功能障礙和畸形,導致患者的殘疾,需引起高度重視。常見的骨缺損治療手段包括:(1)骨移植;(2)人工骨;(3)組織工程骨。
骨移植包括自體骨移植、同種異體骨移植和異種骨移植[8]。自體骨具有無免疫排斥、成骨能力強、骨誘導活性高等優點,但由于取自自身的髂骨和腓骨,來源有限,給供骨區帶來創傷,且操作復雜,這使得自體骨應用受限。同種異體骨來源豐富,經處理后免疫排斥小,且效果接近自體骨,應用廣泛。而異種骨由于感染、免疫排斥等諸多問題已很少應用。
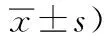
表3 兩組患者治療后各時間點疼痛分級指數的比較/(分,
注: 整體分析為兩因素重復測量方差分析;組間同時間點兩兩比較行LSD-t檢驗,差異有統計學意義(aP<0.05);組內不同時間點兩兩比較行差值t檢驗,差異有統計學意義(bP<0.05)
常見的人工骨材料有骨水泥、生物陶瓷、納米骨材料等,不同材料具有不同的優點,但沒有一種材料能同時滿足骨傳導性、骨誘導性、生物相容性、良好可吸收性、結構相似性等性質,且人工骨普遍價格昂貴。組織工程骨是未來的發展方向,擁有良好的應用前景,但目前尚處于研究階段[7-10]。
PRP因為其促骨潛力廣泛應用在骨再生、骨關節炎、骨缺損、肌腱愈合等臨床骨科疾病中[11]。較早的研究表明PRP促進軟骨再生的機制為:PRP促進軟骨特異細胞外基質多肽和Ⅱ型膠原蛋白的沉淀,增強其生物活性,從而增強其遷移能力。促進軟骨間充質干細胞(MSCs)的增值,促進和MSCs向軟骨分化[12-13]。PRP中含有高濃度血小板,激活PRP后,活化的血小板釋放大量的活性因子如趨化因子(C-X-C基序)配體7、白細胞介素-8(IL-8)、腫瘤壞死因子-β1(TGF-1)、血管內皮生長因子(VEGF)、血小板衍生因子(PDGF)等[10]。這些能夠靶向相關細胞的增殖、遷移的活性因子,釋放的TGF-1、PDGF活性因子調控細胞外基質蛋白合成、重塑組織結構。TGF-1、VEGF能夠改善血供,促進血管再形成[14]。本研究對出院1個月、3個月、6個月、9個月后復查患者CT,X片,分析兩組骨融合情況,發現同時期兩組比較,PRP治療骨缺損患者骨融合程度不同,差異有統計學意義(P<0.05)。PRP中富含PDGF和VEGF生長因子[15]。較早的研究表明,PDEG能促進軟骨細胞的分化,而VEGF能夠結合內皮細胞表面受體,促進內皮細胞遷移[12],刺激血管生成,為患者骨融合增加血供情況和營養物質,顯著提高骨愈合率[17]。本研究中兩組患者的骨融合情況也證實了PRP能治療骨缺損促進患者骨融合率,Altaf等[16]在對2~4.7 cm骨缺損患者使用PRP治療,也得到相同結果。
對患者疼痛量表分析時發現,感覺疼痛評分在出院時、1個月復查時兩組評分差異無統計學意義(P>0.05),3個月、6個月復查時觀察組感覺疼痛評分低于對照組(P<0.05),情感疼痛評分僅在3個月復查時兩組差異有統計學意義(P<0.05),其余時間段均差異無統計學意義(P>0.05)。該結果與張海波研究結果一致[17]。1個月復查時可能是PRP治療效果較對照組要好,患者對自己病患較為樂觀,但在9個月時感覺疼痛評分和情感疼痛評分差異無統計學意義,可能與大部分患者治療效果均良好有關。
綜上所述,骨科治療一般采用二次離心法制備PRP,操作相對簡單[18]、制作成本低,可促進骨融合、減緩疼痛,PRP治療有望成為臨床上治療骨缺損的常規輔助治療方法之一。PRP的制法雖然沒有統一的標準[19],不同方法制備的PRP,生長因子濃度也會有差異,生長因子之間相互作用機制尚不明確,且缺乏生長因子與骨融合之間劑量效應數據,這將是下一步的研究內容。

