對感染乙型肝炎病毒的孕產婦妊娠結局的分析
周俊燕
(臨汾市第三人民醫院婦產科,山西 臨汾 041000)
目前,我國約有1.3億左右的乙肝表面抗原攜帶者,感染HBV(乙型肝炎病毒)的孕產婦數量也居高不下[1]。感染HBV的孕產婦不僅在圍產期易發生各種并發癥,還會使其胎兒受到較多的負性影響。因此,臨床上將妊娠合并感染HBV視為高危妊娠之一。有研究表明,對感染HBV的孕產婦進行全面的圍產期健康管理,既可有效地減少其各種不良妊娠結局的發生,也可提高我國出生人口的質量[2]。本次研究主要探討感染HBV對孕產婦妊娠結局的影響。
1 資料與方法
1.1 一般資料
本次的研究對象為2016年1月至2017年4月期間在臨汾市第三人民醫院進行分娩的40例感染HBV的孕產婦和40例接受產前檢查時乙肝抗原為陰性的孕產婦。將40例乙肝抗原為陰性的孕產婦作為對照組,將40例感染HBV的孕產婦作為HBV感染組。本次研究對象的納入標準是:1)單胎妊娠的孕產婦。2)觀察組孕產婦的病情符合《慢性乙型肝炎防治指南》(2010年版)中有關感染HBV的診斷標準,并被確診。3)對照組孕產婦的肝功能正常,其進行HBsAg檢測的結果呈陰性。4)孕產婦自愿參加本研究,并簽署了參加本次研究的知情同意書。對照組孕產婦的年齡為21~39歲,平均年齡為(29.0±3.4)歲;其孕周為33~40周,平均孕周為(36.1±2.5)周;其中初產婦有32例,經產婦有8例。觀察組患者的年齡為21~38歲,平均年齡為(28.1±3.2)歲;其孕周為33~40周,平均孕周為(35.8±2.4)周;其中初產婦有31例,經產婦有9例。兩組孕產婦的一般資料相比,P>0.05,具有可比性。
1.2 研究方法
對兩組孕產婦的臨床資料進行分析研究,方法是:1)收集孕產婦的年齡、孕周、孕產次及其乙肝病程的一般資料。2)對孕產婦進行乙肝抗原抗體檢測,并定期監測其肝腎功能,同時記錄其妊娠期并發癥的發生情況。3)監測孕產婦胎兒的生長情況,定期檢查其羊水的性狀及羊水量。4)觀察并記錄孕產婦胎膜早破、產后大出血、胎兒宮內窘迫、新生兒窒息、新生兒畸形的發生率及HBV組孕產婦所娩新生兒HBV的垂直傳播情況。
1.3 觀察指標
比較兩組孕產婦胎膜早破、產后大出血、胎兒宮內窘迫、新生兒窒息、新生兒畸形的發生率,并觀察HBV組孕產婦所娩新生兒HBV的垂直傳播情況。
1.4 統計學分析
將本次研究中的數據錄入到SPSS20.0軟件中進行處理,計量資料用(±s)表示,采用t檢驗,計數資料用%表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
2 結果
2.1 兩組孕產婦胎膜早破、早產、產后大出血發生率的比較
與對照組孕產婦相比,HBV組孕產婦胎膜早破和產后大出血的發生率更高,P<0.05。兩組孕產婦早產的發生率相比,P>0.05。詳見表1。
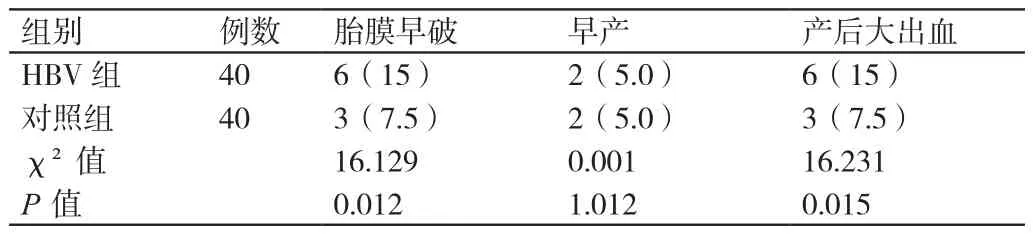
表1 兩組孕產婦胎膜早破、早產、產后大出血發生率的比較[n(%)]
2.2 兩組孕產婦胎兒宮內窘迫、新生兒窒息、新生兒畸形發生率的比較
兩組孕產婦胎兒宮內窘迫、新生兒窒息和新生兒畸形的發生率相比,P>0.05。詳見表2。
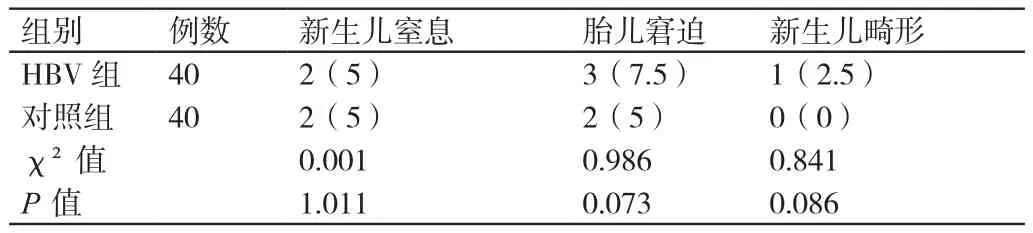
表2 兩組孕產婦胎兒宮內窘迫、新生兒窒息、新生兒畸形發生率的比較[n(%)]
2.3 HBV組孕產婦所娩新生兒HBV的垂直傳播情況
在HBV組40例孕產婦所娩的40例新生兒中,有11例新生兒的HBsAg呈陽性,其HBV的垂直傳播率為27.5%。
3 討論
感染HBV的孕產婦,其妊娠情況較復雜,其胎兒可受到諸多的負性影響。因此,臨床上將妊娠合并感染HBV視為高危妊娠。感染HBV對孕產婦的影響主要包括以下幾個方面:1)感染HBV可加重孕產婦的早期妊娠反應。2)感染HBV易導致孕產婦發生胎膜早破、產后大出血等嚴重的并發癥[3]。3)感染HBV可改變孕產婦的宮內環境,給胎兒的呼吸途徑帶來不良影響,甚至可引發胎兒宮內窘迫、新生兒畸形[4]。4)雖然胎盤屏障會對HBV起到一定的阻擋作用,但感染HBV的孕產婦所娩的新生兒發生HBV垂直感染的幾率仍較大。本次研究的結果顯示,與對照組孕產婦相比,HBV組孕產婦胎膜早破和產后大出血的發生率更高,P<0.05。兩組孕產婦早產、胎兒宮內窘迫、新生兒窒息和新生兒畸形的發生率相比,P>0.05。在HBV組40例孕產婦所娩的40例新生兒中,有11例新生兒的HBsAg呈陽性,其HBV的垂直傳播率為27.5%。這說明,孕產婦若合并有HBV感染,會對其妊娠結局產生不同程度的負性影響。因此,對感染HBV的孕產婦需采取如下措施進行預防:1)對感染HBV的孕產婦進行圍產期健康教育,以改善其負性心理,降低其肝功能異常的發生率,進而改善其妊娠結局[5]。2)對感染HBV的孕產婦進行圍產期健康管理,以免其新生兒因接觸其血液、汗液、唾液而感染HBV[6]。
綜上所述,感染HBV的孕產婦其胎膜早破、產后大出血的發生率均較高,其所娩新生兒HBV的感染率也較高。因此,需加強對此類孕產婦進行圍產期健康管理,以改善其妊娠結局。

