吡嗪酰胺與左氧氟沙星治療肺結核合并糖尿病的臨床效果對比
梁靜,梁漢成,盧歆韻
(廣東省東莞市第六人民醫院 結核病科,廣東 東莞 523000)
肺結核是發病率最高的傳染性疾病,經數據統計顯示[1],我國是22個結核病高負擔國家之一,結核病患者數量占全球20%~30%。糖尿病患者并發肺結核發生率達10%~20%,兩者可相互影響,相互促進,導致肺結核合并糖尿病病情進展快,且耐藥性高,療效差,為臨床治療提出更高要求[2]。吡嗪酰胺與左氧氟沙星均為常用耐結核藥物,兩種藥物代謝途徑不同,左氧氟沙星是經腎臟代謝,吡嗪酰胺經肝臟代謝。本研究對兩種抗結核藥物安全性及效果進行探討,現報道如下。
1 資料與方法
1.1 一般資料
選擇本院2015年7月‐2017年2月收治的72例肺結核合并糖尿病患者為研究對象,以隨機數字表法分為對照組與觀察組,每組36例。觀察組:男21例,女15例;年齡38~69歲,中位年齡 58 歲;體重 47~85 kg,平均(63.4±8.9)kg。對照組:男20例,女16例;年齡36~72歲,中位年齡56 歲;體重45~89 kg,平均(63.8±8.4) kg。兩組患者一般資料差異無統計學意義(P>0.05),存在可比性。納入標準 :本研究經醫院倫理委員會通過,研究對象均知情同意并簽署知情同意書,患者年齡<80歲。排除標準:本研究所有藥物過敏者;服用免疫抑制劑者;惡性腫瘤患者;合并心力衰竭及嚴重感染者;重要臟器功能不全者;精神疾病史。
1.2 方法
兩組患者均給予常規糖尿病指標,包括糖尿病飲食及運動管理,空腹血糖<14.0 mmol/L者給予降糖藥,如二甲雙胍或格列本脲,降糖效果不佳者加用胰島素;空腹血糖≥14 mmol/L,給予胰島素治療。兩組患者均給予利福平膠囊0.45~0.60 g/ d,異煙肼0.3 g/d,乙胺丁醇0.75~1.00 g/d。對照組加吡嗪酰胺1.5~2.0 g/d,觀察組加左氧氟沙星0.4 g/ d,均為口服。兩組患者均治療6周后觀察療效。
1.3 觀察指標
分別在治療前、治療后6周時抽取空腹靜脈晨血3 ml,對患者尿素氮(blood urea nitrogen,BUN)、血尿酸(blood uric acid,BUA)、肌酐(serum creatinine,Scr)及血藥峰濃度進行檢測。痰涂片檢查判斷痰菌轉陰率,以影像學檢查判斷空洞縮小、病灶吸收情況。記錄兩組患者并發癥發生情況。
1.4 統計學方法
采用SPSS 20.0軟件對本研究數據進行統計學處理。計量資料以均數±標準差()表示,計量資料兩組比較采用t檢驗,多組比較采用方差分析;計數資料以百分比(%)表示,計數資料兩組比較采用χ2檢驗。P <0.05為差異有統計學意義。
2 結果
2.1 兩組腎功能指標比較
治療前及治療后4周兩組腎功能治療差異無統計學意義(P>0.05),觀察組治療后8周BUA、BUN及Scr水平均優于對照組(P <0.05),見表1。
表1 兩組治療前后腎功能指標對比 ()
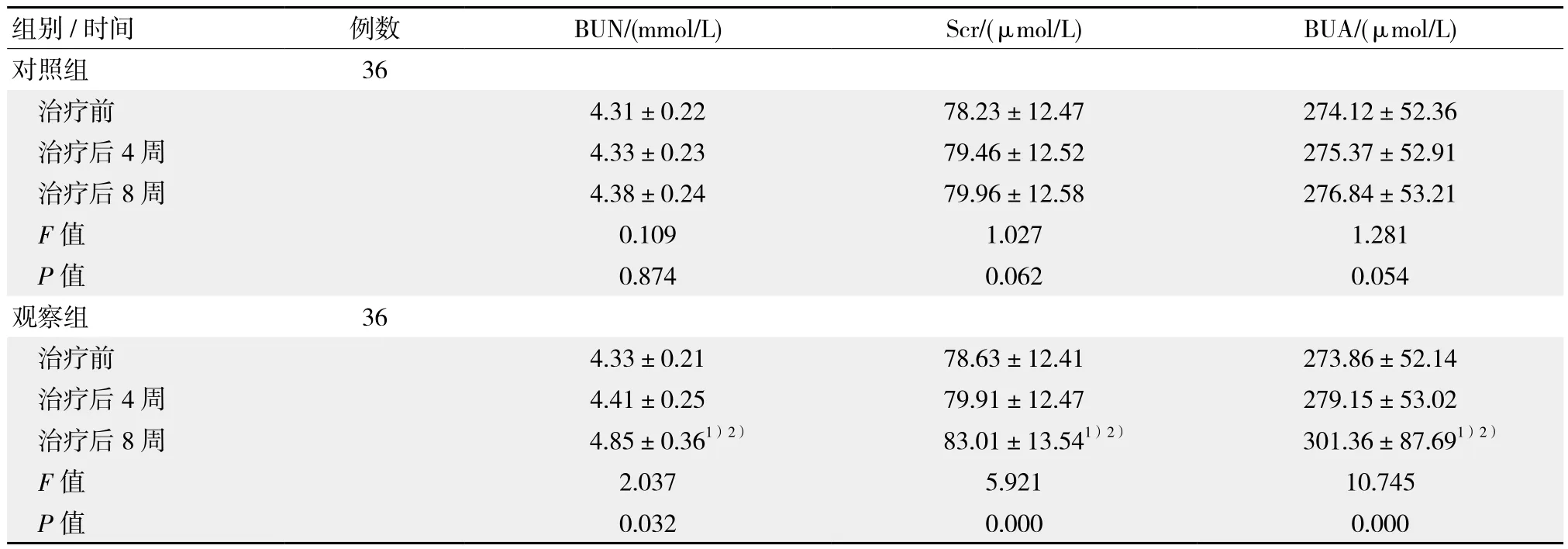
表1 兩組治療前后腎功能指標對比 ()
注:1)與本組治療前比較,P <0.05;2)與對照組同一時間點比較,P <0.05。
組別/時間 例數 BUN/(mmol/L) Scr/(μmol/L) BUA/(μmol/L)對照組 36治療前 4.31±0.22 78.23±12.47 274.12±52.36治療后4周 4.33±0.23 79.46±12.52 275.37±52.91治療后8周 4.38±0.24 79.96±12.58 276.84±53.21 F值 0.109 1.027 1.281 P值 0.874 0.062 0.054觀察組 36治療前 4.33±0.21 78.63±12.41 273.86±52.14治療后4周 4.41±0.25 79.91±12.47 279.15±53.02治療后 8周 4.85±0.361)2) 83.01±13.541)2) 301.36±87.691)2)F值 2.037 5.921 10.745 P值 0.032 0.000 0.000
2.2 兩組療效對比
觀察組治療后8周血藥峰濃度較對照組高,對照組病灶吸收率、空洞縮小率、痰菌轉陰率均明顯較觀察組低,兩組差異有統計學意義(P <0.05),見表2。
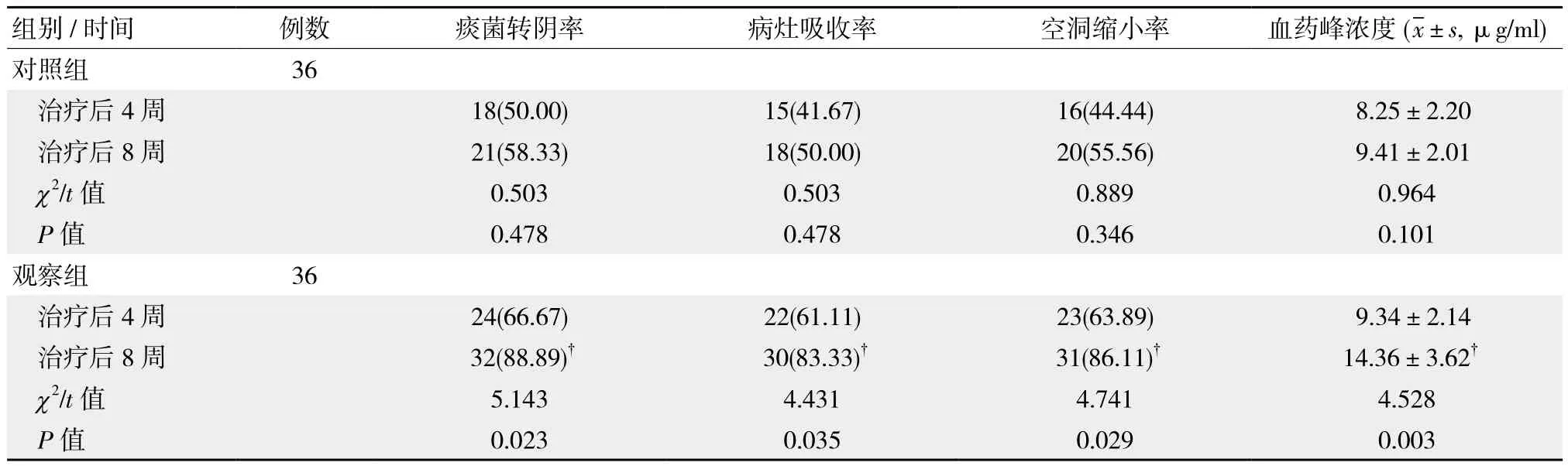
表2 兩組治療后效果對比 例(%)
2.3 兩組不良反應發生率對比
觀察組不良反應發生率16.67%,對照不良反應發生率為50.00%,觀察組明顯低于對照組(P <0.05),見表3。

表3 兩組不良反應發生率對比 例(%)
3 討論
肺結核合并糖尿病是較為常見的疾病,據統計顯示[3],糖尿病患者的肺結核發病率較正常人高3~10倍。糖尿病患者由于機體糖代謝紊亂、血液及組織內含糖量較高,細胞免疫功能低下,導致機體易產生結核分歧桿菌感染或內源性復燃;同時,組織內含糖量過高也會導致機體蛋白質及脂代謝障礙,微循環障礙,為結核分歧桿菌定植提供條件[4]。結核病合并糖尿病常伴有心、腎、肝等多臟器功能受損,結核藥物吸收及利用造成影響,因此,早期采取措施控制病情發展,對改善患者遠期預后有重要價值。
經研究顯示,吡嗪酰胺會導致肺結核患者腎臟尿酸排泄障礙,產生高尿酸血癥。本研究顯示,對照組治療后8周BUA明顯較治療前及治療后4 周高,也較觀察組高,與上述研究結果相符,進一步表明左氧氟沙星不會產生腎功能損傷,對尿酸排泄也不產生影響。血藥濃度是臨床用藥的重要參考指標,從本研究顯示,觀察組治療后8周血藥濃度明顯較對照組高,表明左氧氟沙星可使病灶快速達到有效濃度,也能減少藥物使用劑量,有助于減少不良反應發生。左氧氟沙星為廣譜氟喹諾酮類藥物,抗結核作用較強,可抑制DNA合成,達到快速殺菌效果[5]。有學者研究發現[6],左氧氟沙星抗結核效果優于吡嗪酰胺,其分布廣泛,吸收迅速,應用價值優于吡嗪酰胺。本研究顯示,觀察組治療后8周病灶吸收率、空洞縮小率及痰菌轉陰率均明顯較對照組高,與上述研究結果相符。左氧氟沙星在肺組織和呼吸道黏膜有蓄積性,能滲入巨細胞內,與其他抗結核藥物無交叉耐藥作用,甚至可相互增強。有研究顯示[7],左氧氟沙星副作用發生率不足10%,本研究顯示,觀察組副反應發生率為16.67%,明顯較對照組50.00%低,但是較上述研究結果稍高,可能與個體差異、用藥依從性等因素相關。
綜合上述,左氧氟沙星治療肺結核合并糖尿病可減少腎功能損傷,能減少高尿酸血癥發生,左氧氟沙星可提高病灶吸收率、空洞縮小率、痰菌轉陰率,也能減少不良反應發生,具有較高可行性。但是在用藥過程中應注意血藥峰濃度,且本研究觀察時間較短,未對遠期效果進行分析,病例較少,需要更多研究進一步探討。

