肺癌術(shù)后乳糜胸保守治療與手術(shù)治療的臨床療效比較
張國超,趙格非,高樹庚,薛奇#
1國家癌癥中心/國家腫瘤臨床醫(yī)學研究中心/中國醫(yī)學科學院北京協(xié)和醫(yī)學院腫瘤醫(yī)院胸外科,北京100021
2復旦大學附屬中山醫(yī)院血管外科,上海200032
肺癌術(shù)后乳糜胸作為胸外科一種相對少見的術(shù)后并發(fā)癥,是指術(shù)中胸導管或其屬支損傷致乳糜液在胸膜腔內(nèi)積聚所致,嚴重時可出現(xiàn)代謝紊亂、營養(yǎng)及免疫功能障礙而危及患者生命。隨著近年來肺癌手術(shù)中系統(tǒng)性縱隔淋巴結(jié)清掃的廣泛開展,肺癌術(shù)后乳糜胸的發(fā)生率逐漸上升。文獻報道,國內(nèi)外肺癌術(shù)后乳糜胸的發(fā)生率差異較大,為0.17%~3.10%[1-5],一般右側(cè)肺癌根治術(shù)后乳糜胸發(fā)生率更高[4-5]。乳糜胸的主要治療方法包括胸腔閉式引流、低脂飲食、腸外營養(yǎng)支持治療和手術(shù)結(jié)扎胸導管治療。然而,由于缺少大樣本、多中心的肺癌術(shù)后乳糜胸報道和前瞻性研究,目前在肺癌術(shù)后乳糜胸的診治方面沒有達成統(tǒng)一共識。因此,研究總結(jié)肺癌術(shù)后并發(fā)乳糜胸患者的臨床特征和療效,對指導乳糜胸的治療具有重要意義。本研究對40例肺癌手術(shù)后乳糜胸患者的臨床資料進行回顧性分析,對比分析了肺癌術(shù)后乳糜胸保守治療及手術(shù)治療的臨床療效,對肺癌術(shù)后乳糜胸的診治經(jīng)驗作一總結(jié),現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
通過中國醫(yī)學科學院北京協(xié)和醫(yī)學院腫瘤醫(yī)院病案信息管理系統(tǒng),收集2010年1月至2016年5月中國醫(yī)學科學院北京協(xié)和醫(yī)學院腫瘤醫(yī)院胸外科收治的肺癌手術(shù)后乳糜胸患者的病歷資料。納入標準:在中國醫(yī)學科學院北京協(xié)和醫(yī)學院腫瘤醫(yī)院行肺癌手術(shù)后確診乳糜胸的患者,術(shù)后患者胸腔引流液為乳白色,pH值為7.4~7.8,甘油三酯含量>110 mg/dl,蘇丹Ⅲ染色可見脂肪球或脂蛋白分析證實為乳糜微粒。排除標準:肺癌術(shù)后出院后出現(xiàn)的乳糜胸以及同期行肺癌+食管癌手術(shù)后出現(xiàn)的乳糜胸患者。肺癌術(shù)后發(fā)生乳糜胸患者共40例,其中男性29例,女性11例;年齡42~83歲,平均(60.75±9.24)歲;體重指數(shù)19.26~33.22 kg/m2,平均(24.64±2.73)kg/m2;體表面積1.57~2.21 m2,平均(1.86±0.14)m2;吸煙指數(shù)≥400者21例,<400者19例;術(shù)前合并高血壓11例,糖尿病8例,心電圖異常13例,冠心病2例,慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)11例;既往有胸部外傷史2例,結(jié)核病史1例;所有患者均未接受過新輔助治療;發(fā)生在右側(cè)肺癌根治術(shù)后的乳糜胸33例,左側(cè)7例;開胸手術(shù)24例,電視輔助胸腔 鏡 手 術(shù)(video-assisted thoracoscopic surgery,VATS)16例;手術(shù)時間80~465 min,平均(164.20±66.69)min;術(shù)后住院時間 7~69天,平均(20.10±11.20)天;術(shù)后出現(xiàn)心律失常8例。術(shù)后病理:肺腺癌19例,肺鱗癌16例,小細胞肺癌4例,肉瘤樣癌1例;TNM分期:T1期21例,T2期16例,T3期1例,T4期2例;淋巴結(jié)分期:N0期23例,N1期7例,N2期10例;累及段支氣管18例,累及臟層胸膜20例;腫瘤位于右肺上葉20例,右肺中葉6例,右肺下葉12例,左肺上葉3例,左肺下葉5例,復合肺葉6例。發(fā)現(xiàn)乳糜胸距術(shù)后1~9天,平均3.4天。治療方面,保守治療治愈患者32例,其中單純低脂飲食治愈16例,直接禁食禁水聯(lián)合全腸外營養(yǎng)支持治愈8例,由低脂飲食無效改為禁食禁水聯(lián)合全腸外營養(yǎng)支持治愈8例,保守治療失敗后行二次手術(shù)結(jié)扎胸導管治愈8例;二次手術(shù)結(jié)扎胸導管時間為發(fā)現(xiàn)乳糜胸后3~33天,平均12天。
1.2 肺癌術(shù)后乳糜胸臨床診療流程
所有肺癌手術(shù)患者均術(shù)中留置胸腔引流管。術(shù)后第1天如無特殊情況即可恢復飲食。術(shù)后無明顯原因的胸腔引流量增多、術(shù)后胸腔引流量減少后又增加或消失后又出現(xiàn)是乳糜胸的典型癥狀。乳糜胸早期胸腔積液多呈淡血性或淡黃色漿液性,進食患者呈典型的乳白色,乳糜試驗陽性者可確診,但試驗陰性也不能排除乳糜胸,有時需反復多次檢查。臨床上如果患者術(shù)后胸腔引流中甘油三酯含量大于110 mg/dl,且引流顏色呈乳白色,則高度懷疑術(shù)后并發(fā)乳糜胸。如果患者術(shù)后第1天胸腔引流量<300 ml,則需低脂飲食,以中鏈脂肪酸為主;如果術(shù)后第1天胸腔引流量≥300 ml,則直接禁食,予以腸外營養(yǎng)支持治療。低脂飲食的患者繼續(xù)觀察3~4天,如胸腔引流顏色變清亮,每日胸腔引流量<200 ml,且在患者恢復正常飲食后沒有明顯增加后拔除胸腔引流管,繼續(xù)低脂飲食1個月。對于術(shù)后引流量較多的患者,常規(guī)在拔管前夾閉胸腔引流管一段時間。如果低脂飲食后胸腔引流量無明顯減少,在術(shù)后第4天引流量超過600 ml,則改為禁食禁水聯(lián)合全腸外營養(yǎng)支持治療,再繼續(xù)觀察到術(shù)后第10天,如果引流量仍大于600 ml,則考慮外科手術(shù)治療。外科手術(shù)主要是在胸腔鏡下找到乳糜漏的具體位置,手術(shù)結(jié)扎胸導管。有時術(shù)中很難找到乳糜漏的具體位置,所以手術(shù)之前最好行淋巴造影以明確乳糜漏位置。但臨床中予以淋巴造影的患者很少,通常會囑患者在術(shù)前1~2 h高脂飲食(喝橄欖油或牛奶200~250 ml),這樣更容易找到乳糜漏的位置,尋找胸導管并游離,在瘺口的遠、近兩端行雙重結(jié)扎或縫扎。若不能明確位置或懷疑多處損傷,可行膈肌上胸導管走行區(qū)大塊結(jié)扎,即在膈肌上方(通常選擇第8~9胸椎的部位)用不可吸收線或HAMOLOCK夾將奇靜脈和主動脈之間的組織大塊集束結(jié)扎,用力輕柔避免切割。結(jié)扎組織內(nèi)包含胸導管、壁層胸膜及其周圍脂肪組織。總結(jié)肺癌術(shù)后并發(fā)乳糜胸的診療流程(圖1),但臨床工作中存在個體差異,應根據(jù)患者具體情況實施個體化治療。
1.3 觀察指標
分別對肺癌術(shù)后并發(fā)乳糜胸患者的基本資料、術(shù)前臨床特征、術(shù)中情況及術(shù)后并發(fā)癥等相關(guān)資料進行分析(病種及手術(shù)方式分類均參照《國際疾病分類標準》ICD-10及ICD-9[6-7])。
1.4 統(tǒng)計學方法
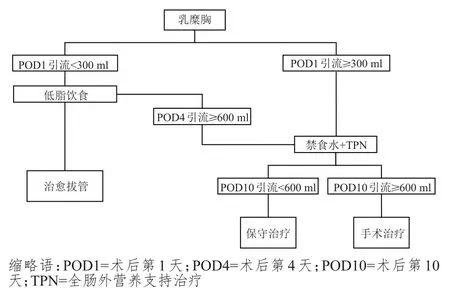
圖1 肺癌術(shù)后乳糜胸臨床診療流程圖
采用SPSS 19.0統(tǒng)計軟件進行數(shù)據(jù)分析,計數(shù)資料以頻數(shù)及構(gòu)成比(%)表示,組間比較采用χ2檢驗或Fisher精確概率法,服從正態(tài)分布的計量資料以均數(shù)±標準差(±s)表示,組間比較采用t檢驗,不服從正態(tài)分布的計量資料以M(P25,P75)表示,組間比較采用秩和檢驗。以P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 平均胸腔引流量的比較
手術(shù)治療組的每日平均胸腔引流量明顯多于保守治療組(P=0.005)。保守治療組的每日平均胸腔引流量呈逐漸減少趨勢,而手術(shù)治療組存在一定的波動性,這與乳糜胸發(fā)生的時間有關(guān)。(圖2)
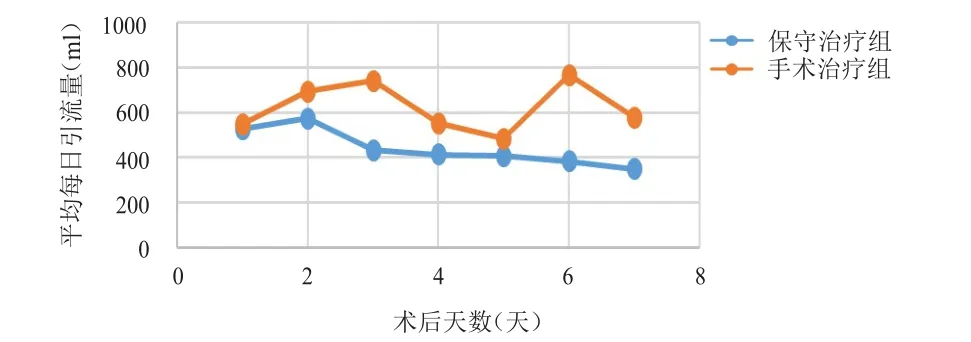
圖2 保守治療組( n=32)和手術(shù)治療組( n= 8)術(shù)后平均胸腔引流量折線圖
2.2 臨床特征的比較
40例肺癌術(shù)后乳糜胸患者共有8例(20.0%)行再次手術(shù)結(jié)扎胸導管治療,作為手術(shù)治療組,其余為保守治療組。兩組患者年齡、性別、體重指數(shù)、吸煙指數(shù)、肺功能、是否有胸部手術(shù)外傷史、肺癌根治術(shù)式、是否累及段支氣管、手術(shù)時間、術(shù)后住院時間、腫瘤大小、淋巴結(jié)分期、胸腔引流總量比較,差異均無統(tǒng)計學意義(P>0.05)。手術(shù)治療組術(shù)前術(shù)后血清甘油三酯變化值大于保守治療組,差異有統(tǒng)計學意義(t=3.347,P=0.026);保守治療組乳糜胸發(fā)生時間明顯晚于手術(shù)治療組,差異有統(tǒng)計學意義(t=2.863,P=0.007)。(表1)
3 討論
乳糜胸是胸外科術(shù)后相對少見但治療比較棘手的并發(fā)癥,主要是因為肺癌手術(shù)行系統(tǒng)性縱隔淋巴結(jié)清掃時導致胸導管受損引起的。在本研究中,所有的患者均施行了系統(tǒng)性縱隔淋巴結(jié)清掃術(shù)。為避免術(shù)后乳糜胸,對腫瘤較大或淋巴結(jié)融合成團者需警惕迷走胸導管的存在,尤其在進行壁層胸膜周圍解剖時更應仔細操作,盡量予以條索狀組織結(jié)扎。術(shù)中發(fā)現(xiàn)淋巴管破口者,直接大塊組織縫合或結(jié)扎,必要時縫扎胸導管主干;上縱隔和隆凸下淋巴結(jié)清掃時,很可能損傷附近的胸導管及其分支,殘留脂肪條索狀組織應予以結(jié)扎,并噴灑纖維蛋白膠;后下縱隔和主動脈弓下胸導管損傷嚴重者,應縫扎膈上胸導管主干。另外,對于早期的非小細胞肺癌,上縱膈淋巴結(jié)發(fā)生轉(zhuǎn)移的可能性較小,可行淋巴結(jié)取樣,而盡量減少系統(tǒng)性縱隔淋巴結(jié)清掃。
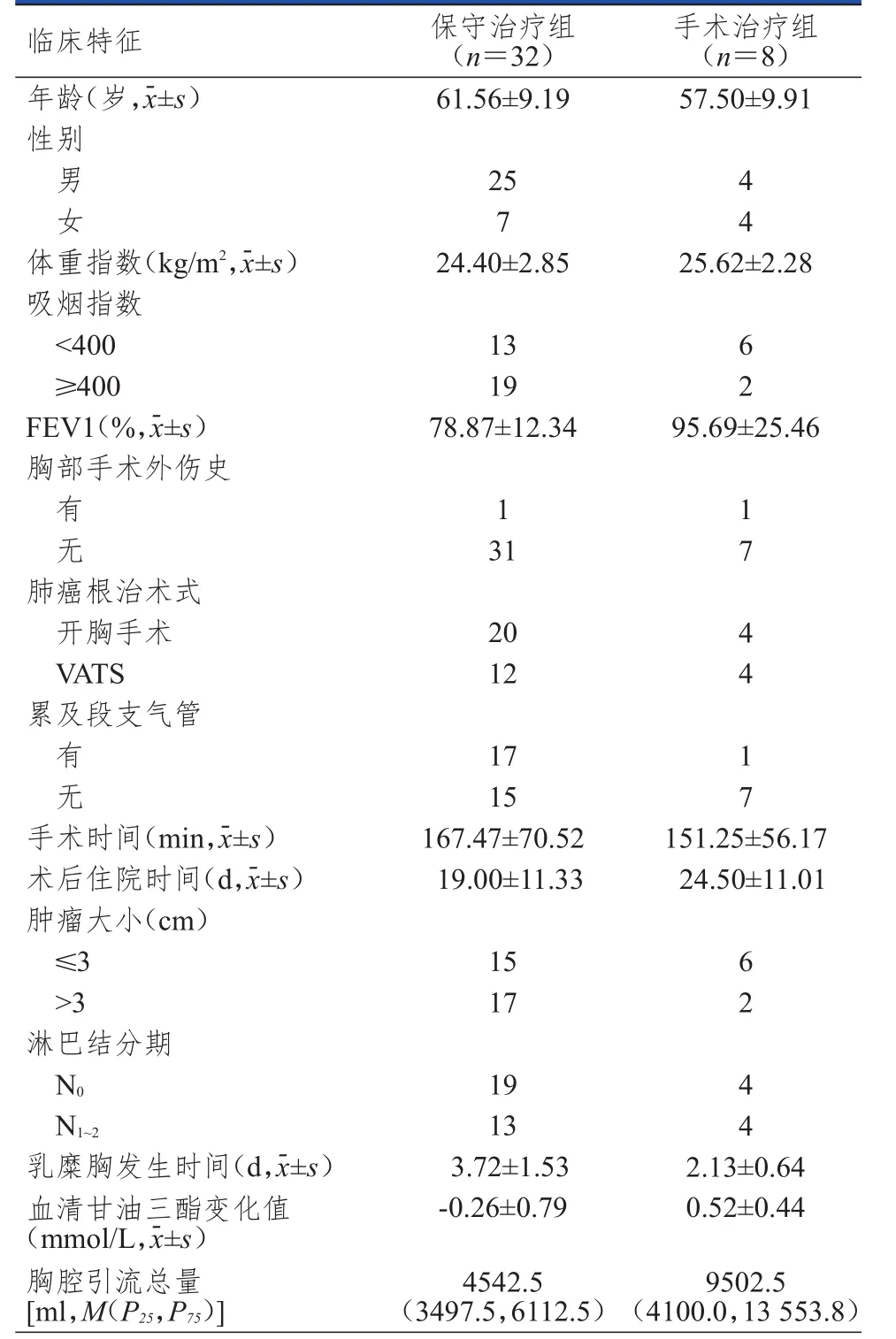
表1 手術(shù)治療組與保守治療組的臨床特征
一些研究已經(jīng)探討了術(shù)后乳糜胸的治療。其主要治療方法包括低脂飲食、禁食禁水聯(lián)合全腸外營養(yǎng)、胸膜粘連術(shù)、經(jīng)皮靜脈胸導管栓塞術(shù)以及使用生長抑素、手術(shù)結(jié)扎胸導管等,保守治療通常作為首選治療方法。大部分乳糜胸患者通過胸腔引流及飲食調(diào)節(jié)可以治愈,對于少數(shù)保守治療無效的患者需要及時行手術(shù)治療,但通常伴有較高的并發(fā)癥發(fā)生率[2,5]。
在本研究中,40例乳糜胸患者分為保守治療組和手術(shù)治療組,共有8例(20.0%)患者予以再次手術(shù)結(jié)扎胸導管治療。兩組患者年齡、性別、體重指數(shù)、吸煙指數(shù)、肺功能、是否有胸部手術(shù)外傷史、肺癌根治術(shù)式、是否累及段支氣管、手術(shù)時間、術(shù)后住院時間、腫瘤大小、淋巴結(jié)分期、胸腔引流總量比較,差異均無統(tǒng)計學意義(P>0.05)。本組常規(guī)在患者術(shù)前和術(shù)后第1天檢測患者血液生化指標,發(fā)現(xiàn)手術(shù)治療組術(shù)前術(shù)后血清甘油三酯變化值大于保守治療組,差異有統(tǒng)計學意義(P=0.026),這提示可以通過監(jiān)測血液中甘油三酯變化來指導是否需要盡早行二次手術(shù)治療。保守治療組乳糜胸發(fā)生時間明顯晚于手術(shù)治療組,差異有統(tǒng)計學意義(P=0.007)。在術(shù)后胸腔引流方面,兩組患者術(shù)后胸腔引流總量比較,差異無統(tǒng)計學意義(P=0.060),但手術(shù)治療組的每日平均胸腔引流量要明顯多于保守治療組(P=0.005),因此術(shù)后胸腔引流量對早期手術(shù)干預有一定的指導意義。所有二次手術(shù)患者均未出現(xiàn)明顯的并發(fā)癥,沒有患者接受胸膜粘連術(shù),盡管化學性胸膜粘連術(shù)被認為可以增加保守治療的成功率,但并不是常規(guī)治療手段,其主要胸膜腔內(nèi)注射藥物包括OK-432、四環(huán)素、博來霉素、滑石粉、高滲葡萄糖、重組白細胞介素-2等,造成臟層胸膜與壁層胸膜粘連,閉鎖周圍胸膜腔,從而治愈乳糜胸。但同時會增加再次手術(shù)時尋找乳糜漏出點的難度。各文獻報道胸膜粘連術(shù)的療效并不一致,其療效還有待進一步驗證[2-4]。在本研究中,術(shù)后乳糜胸患者在低脂飲食的情況下每日引流量仍超過600 ml,一般建議盡早予以二次手術(shù)。事實上,研究發(fā)現(xiàn)早期的外科手術(shù)干預可以減少乳糜胸的病死率[8]。一些研究建議術(shù)后乳糜胸在保守治療無效時再次手術(shù)結(jié)扎胸導管,但具體手術(shù)干預的指征和方法并沒有達成共識[2,9-11]。Akin等[2]認為如果保守治療后每日胸腔引流量未減少至500 ml或隨后超過1000 ml需行二次手術(shù)治療;Zabeck等[10]報道術(shù)后乳糜胸每日引流量超過900 ml時建議盡早行二次手術(shù),因為此時繼續(xù)保守治療往往失敗;Kutlu等[11]建議術(shù)后胸腔引流量連續(xù)幾天每天超過1000 ml或術(shù)后7天胸腔引流量超過500 ml應予以外科手術(shù)。也有一些學者對如何預防肺癌術(shù)后乳糜胸的發(fā)生做了一些探索,Crucitti等[12]總結(jié)了7項研究并進行Meta分析顯示,預防性胸導管結(jié)扎是減少乳糜胸發(fā)生的有效措施,但大部分研究均為單中心回顧性分析,具體療效尚需更多前瞻性研究進一步證實。本研究存在一些不足之處。首先,肺癌術(shù)后乳糜胸的管理上沒有形成共識,因此何時需要再次手術(shù)治療取決于患者的一般情況和術(shù)者經(jīng)驗。第二,本研究僅展示了術(shù)后乳糜胸手術(shù)干預的預測指征,而沒有研究術(shù)后發(fā)生乳糜胸的預測指標。最后,本研究僅僅是單中心的小樣本研究,需要大樣本、多中心和前瞻性試驗去進一步證實與探討。綜上所述,肺癌術(shù)后乳糜胸患者大部分可以通過保守治療治愈,外科手術(shù)干預取決于患者的初始胸腔引流量和保守治療后引流的變化情況。如果保守治療后患者的胸腔引流量無明顯減少趨勢時可盡早選擇外科手術(shù)干預。乳糜胸出現(xiàn)時間和甘油三酯變化值對是否需要盡早行二次手術(shù)結(jié)扎胸導管具有指導意義。

