γδT細胞及其產生的IL-17A在急性川崎病患兒中的改變及臨床意義
劉志強,彭宇,鄒崢,柯江維
(江西省兒童醫院,江西 南昌 330006)
川崎病(Kawasaki disease,KD)又稱為皮膚黏膜淋巴結綜合征 (mucocutaneous lymphnode syndrome,MCLS),是一種以全身性血管炎為主要病理改變的疾病,最常見于5歲以下小兒,病理變化為全身性中小動脈血管炎,其中冠狀動脈最易受累,大量流行病學資料顯示川崎病已取代風濕熱成為發達國家兒童后天性心臟病最主要的病因[1]。臨床上以持續發熱、口唇潮紅、球結膜充血、手足硬腫脫屑等皮膚、粘膜和淋巴結的炎性癥狀為主要表現。KD的病因和發病機制尚不明確,有學者提出,可能是由于感染原激發機體產生非特異性淋巴細胞或非特異性抗體,破壞受累動脈內皮細胞,激發異常炎癥反應,進而引起一系列的病理改變和臨床表現[2]。本研究旨在探討γδT細胞及分泌的白細胞介素 (interleukin,IL)17在KD中的表達及其意義,為臨床診斷和治療提供理論依據。
1 材料和方法
1.1 一般資料 選取2015年3月至2017年9月來我院風濕免疫科治療的川崎病患兒123例作為病例組,其中男77例,女46例,平均年齡2.6歲。入組標準:符合川崎病或不完全川崎病診斷標準[3]。另選同時期來我院門診體檢的健康兒童69例作為對照組,其中男40例,女29例,平均年齡2.8歲。兩組間兒童性別、年齡比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會批準,且征得家長的同意并簽署知情同意書。
1.2 主要儀器和試劑 FACSCantoⅡ流式細胞儀(美國BD公司),TD5A-WS離心機(湖南賽特湘儀離心機儀器離心機有限公司),MK-3酶標儀(美國賽默飛世爾科技有限公司),Iwo-960洗板機(安圖實驗儀器有限公司),THERMO恒溫孵育箱 (美國賽默飛世爾科技有限公司)。PE anti-human TCRγδ(美國 BD 公司),Alexa Fluor 488 偶聯 anti-human IL-17A McAb (美國 BD 公司),PerCP anti-human CD3 McAb(美國 BD 公司),Human IL-17A ELISA Kit、Human TGF-β1 ELISA Kit(杭州聯科生物科技股份有限公司)。
1.3 研究方法
1.3.1 外周血 γδT17細胞的分析 研究對象入院時采集靜脈血2ml,肝素抗凝,淋巴細胞分離液分離出單個核細胞,用含10%胎牛血清的RPMI 1640培養液調整細胞密度為2×106/ml,取1ml細胞懸液鋪至24孔細胞培養板內,且每孔加入豆蔻酰佛波醇乙酯(終濃度 50ng/ml)、莫能菌素(終濃度 10μg/ml)及離子霉素 (終濃度1μg/ml)吹打均勻,置于37℃、5%CO2條件下的細胞培養箱內培養5h。收集培養后的細胞于流式上樣管中,1000r/min離心5min,洗滌后PBS重懸。取30μl細胞懸液加入到另一流式上樣管中,分別加入PerCP anti-human CD3 McAb 和 PE anti-human TCRγδ 各 5μl進行胞膜染色,室溫避光孵育20min;PBS洗滌后加入胞膜固定劑和破膜劑,再加入Alexa Fluor 488偶聯 anti-human IL-17A McAb, 室 溫 避 光 孵 育20min,PBS洗滌后加入500μl PBS重懸細胞。同時設立陰性對照組和同型對照組;流式細胞儀上機檢測,所有數據采用FACSDiva軟件進行分析。
1.3.2 血清 IL-17A、TGF-β1 測定 研究對象入院時用普通管采集靜脈血1ml,3000r/min離心3min,分離得到血清,置-80℃冰箱保存。采用酶聯免疫吸附實驗檢測血清IL-17A和TGF-β1表達水平。實驗操作嚴格按照試劑盒步驟要求進行。
1.4 統計分析 采用SPSS 19.0軟件進行統計學分析,結果采用均數±標準差表示,組間差異采用單因素t檢驗,以P<0.05表示差距有統計學意義。
2 結果
2.1 兩組受試者外周血 γδT細胞含量的比較 γδT細胞在病例組外周血CD3+T細胞中的比例(11.24±2.31) 顯著高于正常對照組比例 (7.09±0.63)(P<0.05)。 見表 1。
表1 兩組間γδT細胞含量的比較(±s)

表1 兩組間γδT細胞含量的比較(±s)
組別病例組對照組t值P值γδT%123 69 n 11.24±2.31 7.09±0.63 14.18<0.05
2.2 兩組受試者血清IL-17A含量的比較 IL-17A在病例組血清中的含量(11.19±3.48ng/l)顯著高于對照組中的含量(4.41±1.09ng/l)(P<0.05)。 見表 2。
表2 兩組間外周血IL-17A水平比較(±s)

表2 兩組間外周血IL-17A水平比較(±s)
組別病例組對照組t值P值IL-17A(ng/l)123 69 n 11.19±3.48 4.41±1.09 15.29<0.05
2.3 病例組和對照組血清TGF-β1含量的比較TGF-β1 在病例組血清中的含量 (9.31±1.84ng/ml)顯著高于對照組中的含量 (6.93±1.37ng/ml)(P<0.05)。見表 3。
表3 兩組間外周血TGF-β1水平比較(±s)

表3 兩組間外周血TGF-β1水平比較(±s)
組別病例組對照組t值P值TGF-β1(ng/ml)123 69 n 9.31±1.84 6.93±1.37 9.35<0.05
2.4 兩組受試者外周血 γδT17細胞含量的比較γδT17細胞在病例組外周血CD3+T細胞中的比例(3.68±1.70)顯著高于對照組(1.25±0.53)(P<0.05)。見表4。
表4 兩組間γδT17細胞含量的比較(±s)
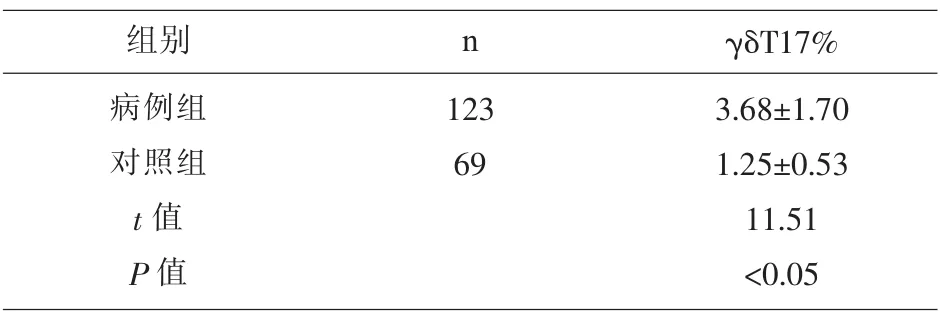
表4 兩組間γδT17細胞含量的比較(±s)
組別病例組對照組t值P值γδT17%123 69 n 3.68±1.70 1.25±0.53 11.51<0.05
3 討論
目前對于川崎病的病因和發病機制尚不明確,流行病學研究顯示,KD發病過程中至少存在一種感染因素啟動了異常的免疫反應[4]。KD急性期會導致免疫系統的高度激活,從而導致免疫細胞因子的高度活化,啟動細胞因子瀑布反應,引起血管內皮出現炎癥性損傷[5]。免疫系統的高度活化及免疫損傷性血管炎是KD的顯著特征。
T細胞是免疫細胞的主要組分,它具有多種生物學功能,如直接殺傷靶細胞,輔助或抑制B細胞產生抗體,對特異性抗原和促有絲分裂原的應答反應以及產生細胞因子等。根據T細胞受體(T cell receper,TCR)受體不同,T細胞主要分為αβT和γδT細胞。γδT細胞的排列方式不同于其它細胞,是由TCR-γ和TCR-δ組合而成[6]。γδT根據分子結構和功能不同又可分為不同的亞型。在免疫應答的早期階段,γδT細胞通過誘導DC成熟在固有免疫和適應性免疫中起著橋梁作用,被視為“免疫系統的第一道防線成員”[7]。研究發現哮喘患者的γδT細胞相對于健康人來說呈現增加趨勢,提示γδT細胞參與了哮喘的發生[8]。妊娠糖尿病患者γδT細胞在外周血PBMC及CD3+T細胞中的比例增高,提示疾病發生影響和改變了T細胞亞群的分布[9]。γδT細胞還可作為APC活化T淋巴細胞,并且輔助B細胞產生抗體,啟動特異性免疫應答。我們的研究顯示,相比于健康對照兒童,KD患兒γδT細胞的比例顯著增加。回顧患兒病史,患兒多在發熱持續3至5d左右就診,此時患兒尚處于疾病早期。γδT細胞是一類重要的固有免疫細胞,它們能快速地 (數小時內)啟動宿主體內的免疫應答,并且只需少量細胞就能發揮重要作用。因此,我們認為γδT細胞在KD患兒發病早期發生了高度活化,γδT細胞參與了KD早期的炎癥過程。
IL-17A是一種促炎因子,主要由T淋巴細胞誘導合成,是T淋巴細胞誘導的炎性反應的早期啟動因子,它能夠募集中性粒細胞,促使T淋巴細胞活化,還可以誘導上皮細胞、內皮細胞合成與分泌IL-6、IL-8等刺激因子,加重局部炎癥反應[10]。王振杰[11]等研究發現風濕免疫相關性血細胞減少癥患者血清IL-17、IL-12表達水平均高于正常對照組;提示介導自身免疫的IL-17等炎性因子的表達水平與風濕免疫相關性血細胞減少癥患者的造血細胞炎性受損相關病變程度密切相關。在關于系統性紅斑狼瘡和潰瘍性結腸炎的研究中亦發現,相對于健康對照兒童,病例組患兒血清IL-17明顯升高,且與疾病活動密切相關[12,13]。轉化生長因子 β(transforming growthfactor-β,TGF-β)是一種以抑制免疫為主的負向調節因子,TGF-β1是TGF-β在體細胞系中含量最高、活性最強的一種亞型,可通過抑制炎性細胞的功能和促進調節性T細胞的產生,發揮免疫抑制作用,穩定機體免疫平衡[14]。然而Peters[15]等研究證實肺纖維化時IL-17通過誘導TGF-β和膠原蛋白產生直接促進肺纖維化。我們研究發現,與健康對照兒童相比,KD患兒血清IL-17A和TGF-β1的含量顯著增高,高水平的IL-17A和TGF-β1與KD的發病密切相關。推測IL-17A作為促炎因子參與了KD發生,對其濃度進行監測,可以為KD的炎癥干預提供有效指導。血清TGF-β1水平升高可能是IL-17A誘導所致,即IL-17A作為促炎因子參與了KD的炎癥反應的同時,可能又誘導了抑炎因子TGF-β1的產生,其機制和功能還有待進一步證實。
γδT細胞具有多種生物學效應,其中最主要的是溶解靶細胞的細胞毒活性和分泌不同種類的細胞因子和趨化因子。IL-17A作為一種重要的炎癥介質,早期的研究認為其主要是由Th17細胞產生,但近些年的研究發現CD8+T細胞和多種固有免疫細胞如γδT細胞、NK細胞、NKT細胞等也能夠產生IL-17A[16]。γδT細胞作為產生IL-17的重要T細胞,與Th17細胞有一些共同的特征,不同之處在于γδT細胞可通過Toll樣受體直接與某一病原體相互作用[17]。在某些情況下,γδT細胞產生IL-17的能力比Th17細胞更強。在一些自身免疫性疾病的小鼠模型中,給予完全弗式佐劑后,γδT細胞是最早且大量產生IL-17的細胞。有報道,由γδT細胞產生的IL-17在對肺分枝桿菌卡介苗感染和卡介苗誘導的肺肉芽腫的免疫反應中起著重要作用。薛春雪[18]等研究發現,γδT細胞可能以γδTCR非依賴的方式活化,并且通過釋放IL-17A參與H1N1重癥感染小鼠早期肺組織的炎性損傷過程。我們研究發現,相對于健康對照組,γδT17細胞比例在病例組中明顯升高。所以,我們認為對于KD的發病,γδT細胞和血清IL-17A都扮演著重要角色,且此時血清中的IL-17A濃度的升高很大程度上是由于產生IL-17A的γδT細胞增多所致,這與Corpuz等[19]的研究進一步證實γδT細胞是IL-17的重要來源這一結果基本一致。至于此時是否還伴有分泌IL-17A的其它細胞如:Th17細胞、NK細胞等細胞數量上的改變還不清楚,有待進一步研究。
γδT細胞是一類特殊的T細胞,細胞亞群眾多,生物學效應多樣。目前在小鼠模型的研究中證實產生IL-17的γδT細胞與多種感染及自身免疫性疾病的發生、發展密切相關。γδT17細胞的生物學特性、在疾病中的作用及作用機制還了解很少,相信隨著對γδT17細胞的研究日益深入,γδT17細胞的應用也將會有更廣闊的前景。

