床旁超聲視神經管直徑測量對顱腦損傷患者顱內壓的預測價值
王賢聰 王春艷 曹曉光 查 渝 黃 羽 周樹生
顱腦外傷及腦血管意外為急診常見疾病,顱內壓(intracranial pressure,ICP)的增高常導致患者預后不良,故ICP增高的早期識別尤為重要。目前認為,顱內壓監測的金標準是通過腦室內留置1枚測壓管通過壓力傳感器來實時監測,但一系列的并發癥也隨之而來,如感染、出血、導管故障等。另外,由于測壓管需要手術放置,術前準備及手術需要花費時間且測壓管價值不菲,故臨床上急需一種無創監測方法來替代有創監測。球后3 mm視神經管直徑(optic nerve sheath diameter,ONSD)在某些情況下可以間接反映ICP[1],近年來隨著床旁超聲的普及,床旁超聲檢測ONSD成為判斷顱內壓的潛在方法,但國內研究報道較少。本研究通過分析ICP與ONSD之間的相關性,探討ONSD在顱腦損傷患者中的臨床應用價值,現報道如下。
1 資料與方法
1.1 一般資料 選擇2017年1月至2018年1月入
住安徽省立醫院重癥醫學科(intensive care unit,ICU)的60例顱腦損傷患者,回顧性分析患者的臨床資料。入ICU后通過腦室測壓裝置測量患者的ICP,根據患者是否存在顱內高壓,將60例患者分為顱內高壓組(ICP≥20 mmHg)和非顱內高壓組(ICP<20 mmHg),顱內高壓組34例,非顱內高壓組26例。兩組患者的年齡、性別、合并癥等進行比較,差異無統計學意義(P>0.05),見表1。
1.2 納入與排除 納入標準:①年齡>18歲者;②大腦計算機斷層掃描(CT)或磁共振成像(MRI)的結果異常者;③需要放置腦室測壓裝置者;④術后轉入ICU監護治療者。排除標準:①嚴重眼外傷者;②眶內巨大腫塊或蛛網膜囊腫者;③既往有眼疾如白內障、青光眼、視神經炎、毒性彌漫性甲狀腺腫等者。④拒絕行床旁超聲檢查者。
1.3 測量方法 患者術后收治ICU后,采用PHILLIPS IU22 型L12-5探頭(荷蘭),10 MHz線陣超聲探頭測量ONSD值,每只眼睛測量3次,取平均值。患者取平臥位,頭保持正中位置,雙眼用硅膠膜保護,探頭標記指向鼻側,經眼眶置于眼球長軸檢查視乳頭后3 mm處視神經管橫斷面值,6個數據取平均值記為ONSD值。
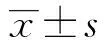

表1 兩組患者一般資料比較
2 結果
2.1 兩組患者ICP及ONSD的比較 顱內高壓組患者的ICP為(26.97±4.72)mmHg,非顱內高壓組為(16.03±2.34)mmHg,兩組差異有統計學意義(t=11.750,P=0.000)。顱內高壓組患者的ONSD為(5.55±0.42)mm非顱內高壓組為(4.87±0.35)mm,兩組差異有統計學意義(t=6.243,P=0.000)。
2.2 相關性分析 Pearson相關分析顯示,ICP與ONSD之間具有高度相關性(r=0.851,P=0.000)。ONSD的ROC曲線,AUC為0.881,根據約登指數,床旁超聲測量ONSD預測顱內壓的診斷閾值為5.25 mm,靈敏度為76.51%,特異度為88.52%。見圖1。

圖1 ONSD的ROC曲線
3 討論
顱腦損傷是常見急診疾病之一,病情變化快,具有致死率及致殘率高的特點。其中,顱內壓急性升高是其最顯著的危險因素,監測顱內壓的變化并采取積極預防措施是降低顱腦損傷病死率的關鍵措施。陳東輝等[2]研究發現持續有創ICP監測能改善中重度顱腦損傷的預后。但是,有創顱內壓監測需要手術放置壓力探頭,且容易出現感染、出血、導管阻塞等并發癥。ICP指顱腔內容物對顱腔壁產生的壓力,當顱內壓增高時,腦脊液聚集可導致視神經鞘增寬,故測量ONSD可反映顱內壓力的變化。本研究發現,顱高壓組患者的ONSD值明顯高于非顱內高壓組患者,并且ONSD與直接測量的ICP值之間具有相關性(r=0.851,P=0.000),表明通過床旁測量ONSD可反映顱腦損傷患者顱內壓的情況。
ONSD與ICP的相關性在國外已有部分報道,而國內研究較少。Soldatos等[3]對32例嚴重顱腦損傷的患者中ONSD與ICP的相關性進行研究,發現ONSD與ICP存在高度相關性(r=0.68),ONSD預測顱內高壓的閾值為5.7 mm。而Amini等[4]對50例患者進行ONSD與ICP相關性研究,發現兩者的相關系數為0.88,其ONSD閾值為5.5 mm,而敏感度和特異度高達100%。上述兩組實驗結果與本實驗基本均證實了ONSD預測顱內壓的臨床價值,但其閾值各不相同。這是因為不同種族及ICP監測方法限制了實驗結果在實際應用的廣泛性,種族是一個難以消除的混雜因素。Ballantyne 等[5]報道了英國67例成人患者的ONSD值為(2.2~4.7)mm,平均3.4 mm,與希臘的研究[6]報道相仿,但是Bauerle等[7]研究發現意大利健康人的ONSD為4.3~7.6 mm,平均5.4 mm,遠遠大于其他歐洲人種的ONSD(3.68 mm)[8]。而Chen等[9]在中國的健康人群中發現,ONSD范圍為4.7~5.4mm,平均5.1 mm。因此預測顱內高壓的ONSD因人種的不同亦有所不同,在不同人種中動態觀察患者ONSD的變化可能更具有臨床指導意義。本研究以測量的ICP值為顱內壓的標準創建ONSD診斷顱內高壓的ROC曲線,結果顯示ONSD為5.25 mm時是預測顱內高壓的截點,且具有較高的靈敏度(76.51%)和特異度(88.52%)。但必須承認的是,由于缺乏大樣本臨床數據,對于我國不同地區的人種ONSD值是否相同,需進一步研究。另外,目前以ONSD值預測顱內高壓的閾值尚無統一標準,故對研究結果有一定的影響。
總之,床旁超聲測量ONSD預測顱腦損傷患者的顱內壓具有較強的靈敏度和特異度,ONSD可間接反映顱內壓的變化,其操作簡單,對于那些無超聲經驗的急診或ICU醫師更容易學習,可床旁實施,具有快速、可重復、動態監測等優點,且臨床上可根據ONSD測量結果來動態調整治療方案,值得在臨床診療中進一步推廣應用。

