藥學干預模式對兒科門急診抗感染藥物合理應用影響分析
張慧
抗感染藥物在臨床上的不當使用極易導致細菌耐藥、二重感染及不良反應的發生。據報道,常見致病菌的耐藥率已高達30%以上[1]。兒科面對的是一個特殊的人群,由于兒童的神經系統及身體器官均未發育完善,若濫用抗感染藥物則對兒童的神經、肝腎、血液及消化系統等造成嚴重損害[2]。近年來,醫療機構多采用藥學干預模式來降低抗感染藥物的使用頻率,糾正其不合理使用方式,也收到了良好的效果。大量臨床研究表明,藥學干預模式可有效改善兒科門診抗感染藥物的不合理情況[3]。本研究通過采用藥學干預為臨床改善抗感染藥物的使用情況提供依據。現報道如下。
1 資料與方法
1.1 一般資料
選擇醫院2016年8月—2018年3月兒科門診急診抗感染藥物處方4 500張參與此次研究。2016年8月—2017年5月的處方為藥學干預前處方,共2 200張,2017年6月—2018年3月的處方為藥學干預后處方,共2 300張。
1.2 方法
1.2.1 成立藥學干預專家組及工作小組 由臨床醫學、醫療質量管理、臨床藥學等多學科專家組成抗感染藥物藥學干預專家組,為藥學干預工作提供專業技術支持。成立藥學干預工作小組,由2位副高以上藥師及臨床藥師專門負責具體抗感染藥物干預工作,針對處方出現的問題及時采取相應措施,促進抗感染藥物合理使用。
(1)處方調配前干預:使用靜配安全用藥智能輔助決策系統,動態監測重復用藥、用法用量不適宜及處方信息不完整等問題,若醫師錄入失誤,系統可依據藥物的常規用量提示醫師再次確認,提高審方正確率。
(2)處方調配干預:藥師調配處方時應對處方進行審核。由主管以上藥師對兒科門急診抗感染藥物處方合法性及用藥適宜性進行審核,發現問題及時聯系處方醫師,請其確認或重新開具處方。
(3)處方點評干預:依據《醫院處方點評管理規范》,每月對選定干預處方開展處方點評工作,對兒科門急診進行抗感染藥物使用情況分析,并及時通過OA系統進行通報。
1.2.2 重點培訓抗感染藥物相關知識 (1)組織醫師定期參加有關抗感染藥物合理應用的專業培訓與知識講座;(2)將常見病常用藥整理成藥品處方集,為醫師開具處方提供參考。
1.2.3 設立門急診用藥咨詢窗口 負責專門解答醫師和患者用藥過程中出現的問題,減少處方失誤率,提高患者干預依從性。
1.2.4 對處方進行分級管理 (1)將所有不推薦使用且超過說明書常用量3倍的抗菌藥物處方列為6級處方。6級處方在開方時用彈窗形式提醒醫生并獲得簽名確定后發送到統一審方界面,由專職審方藥師進行審核。審方藥師發現疑問時及時咨詢專家組意見,運用審方系統向醫生發送反饋信息,并及時與醫師進行用藥溝通,及時修改不合理用藥處方;(2)對說明書明確禁用及超極量超大劑量處方列為7級,系統直接攔截,無法生成處方。需醫生聯系審方藥師說明原因并記錄才可開具;(3)完善審方系統,根據專家指導意見及時更新審方系統定義,對超說明書用藥及時備案。
1.3 觀察指標
(1)以《抗感染藥物臨床應用指導原則》《抗菌藥物臨床應用管理辦法》《國家基本藥物指南》《藥理學》《小兒內科學》及藥品說明書等作為參考依據,對處方進行專項點評和用藥分析;(2)統計記錄不合理指標、不合理處方數,并計算處方不合格率。不合理指標主要包括:適應癥不適宜;遴選藥物不適宜;藥物劑型或給藥途徑不適宜;用法用量不適宜;聯合用藥不適宜。處方不合格率=不合理處方數/處方總數×100%;(3)統計藥學干預后處方中再犯與新增不合理指標。再犯率=干預后再犯不合理指標數量/干預前不合理指標數×100%;新增率=干預后新增不合理指標數量/干預前不合理指標數×100%。若再犯率、新增率≤10%,則說明藥學干預糾正成功。
1.4 統計學方法
本文數據采取統計學軟件SPSS 19.0進行分析,計數資料用(%)表示,并采用χ2檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 干預前后處方專項點評和用藥分析
處方的基本情況:男性2 200例,女性2 300例;患兒年齡<1歲800張,1~3歲1 300張,4~6歲1 400張,7~14歲1 000張;上呼吸道感染1 600張,下呼吸道感染900張,消化道感染1 500張,皮膚軟組織感染320張,泌尿道感染160張,其他感染20張。其中,處方干預前“適應癥不適宜”的處方量最多,“藥物劑型或給藥途徑不適宜”處方量最少。處方干預后發現“適應癥不適宜”的處方量大幅減少。“用法用量不適宜”處方最少,主要的問題是未按藥品說明書規定次數給藥。例如,注射用頭孢噻肟鈉、注射用美洛西林鈉舒巴坦鈉均為屬于時間依賴型的抗生素,藥物的血消除半衰期(t1/2β)分別為1 h和1.1 h,所以必須每天分數次給藥,至少應為2次,每日只用一次達不到治療效果,延誤疾病的治療,并且容易發生藥品不良反應(ADR)及耐藥。
2.2 干預前后處方不合格率比較
干預后抗感染藥物使用不合理指標數下降,處方不合格率低于干預前,差異有統計學意義(P<0.05)。見表1。
2.3 干預后處方中再犯與新增不合理指標對比
干預后門急診處方中再犯率≤10%,且新增率≤10%,經過藥學干預,兒科門急診醫師積極改正處方開具的錯誤,各項干預措施積極有效,不合理應用現象糾正成功。見表2。
3 討論
抗感染藥物的過量使用或使用不當均會給患者帶來嚴重危害,如抗菌藥物的毒性、不良反應、耐藥性及引起二重感染等[4-6]。隨著抗感染藥物的增多,其與藥物的相互作用也越來越復雜,改變臨床醫師多年的不合理用藥習慣是藥師需要長期堅持的任務[7]。藥學干預措施采取有針對性的協助醫師掌握抗感染藥物合理應用的專業知識,提醒醫師注意給藥途徑、用藥方法和劑量,鼓勵醫師充分利用合理用藥檢測系統(PASS)完善用藥方案,來減少藥物使用不當情況的發生。臨床上,常采用各項藥學干預措施來達到促進抗感染藥物合理使用的目的。
本研究結果表明,干預后兒科門急診抗感染藥物不合理使用現象減少,處方質量提高。提示藥學干預可促進抗感染藥物的合理使用。這與王曉平等[8]研究結果類似,藥學干預可降低抗感染藥物的使用率及使用強度。通過對醫師進行專項培訓,并結合常用藥處方集,可加深醫師對抗感染藥物合理使用的了解,為醫師開具正確處方提供良好依據。有研究表明,藥學干預可提高醫師對抗感染藥物的認識[9]。還可能通過加強與醫師及患者的及時溝通,及時發現處方中不合理用藥的情況,對用藥方案疏漏差錯的地方及時與醫師探討,從而減少處方不合理應用情況的發生。大量臨床實驗表明,藥師與醫師的有效溝通可降低處方不合格率[10]。此外,通過完善PASS電子審查功能,提醒醫師開具處方時出現的常識性失誤,提高處方的正確率。大量臨床研究表明,藥學干預是保障公眾用藥安全、有效、經濟的重要手段[11-12]。
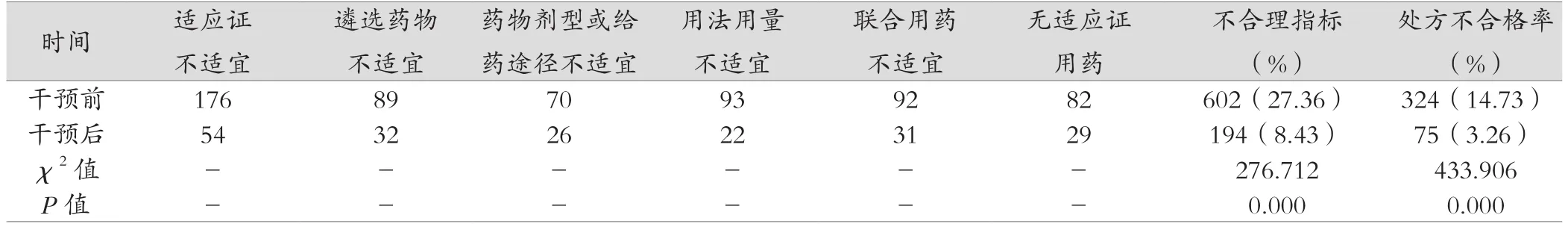
表1 干預前后處方不合格率比較

表2 干預后處方中再犯與新增不合理指標對比
綜上所述,藥學干預模式對兒科門診急診抗感染藥物合理應用具有積極的促進作用。

