Ⅰ期肺腺癌伴脈管癌栓相關因素分析
任帥,孫大強,朱建平,紀林林,李鑫,杜林
肺腺癌是非小細胞肺癌中最常見的一種病理類型。隨著低劑量CT等篩查方法的進步,越來越多肺癌患者早期即被發現。早期肺腺癌目前仍以手術治療為主,術后預后影響因素較多。伴脈管癌栓的非小細胞肺癌患者預后差[1]。美國國立綜合癌癥網絡(National Coprehensive Cancer Network,NCCN)指南已將其列為非小細胞肺癌術后需輔助治療的危險因素之一,因此研究脈管癌栓發生的影響因素對提高肺癌患者的預后有重要意義。既往研究表明,淋巴結轉移與脈管癌栓有關[2],但目前關于未發生淋巴結轉移的早期肺腺癌伴脈管癌栓發生的影響因素研究較少。本研究通過回顧性分析我院胸外科收治的Ⅰ期肺腺癌患者的臨床病理資料,探討早期肺腺癌發生脈管癌栓的相關因素。
1 對象與方法
1.1 研究對象 收集2016年1月—2018年5月于天津市胸科醫院胸外科因肺癌入院并行手術治療的患者的臨床資料。納入標準:(1)患者術前均行胸部CT、全身PET/CT或頭腹CT及骨掃描證實無遠處轉移。(2)行肺葉切除+系統淋巴結清掃術。(3)術后病理明確診斷為Ⅰ期肺腺癌。排除標準:(1)術前接受輔助性放化療。(2)臨床資料不全。共納入患者229例,其中男111例,女118例;年齡36~79歲,平均(62.3±7.9)歲。
1.2 方法 肺葉切除術均由本院副主任以上職稱醫師完成。所有組織標本經HE染色等處理后由病理科1名主任和1名主治以上職稱醫師共同診斷完成。患者腫瘤分期均采用國際肺癌學術協會(IASLC)2017版TNM分期標準。將患者是否伴有脈管癌栓分為脈管癌栓組和非脈管癌栓組,比較2組除脈管癌栓外其他臨床病理資料的差異,分析患者伴脈管癌栓的因素。
1.3 統計學方法 所有數據分析采用SPSS 19.0軟件分析,正態分布的計量資料采用均數±標準差(±s)表示,分類變量采用例(%)表示。連續變量以均數為截斷值轉化為二分類變量進行分析。單因素分析采用χ2檢驗,多因素分析采用二分類Logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 患者一般情況 229例患者中脈管癌栓陽性120例,陰性109例。82例年齡≥65歲,65例吸煙指數(吸煙指數=吸煙年數×每日吸煙支數)≥400,100例伴慢性病(高血壓77例、糖尿病28例、冠心病16例),98例有臟層胸膜侵犯,58例術前纖維蛋白原異常,82例術前D-二聚體異常,49例術前癌胚抗原(CEA)升高。92例患者腫瘤位于右肺上葉,15例右肺中葉,44例右肺下葉,45例左肺上葉,33例左肺下葉。腫瘤直徑≥2.2 cm者100例,腺癌附壁成分≥50.0%者113例,腺泡成分≥16.8%者109例,乳頭成分≥12.4%者93例,微乳頭成分≥12.8%者86例,實性成分≥6.6%者52例。106例患者體質量指數(BMI)≥24.6 kg/m2,86例患者術前中性粒細胞/淋巴細胞(neutrophil-lymphocyte ratio,NLR)≥3.0,94例術前血小板/淋巴細胞(platelet-lymphocytes ratio,PLR)≥155.3。
2.2 發生脈管癌栓的單因素分析 結果顯示,腫瘤直徑≥2.2 cm、附壁成分<50%、腺泡成分≥16.8%、乳頭成分≥12.4%、微乳頭成分≥12.8%、伴有臟層胸膜侵犯,NLR≥3.0、術前CEA升高與Ⅰ期肺腺癌脈管發生有關(P<0.05)。而2組間年齡、性別、吸煙指數、BMI、伴有高血壓或糖尿病、腫瘤位置、實性成分、術前PLR、術前纖維蛋白原、術前D-二聚體的差異無統計學意義,見表1。
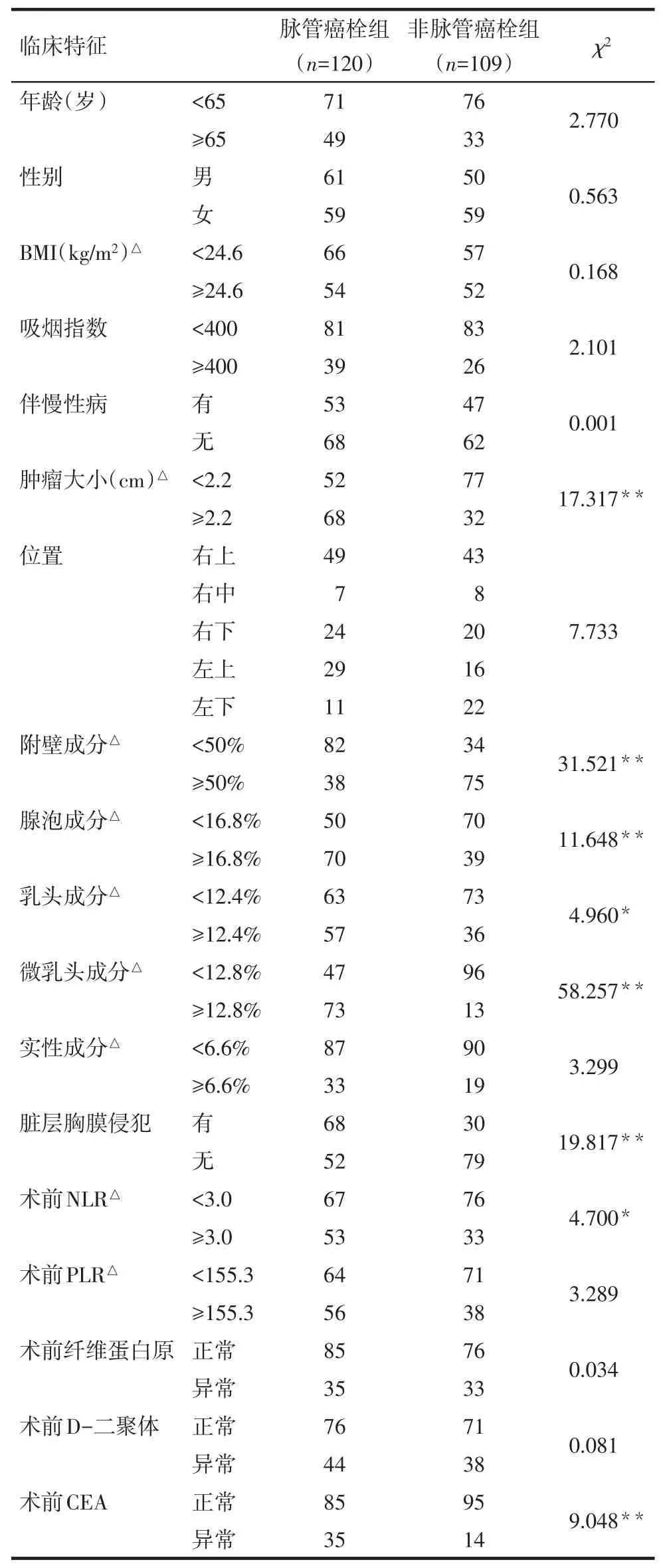
Tab.1 Single factor analysis of risk factors of lymphovascular invasion表1 單因素分析脈管管癌栓的影響因素 (例)
2.3 發生脈管癌栓的多因素分析 以Ⅰ期肺腺癌是否存在脈管癌栓為因變量(否=0,是=1),以腫瘤直徑大小(<2.2 cm=0,≥2.2 cm=1)、附壁成分(<50%=0,≥50%=1)、腺泡成分(<16.8%=0,≥16.8%=1)、乳頭成分(<12.4%=0,≥12.4%=1)、微乳頭成分(<12.8%=0,≥12.8%=1)、臟層胸膜侵犯(否=0,是=1)、NLR(<3.0=0,≥3.0=1)、CEA(正常=0,異常=1)進行多因素Logistic回歸分析。結果顯示,腫瘤直徑≥2.2 cm、微乳頭成分≥12.8%、伴有臟層胸膜侵犯為脈管癌栓形成的獨立危險因素,見表2。
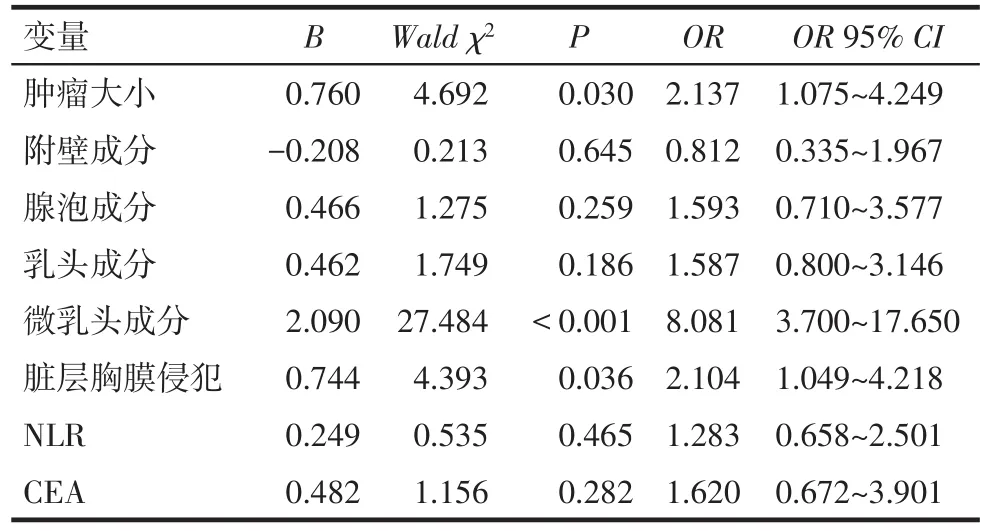
Tab.2 Multiple-factor Logistic analysis of lymphovascular invasion表2 多因素Logistic回歸分析脈管癌栓發生的影響因素
3 討論
Ⅰ期非小細胞肺癌術后仍有30%~40%的患者術后因復發或轉移而死亡[3],因此研究預后影響因素,從而提前針對性地處理對患者的預后非常重要。除TNM分期外,脈管癌栓也可影響肺癌患者的預后[1]。目前關于脈管癌栓影響惡性腫瘤預后的機制仍存在爭論,多數認為脈管癌栓是腫瘤細胞傳播的重要步驟之一:腫瘤細胞在形成和轉移的過程中,與纖維蛋白沉積物等相互聚集或自身相互聚集,形成癌栓,通過靜脈系統在全身循環,然后發生遠處轉移[4-5]。本研究為了從臨床角度解釋伴脈管癌栓患者預后不良的原因,對Ⅰ期肺腺癌患者伴脈管癌栓的相關因素進行了探討。
3.1 脈管癌栓與肺腺癌微乳頭成分 2011年,IASLC、美國胸外科醫師協會(ATS)和歐洲呼吸科協會(ERS)提出新的肺腺癌系統分型,包括附壁成分、腺泡成分、乳頭成分、微乳頭成分和實性成分[6]。只含有微乳頭成分的肺腺癌臨床少見,往往微乳頭成分與其他成分混合存在。研究證明,肺腺癌微乳頭成分與淋巴結轉移、腫瘤大小等均具有相關性,伴有微乳頭成分的早期肺腺癌預后較差[7-9]。微乳頭亞型由于其極向倒置的結構、E鈣黏蛋白(E-cadherin)異常表達等特點[8-10],其性質極不穩定,容易浸潤轉移,因此預后差。本研究發現微乳頭成分≥12.8%的Ⅰ期肺腺癌患者容易形成脈管癌栓,這與既往研究結果一致[11]。微乳頭成分越多表明癌細胞越容易脫落轉移,脫落的腫瘤細胞可與其他成分聚集而形成癌栓,進而隨脈管轉移。因此微乳頭成分越多,越容易形成脈管癌栓,預后就越差。
3.2 脈管癌栓與腫瘤大小、臟層胸膜侵犯 腫瘤直徑較大為Ⅰ期肺腺癌患者伴有脈管癌栓的獨立危險因素。腫瘤越大,所需供養血管越多,脫落的腫瘤細胞越容易浸入血管并進一步形成脈管癌栓,隨血管系統遠處轉移,進而影響患者的生存期。臟層胸膜也可影響肺癌患者的預后[12],其已納入TNM分期,伴臟層胸膜侵犯的T1期升級為T2期。雖然有證據表明脈管癌栓對早期肺癌預后影響比臟層胸膜侵犯更重要[13],遺憾的是脈管癌栓卻至今未納入TNM分期。關于臟層胸膜侵犯與脈管癌栓的關系,既往文獻鮮有報道。本研究發現臟層胸膜侵犯為Ⅰ期肺腺癌患者伴有脈管癌栓的獨立危險因素。臟層胸膜下往往有淋巴管網分布于肺組織表面[14],可能與脈管系統相交通,因此易于癌栓轉移,因此患者預后差。
3.3 本研究的局限性 脈管癌栓還可分為瘤內癌栓和瘤外癌栓[15]。本研究未能將兩者具體區分并分別進行分析;同時本研究由于隨訪時間較短,未能給出本中心的生存分析及預后影響因素,因此尚需大樣本、多中心及長期的隨訪結果來進一步證實。
綜上,腫瘤直徑≥2.2 cm、微乳頭成分≥12.8%、臟層胸膜侵犯是脈管癌栓發生的獨立危險因素,伴有脈管癌栓的Ⅰ期肺腺癌患者預后差可能與以上危險因素有關。因此,臨床中應重視脈管癌栓發生的危險因素,對伴脈管癌栓的患者盡早進行針對性的治療,使患者生存期延長。

