冠心病心肌梗死病人院前急救延遲時間的分布及影響因素
,,
冠心病屬于心血管疾病的一種,其病情兇險且病程較長,臨床發病率較高,如果沒有進行有效治療,則有可能導致重癥冠心病的產生,使病人的生命受到極大威脅。相關報道表明,梗死部位、面積、心絞痛的發生頻率和病人心功能狀態會影響冠心病病人預后。冠心病心肌梗死對人類的生命安全構成重大威脅,早期、快速、完全、持續建立梗死有關血管的血運重建決定了病人的生存率以及左室功能的恢復。目前對冠心病的主要治療手段是經皮冠狀動脈介入(PCI)治療,相比于靜脈溶栓有效性更高,具有實施簡便、創傷小等特點[1-3],在發病初期可以快速開通相關梗死動脈,使心肌的梗死面積大幅度減少,降低殘留狹窄率,保證心臟射血功能,阻止血管內的再閉塞。研究表明,如果心肌梗死發病的2 h內恢復血供,則缺血心肌的功能以及大量瀕臨死亡的心肌細胞能夠得到恢復,若6 h后才恢復血供,只能搶救少量的心外膜下心肌。可見,降低病人院前延遲和院內延遲對預后的影響十分關鍵。本研究以我院收治的300例冠心病心肌梗死病人為研究對象,通過查閱病歷資料以及問卷調查的形式收集病人的人口學信息、婚姻狀況、生活狀況、居住地區、合并疾病以及就診方式等情況,旨在探討冠心病心肌梗死病人院前急救延遲時間的影響因素。
1 資料與方法
1.1 一般資料 連續收集我院2015年9月—2016年10月行PCI治療的300例冠心病心肌梗死病人為研究對象。
1.2 入組標準 ①符合冠心病心肌梗死診斷標準;②發病至入院時間在12 h內或12~24 h仍有心肌缺血的體征與癥狀者;③依從性強,同意并積極配合調查研究者。
1.3 排除標準 ①拒絕調查問卷者;②嚴重精神類疾病病人;③語言表達功能發生障礙無法配合問卷調查者;④其他因素導致無法明確發病時間。
1.4 方法 病人入急診搶救室后,仔細記錄其病史,采集時間變量。采取查閱病歷資料以及問卷調查的形式收集病人的人口學信息(性別、年齡)、婚姻狀況(已婚、未婚、分居、離異、喪偶)、生活狀況(與配偶同居、與子女和配偶同居、與子女同居、居住在養老院/療養院、獨居)、居住地區(農村、鄉鎮、縣城、城郊、城區)、合并疾病(糖尿病、心房顫動)以及就診方式(門診、急診)等情況。為保證信息的可靠性,由統一培訓的調查員在病人入院7 d內進行問卷調查,且盡量由病人本人作答,當病人無法配合時,由家屬或知情人協助完成。將院前延遲時間分為5段:0~3 h、3~6 h、6~12 h,12~24 h和>24 h,建立多元Logistic回歸模型評價析冠心病心肌梗死病人院前急救延遲時間的影響因素。
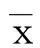
2 結 果
2.1 冠心病心肌梗死病人院前急救延遲時間的分布 分布時間主要集中在0~12 h。詳見表1。

表1 冠心病心肌梗死病人院前急救延遲時間的分布
2.2 不同性別、年齡、發病時間冠心病心肌梗死病人院前急救延遲時間比較 男性病人院前急救延遲時間明顯低于女性病人,差異有統計學意義(P<0.05);年齡<55歲的病人院前急救延遲時間明顯優于55~70歲以及>70歲的病人(P<0.05);白天發病病人院前急救延遲時間明顯低于夜間發病病人,差異有統計學意義(P<0.05)。詳見表2。
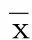
表2 不同性別、年齡、發病時間冠心病心肌梗死病人院前急救延遲時間比較(±s) min
2.3 糖尿病、心房顫動史冠心病心肌梗死病人院前急救延遲時間 合并糖尿病病人院前急救延遲時間明顯高于未合并糖尿病病人,差異有統計學意義(P<0.05);有心房顫動史病人院前急救延遲時間明顯低于無心房顫動史病人,差異有統計學意義(P<0.05)。詳見表3。
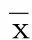
表3 糖尿病、心房顫動史冠心病心肌梗死病人院前急救延遲時間(±s) min
2.4 不同首診地點、居住地區冠心病心肌梗死病人院前急救延遲時間 首診地點為急診的病人院前急救延遲時間明顯低于首診地點為門診的病人,差異有統計學意義(P<0.05);居住地區在城區的病人院前急救延遲時間較居住地區在農村、鄉鎮、縣城、城郊病人明顯縮短,差異有統計學意義(P<0.05)。詳見表4。
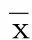
表4 不同首診地點、居住地區冠心病心肌梗死病人院前急救延遲時間(±s) min
2.5 不同婚姻狀況、生活狀況冠心病心肌梗死病人院前急救延遲時間 在婚病人院前急救延遲時間較未婚、分居、離異、喪偶病人明顯縮短,差異有統計學意義(P<0.05);與配偶同居、與子女和配偶同居、與子女同居以及居住在養老院/療養院的病人其院前急救延遲時間明顯優于獨居病人,差異有統計學意義(P<0.05)。詳見表5。
表5 不同婚姻狀況、生活狀況冠心病心肌梗死病人院前急救延遲時間(±s) min
2.6 多元Logistics回歸模型分析院前急救延遲時間的影響因素 通過多元 Logistic 回歸模型分析院前急救延遲時間的影響因素結果顯示,以不超過3 h作為參照,性別、年齡、發病時間、糖尿病、心房顫動史、首診地點、居住地點均與院前急救時間延長相關(P<0.05)。詳見表6。

表6 多元Logistics回歸模型分析院前急救延遲時間的影響因素
3 討 論
冠心病心肌梗死在心血管疾病中屬于極端危險的一種,經常會導致病人的死亡,且其發病率正不斷提升。若能夠更快地進行再灌注,則能夠搶救更多的缺血心肌,心臟不良事件的發生和死亡率大幅降低,對于病人的預后和今后的生活起到良好的作用。心肌梗死后2 h,特別是1 h內,是進行再灌注的最佳時間。冠心病心肌梗死再灌注延遲有院內延遲和院前延遲兩種,總延遲時間的75%屬于院前延遲,盡可能地降低院前延遲時間對冠心病心肌梗死病人搶救和治療十分關鍵。大量報道顯示,不同國家和地區因地理環境、醫療體系、經濟發達程度、人文因素的差異均能夠對院前延遲產生影響。
本研究通過多元 Logistic 回歸模型分析院前急救延遲時間的影響因素結果顯示,以不超過3 h作為參照,性別、年齡、發病時間、糖尿病、心房顫動史、首診地點、居住地點均與院前急救時間延長相關(P<0.05)。本研究結果顯示,男性病人院前急救延遲時間明顯低于女性病人[(366±29)min與(395±34)min],女性本身對癥狀描述的差異性導致主治醫生診斷時間增加[4-5]。由于同男性相比,女性急性心肌梗死所表現初期癥狀更不明顯[6],女性很難在主訴中表達其感知到的身體癥狀[7-8]。女性病人經常將身體癥狀理解為日常生活中的普通反應,但是該類反應通常對于疾病正確診療起到十分關鍵的作用[9-10]。由于大量女性病人因一些慢性病或并發疾病包括高血壓及糖尿病等,使對疼痛的敏感性下降,且行動障礙,缺乏對醫學認識的了解,因此如何正確地診斷出現可疑的癥狀十分困難[11-13]。
本研究中,年齡<55歲的病人院前急救延遲時間明顯優于55~70歲以及>70歲的病人(P<0.05)。一項包含1 429例ST段抬高型心肌梗(STEMI)病人的回訪調查結果顯示,150 min為總的院前急救延遲時間中位數,年齡在55~64歲以及75歲的病人與年齡小于54歲的病人相比,院前急救延遲時間會顯著增高,可見老年病人的院前延遲時間大幅增加[14]。伍馬特心臟病研究收錄1986年—2005年期間大約4 000例急性心肌梗死(AMI)病人,觀察到年齡小于55歲的病人院前急救延遲時間顯著少于年齡高于74歲的病人。匯總研究結果顯示,AMI病人的年齡高于64歲,發病到急救室的時間在1.4~2.5 h,但年輕病人所需時間普遍在1.1~2.0 h。不過,在某些報道中指出院前轉運延誤時間(PDT)并不受年齡的過多影響,甚至有年輕病人院前急救延遲時間更長的報道,因此結論尚不明確。不過大部分研究認為,老年病人院前急救延遲時間同年輕病人相比更高,其原因通常為老年病人AMI癥狀不明顯,且會伴隨其他疾病,從而使其治療愿望不高[14-15]。
本研究對院前急救延遲時間比較結果顯示,白天發病的病人優于夜間發病病人,未合并糖尿病病人優于合并糖尿病病人,有心房顫動史的病人優于無心房顫動史病人。若病人在白天發病,產生特殊的臨床表現通常會引起病人及家屬的警覺,所以病人更容易接受及時治療,相反,若病人于夜晚發病,則不容易觀察到,院前延遲會顯著增加,使病人不能及時獲得診療。靜息狀態更易發生卒中,特別在節假日或夜間,病人因不易送院而延遲治療。英國的一些研究表明,夜間發病的病人院前延遲時間明顯高于白天。研究證實,有心房顫動史的病人更易于3 h內入院,或許因心房顫動病人的梗死多數為栓塞性、梗死體積大,因此存在發病快、癥狀危險,會被病人和家屬更容易觀察到且引起重視。合并糖尿病能夠引起病人的末梢神經病變,從而導致病人的疼痛敏感性更低,使病人臨床表現不明顯,乃至無法發現癥狀,進一步增加病人的院前延遲時間。
病人院前延遲的高危因素之一為對門診就診的選擇。現如今,急性缺血性腦卒中治療系統在我國多數三級甲等醫院已經較為完善,不過對于急性缺血性腦卒中的就診過程還沒有普及,科室間的銜接不良。對比于急診科門診就診病人更容易產生就診延遲,因選擇門診就診的病人,通常并不了解卒中溶栓時間的關鍵性。并且,門診就診病人要進行排隊掛號、候診、完善檢查、等待檢查結果、辦理住院手續等流程;且門診有較高的病源量,地點分散,所有流程需要很長的時間,從而使治療被延誤,所以大量病人即使在3 h內到達醫院,但進行治療時已經超過6 h,喪失了溶栓治療的時機。若病人能及時于急診科就診且接受急救服務,所有過程均能夠進行緊急處置,減少就診和進行治療之間的過程和時間,能夠使病人的治療更加及時[16]。發病時沒人幫助或受周圍人影響等發病環境因素是延遲入院的另一個重要原因。本研究中,已婚病人優于未婚、分居、離異、喪偶病人,與配偶同居、與子女和配偶同居、與子女同居以及居住在養老院/療養院的病人優于獨居病人。研究證實,他人的建議或幫助能夠影響病人就診時間,尤其是高齡病人由于行動不便更加需要他人陪同就診[17-19]。
綜上所述,應加強冠心病心肌梗死相關知識的宣傳力度,讓病人了解冠心病心肌梗死的臨床特征以及盡早診治的重要性,特別是高齡、獨居、合并糖尿病的病人。

