全視網膜光凝對糖尿病視網膜病變玻璃體切除術并發癥影響分析
段惠義 沙艷會
102200北京市昌平區醫院眼科
糖尿病視網膜病變是糖尿病患者的主要并發癥,也是患者致盲的主要原因[1]。光凝可盡快穩定病情,但臨床發現,部分患者在行光凝治療后,仍會出現玻璃體積血、牽拉性視網膜脫離等,需行玻璃體手術切除治療。本組試驗選取30例糖尿病視網膜病變患者進行分析,現具體報告如下。
資料與方法
2016年2月-2018年6月收治糖尿病視網膜病變患者30例,將其按照是否進行全視網膜光凝分組,其中光凝組16例,女7例,男9例;年齡34~71歲,平均(48.21±0.36)歲。未光凝組14例,女6例,男8例;年齡32~70歲,平均(48.16±0.41)歲。光凝組和未光凝組的基本資料具有可比性,差異無統計學意義(P>0.05)。
方法:所有患者中,如果存在晶狀體混濁,術中行白內障超聲乳化摘除及人工晶狀體植入術治療后,行玻璃體切除術治療。徹底將玻璃體及積血切除,注意做好止血處理,及時用液體交換或電凝止血[2]。術中進行全視網膜光凝,采用激光機型號:Novus Spectra 532激光,光凝范圍是自視盤上、下到鼻側外1PD,再到赤道部,激光參數:光斑大小 200~500 μm,激光能量 280~320 mW,光斑距離約1個光斑直徑。未光凝組術中一次性完成全視網膜光凝;光凝組適當補充激光。此外,術中行硅油填充的患者,需在術后3個月左右依情況將硅油取出。
觀察指標:對兩組術中出血、手術時間、并發癥發生率進行觀察,其中并發癥包括視神經萎縮、血管閉塞、出血。詳細統計相關數據并對比。
統計學分析:應用SPSS 20.0軟件處理試驗數據信息,計量資料描述過程中用()表示,計數資料描述過程中用百分比(%)表示,組間差異分別用t檢驗和χ2檢驗,P<0.05為差異有統計學意義。
結 果
對比兩組術中出血量和手術時間:與未光凝組相比,光凝組術中出血量和手術時間均比較少(P<0.05)。見表1。
對比兩組術后并發癥發生率:光凝組的術后并發癥發生率6.25%,未光凝組的術后并發癥發生率21.42%(P<0.05)。見表2。
討 論
糖尿病視網膜病變是一種具有特異性改變的眼底病變,也是糖尿病的最嚴重并發癥。現代醫學研究認為:糖尿病患者的微血管病變主要發生在腎臟及視網膜,隨著病情的不斷發展,尤其是進入到增殖期,視網膜的出血進入玻璃體腔,嚴重降低視力[3]。此外,還會引起黃斑水腫,導致中心視力下降和視物變形[4]。病理改變:毛細血管自動調節功能失代償,逐漸損害內皮屏障功能,進而導致毛細血管閉塞,引起視網膜水腫或新生血管形成。光凝治療的原理是有效破壞一部分高耗氧的光感受器-色素上皮復合體,降低視網膜的外屏障功能,改善供氧狀態,盡量減少新生血管生長因子的產生,同時加快新生血管的消退[5]。
術前光凝能夠明顯提高玻璃體手術的療效,減少術中出血量,降低術后并發癥發生率[6]。此外,對提高患者視力水平也有積極的影響。研究結果顯示:光凝組的術中出血量和手術時間均少于未光凝組,光凝組的并發癥發生率6.25%,較未光凝組的21.42%低,數據差異有統計學意義,該結果與劉新等文獻研究結果基本相似[7]。可見,對糖尿病視網膜病變患者行玻璃體手術治療前,先行全視網膜光凝治療,可有效提升手術總體療效,降低并發癥的發生率。
表1 兩組術中出血量和手術時間對比()
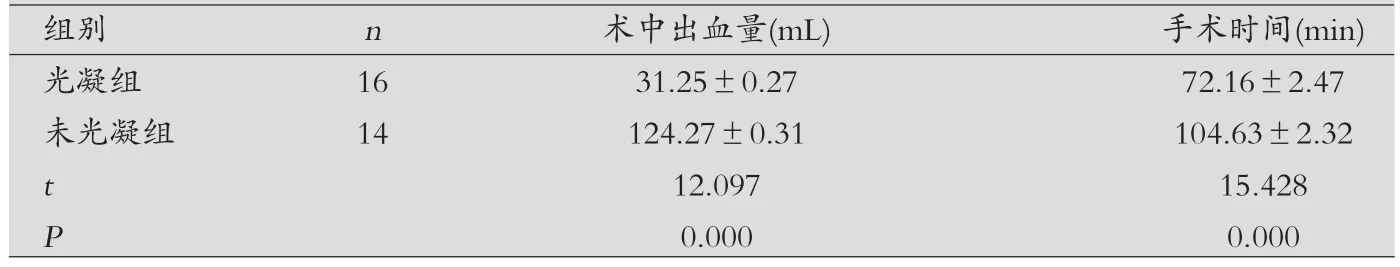
表1 兩組術中出血量和手術時間對比()
組別 n 術中出血量(mL) 手術時間(min)光凝組 16 31.25±0.27 72.16±2.47未光凝組 14 124.27±0.31 104.63±2.32 t 12.097 15.428 P 0.000 0.000

表2 兩組術后并發癥發生率對比[n(%)]
綜上,對糖尿病視網膜病變患者行玻璃體切除術前行全視網膜光凝治療,可減少術中出血量,降低術后并發癥發生率,故方案推廣意義大。

