社區醫院應用骨化三醇聯合氯沙坦治療糖尿病腎病的療效研究
烏日娜,王蔚,王小冬,陳華,鄭春玉,肖峰,徐仲卿
(1.上海市長寧區周家橋街道社區衛生服務中心,200051;2.上海市同仁醫院全科醫學科)
糖尿病腎病是糖尿病常見的并發癥,也是慢性腎臟疾病(CKD)的主要病因之一。在發達國家,糖尿病腎病已成為終末期腎病的首要病因,據統計患病率高達44.5%,在我國約占15%[1]。盡管目前許多臨床干預,如嚴格控制血糖、血壓,應用血管緊張素轉化酶抑制劑(ACEI)、血管緊張素Ⅱ受體拮抗劑(ARB)等在延緩腎功能進展方面起到一定的效果,但大部分患者的腎功能仍在以一定的速度不斷丟失。研究發現維生素D缺乏是糖尿病腎病的獨立危險因素[2],維生素D可能通過影響胰島β細胞功能、胰島素抵抗、免疫系統、RAS系統等,而與糖尿病、糖尿病腎病的發生發展密切相關[3-4]。骨化三醇是體內維生素D的最重要代謝活性產物之一。本實驗旨在比較分析骨化三醇聯合氯沙坦能否有效治療糖尿病腎病。
1 對象與方法
1.1 研究對象 選取2015年12月至2016年12月期間上海市長寧區周家橋社區2型糖尿病、Ⅲ-Ⅳ期糖尿病腎病(CKD 1-3期)[尿微量清蛋白/尿肌酐(ACR)≥30 mg/g,腎小球濾過率(GFR)≥30 mL/min]患者84例。排除符合以下任意一項者:其他繼發性腎臟疾病;嚴重的心、肺、肝、腦部疾病及腫瘤者;骨質疏松患者;低血壓者[血壓(BP)<90/60 mm Hg);高鈣、高磷血癥者;對干預用藥過敏者。應用隨機數字表將患者隨機分為觀察組、對照組,每組42例。觀察組男女各21例,年齡范圍54~85歲,年齡(72.86±8.06)歲;對照組男性17例,女性25例,年齡范圍53~88歲,年齡(70.79±8.66)歲。兩組年齡、性別差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準,患者同意并簽署知情同意書。
1.2 治療方法 所有患者降糖方案不變,血漿糖化血紅蛋白控制在6%~9%,隨訪過程中血壓控制在130/80 mm Hg以下,血壓控制欠佳者可單獨加用氨氯地平片或聯合β受體阻滯劑降壓。對照組口服氯沙坦鉀片(默沙東公司生產)100 mg/d,觀察組口服骨化三醇(正大海爾制藥有限公司生產)0.25 μg/d+氯沙坦鉀片(默沙東公司生產)100 mg/d,干預12個月,期間定期進行指標監測、隨訪、健康教育、宣教資料發放。
1.3 觀測項目與方法 (1)臨床基本資料:記錄所有受試者臨床基本信息,包括:性別、年齡、身高、體質量、收縮壓、舒張壓,計算體質指數(BMI)。(2)生化指標:于治療前及治療6個月、12個月分別于清晨空腹(禁食8~10 h以上)采取外周靜脈血送上海蘭衛醫學檢驗所股份有限公司提供各項生化指標檢測,包括:空腹血糖(FPG)、糖化血紅蛋白(HbA1c)、血清空腹胰島素(FIns)、血紅蛋白(Hb)、膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、肌酐(Scr)、尿素(BUN)、尿酸、天門冬氨酸轉移酶(AST)、谷丙氨酸轉移酶(ALT)、堿性磷酸酶(AKP)、血鈣(Ca)、血磷(P)、血清胱抑素C、血清25-羥維生素D[25-(OH)D]、尿微量清蛋白/尿肌酐(ACR)。(3)胰島素抵抗指數(HOMA-IR)計算公式:FPG(mmol/L)×FIns(μu/mL)/22.5。腎小球濾過率采用2006年我國表皮生長因子受體(eGFR)協作組發表的適合我國人群的GFR估測公式:eGFR[mL·(min·1.73m-2)]=175×Scr (mg/dL)-1.234×(年齡)-0.179×(0.79女性)。(4)記錄不良反應。
1.4 統計學處理 采用SPSS 17.0軟件進行統計學分析。正態分布的計量資料以±S表示,組內治療前后及組間比較采用配對t檢驗,P<0.05為差異有統計學意義。部分占整體的比例,以百分數表示。相關性分析使用Pearson分析,r絕對值>0.2,表示兩者具有相關性。主體間效應的檢驗使用方差分析法。
2 結果
2.1 入組時患者的血清25-(OH)D水平 入組的所有糖尿病腎病患者多數存在維生素D不足(占總人數的88.10%),其中維生素D嚴重缺乏30.95%,維生素D缺乏41.67%,維生素D不足15.48%,維生素D充足者僅為11.9%。所有入組的糖尿病腎病患者在未進行維生素D藥物干預之前的血清25-(OH)D為(16.414±10.376)μg/L。見表1。

表1 84例患者的血清25-(OH)D水平
注:25-(OH)D為25-羥維生素D,下表同
2.2 兩組治療6個月前后各項指標 治療6個月后,與對照組相比,觀察組血鈣(Ca)升高(P=0.039)、血磷(P)下降(P=0.038);與入組時比較,觀察組FIns和HOMA-IR顯著升高(P<0.001,P=0.007)、舒張壓和血清胱抑素C顯著下降(P=0.004,P<0.001)]、Scr升高(P=0.045)、ACR下降(P=0.044);與入組時比較,對照組血清胱抑素C顯著下降(P<0.001)、血清25(OH)D和血Ca顯著升高(P=0.006,0.005)。見表2。
2.3 兩組治療12個月前后各項指標 治療12個月后,與對照組相比,觀察組Hb和血P下降(P=0.02,0.019);與入組時比較,觀察組FPG和血清25-(OH)D升高(P=0.03,0.037),舒張壓下降(P=0.041),血清胱抑素C、血P和ACR顯著下降(P<0.001,P=0.007,P=0.008);與入組時比較,對照組血清25-(OH)D顯著升高(P<0.001),血清胱抑素C顯著下降(P<0.001)。見表3。
2.4 血清25(OH)D與各變量的Pearson相關性分析 血清25(OH)D與FIns呈正相關,與FPG、HbA1c、TG、LDL-C、P呈負相關,與血清胱抑素C無明顯相關性(見表4)。治療組血清25(OH)D的升高、血清胱抑素C的下降、ACR的下降,與口服骨化三醇無關。
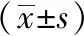
表2 兩組治療6個月前后各項指標比較
注:FPG為空腹血糖;HbA1c為糖化血紅蛋白;FIns空腹胰島素;HOMA-IR為胰島素抵抗指數;BMI為體質指數;Hb為血紅蛋白;TC為膽固醇;TG為三酰甘油;HDL-C為高密度脂蛋白膽固醇;LDL-C為低密度脂蛋白膽固醇;Scr為肌酐;BUN為尿素;25-(OH)D為25-羥維生素D ;Ca為鈣;P為磷; eGFR為表皮生長因子受體;ACR為尿微量白蛋白/尿肌酐;下表同
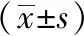
表3 兩組治療12個月前后各項指標比較

表4 血清25(OH)D與相關指標的Pearson相關性分析
2.5 不良反應 兩組患者均未出現嚴重不良反應。
3 討論
維生素D缺乏已經成為全球性的健康問題。Lu等[5]在中國上海地區調查結果顯示,冬季有84%的男性和89%的女性存在維生素D缺乏。國外大樣本臨床研究表明,糖尿病患者維生素D水平明顯低于非糖尿病患者,老年2型糖尿病患者維生素D缺乏更加嚴重[6]。缺乏維生素D是CKD的重要特征,Diaz等[7]隨訪了1216例糖尿病患者6年,其中30.7%有糖尿病腎病,48.9%患者維生素D缺乏,36.6%患者維生素D不足。研究表明糖尿病患者腎臟內腎素、血管緊張素水平較高[8]。1,25二羥基維生素 D3是RAS系統的負性調節劑,可以抑制腎素的生物合成。維生素D則可以通過激活維生素D受體介導的核因子κB(NF-κB)途徑,從而抑制高糖誘導的血管緊張素的表達。高糖促進與血管緊張素基因啟動子上-1734位點的NF-κB結合的p65/p50表達增加,而維生素D通過穩定IκBα蛋白而抑制這種結合,從而抑制血管緊張素的表達[9]。因此,認為維生素D及類似物可以通過抑制RAS而阻止糖尿病腎病腎臟損害。維生素D還可以抑制轉化生長因子β(TGF-β)、單核細胞趨化蛋白1(MCP-1)的產生,從而減少腎小球硬化的發生[10]。另外,維生素D還有抗炎作用,包括促進前列腺素的合成、抑制內源性免疫系統等。維生素D缺乏可引起C反應蛋白升高,VITAL研究顯示經帕立骨化醇治療后系統炎性指標,包括CRP和TNF-α均下降[11]。既往研究提示在3-4期CKD伴有2型糖尿病的患者中血清25羥維生素D濃度每下降10 nmol/L就會伴隨0.2%的糖化血紅蛋白值的升高[12],而骨化三醇輔助治療老年2型糖尿病可發揮調節血糖、血脂、血壓、降低C反應蛋白[13]。
本研究再次證明糖尿病腎病患者多數存在維生素D不足(占觀察總人數的88.10%)。小劑量維生素D補充并沒有使觀察組血清25(OH)D濃度與對照組相比差異有統計學意義(P均>0.05);而對照組雖未進行口服維生素D補充,僅通過定期實驗室指標監測、隨訪、健康教育講座、宣教資料發放,其血清25(OH)D濃度與治療前相比卻發生顯著性升高(6個月時P=0.006,12個月時P<0.001)。分析其原因:人體內的25(OH)D水平,很大程度與日光照射、戶外活動、合理膳食等因素相關,通過定期監測、隨訪和健康教育,入組人群均關注了糖尿病腎病與維生素D的相關性,采用了更加健康的生活方式(增加日光照射時間、合理膳食),因此所有入組患者的血清25(OH)D水平在12個月后與各自入組時相比均有顯著升高(觀察組P=0.037,對照組P<0.001),且兩組的血清胱抑素C與各自入組時相比均有顯著下降(兩組P均<0.001,而兩組間差異無統計學意義。觀察組ACR治療6個月、12個月時與治療前相比均有下降(P=0.044,0.008),證實補充維生素D可明顯減少尿蛋白的排泄,但與對照組差異無統計學意義(P>0.05)。
本研究僅選取本社區小樣本進行觀察,觀察時間相對較短,補充活性維生素D能夠減少糖尿病腎病患者的尿微量清蛋白,但對eGFR的影響可能因樣本數較少,或影響因素過多,沒有發現明顯差異,國內外有關維生素D對糖尿病腎病治療尚無統一結論,有待進一步大樣本量、長期的臨床研究證實。

