電凝止血與鏡下縫合止血在腹腔鏡下卵巢囊腫剝除術(shù)患者中的效果比較
曾 維, 鮑利軍
(1. 陜西省漢中市西鄉(xiāng)縣人民醫(yī)院 婦科, 陜西 西鄉(xiāng), 723500; 2. 西安交通大學第一附屬醫(yī)院 婦產(chǎn)科, 陜西 西安, 710061)
卵巢腫瘤是婦科常見病,多發(fā)于20~45歲女性人群。腹腔鏡手術(shù)具有創(chuàng)傷小、術(shù)后并發(fā)癥少、恢復(fù)快等優(yōu)點,已成為卵巢腫瘤的有效治療方式之一[1]。不同的止血方式對患者卵巢功能等存在較大的影響,本研究比較電凝止血與鏡下縫合止血對患者的影響,現(xiàn)報告如下。
1 資料與方法
1.1 一般資料
選取2016年5月—2018年5月本院婦科接受腹腔鏡下卵巢囊腫剝除術(shù)治療患者188例作為研究對象,均符合卵巢囊腫診斷標準[2]。納入標準: 術(shù)后經(jīng)病理組織學確診為卵巢囊腫者; 術(shù)前近6個月未接受過任何激素藥物治療; 術(shù)前月經(jīng)周期、性激素水平正常者; 無其他內(nèi)分泌疾病。排除標準: 性激素異常者; 子宮畸形者; 惡性腫瘤者; 有全子宮切除術(shù)史者; 術(shù)后開展激素治療者。按照隨機數(shù)字表法分為對照組與觀察組,每組94例。對照組行鏡下縫合止血,觀察組行電凝止血法。對照組年齡22~42歲,平均(36.23±1.27)歲; 囊腫直徑3.0~7.0 cm, 平均(5.32±0.85) cm; 月經(jīng)周期23~35 d, 平均(21.43±1.43) d。觀察組年齡23~43歲,平均(36.71±1.30)歲; 囊腫直徑3.0~7.3 cm, 平均(5.19±0.22) cm; 月經(jīng)周期23~34 d,平均(21.10±1.21) d。2組年齡、囊腫直徑及月經(jīng)周期比較無顯著差異(P>0.05)。
1.2 方法
2組患者均接受腹腔鏡下卵巢囊腫剝除術(shù)治療,予以氣管插管全麻,維持臀高頭低體位,在患者臍部上緣做10 mm切口,建立氣腹,使用腹腔鏡探查患者腹腔、盆腔以及卵巢狀況; 選擇卵巢皮質(zhì)較厚或血管較少位置,使用分離鉗將皮質(zhì)提起,仔細分辨卵巢正常和囊腫組織的界限,將正常組織與囊腫間隙剪開,將囊腫完整剝除。對照組行腹腔鏡下電凝止血法,將囊腫剝除后使用雙極電凝止血,直至止血成功。觀察組對卵巢創(chuàng)面使用0/2微喬線縫合止血,使卵巢外觀成型。2組患者術(shù)后均接受抗生素治療以預(yù)防感染。
1.3 觀察指標
① 比較2組手術(shù)恢復(fù)指標,包括手術(shù)時間、術(shù)中出血量以及術(shù)后下床時間。② 比較2組性激素水平變化,采集患者術(shù)前、術(shù)后3個月的月經(jīng)周第2~4天靜脈血,分別測定雌二醇(E2)、卵泡刺激素(FSH)、促黃體生成激素(LH)水平。③ 比較2組患者卵巢功能恢復(fù)情況,術(shù)后12周隨訪比較2組排卵情況、月經(jīng)量、卵巢功能衰竭等情況。
1.4 統(tǒng)計學方法
采用SPSS 22.0軟件進行數(shù)據(jù)分析,計量資料采用均值±標準差表示,行t檢驗; 計數(shù)資料以百分比(%)表示,行χ2檢驗,以P<0.05為差異有統(tǒng)計學意義。
2 結(jié) 果
2.1 2組手術(shù)相關(guān)指標比較
2組手術(shù)時間、術(shù)后下床時間比較無顯著差異(P>0.05); 觀察組術(shù)中失血量顯著高于對照組(P<0.05)。見表1。
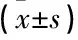
表1 2組患者手術(shù)相關(guān)指標比較
與對照組比較, *P<0.05。
2.2 2組性激素水平變化比較
2組術(shù)前性激素指標E2、FSH及LH水平比較無顯著差異(P>0.05); 2組術(shù)后FSH及LH水平均顯著高于術(shù)前,且觀察組顯著低于對照組(P<0.05); 觀察組E2水平顯著高于對照組(P<0.05)。見表2。
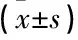
表2 2組患者性激素水平變化分析表
E2: 雌二醇; FSH: 卵泡刺激素; LH: 促黃體生成激素。與術(shù)前比較, *P<0.05; 與對照組比較, #P<0.05。
2.3 2組卵巢功能相關(guān)指標比較
2組術(shù)后排卵異常、卵巢早衰比例無顯著差異(P>0.05); 觀察組經(jīng)量過少及經(jīng)期延長比例顯著低于對照組(P<0.05)。見表3。

表3 2組患者卵巢功能恢復(fù)情況比較[n(%)]
與對照組比較, *P<0.05。
3 討 論
卵巢囊腫是卵巢良性腫瘤,生育期婦女是該疾病的高發(fā)人群。開腹手術(shù)是傳統(tǒng)的治療方法,但會對卵巢功能造成較大的影響,嚴重損害患者的身心健康[3]。隨著現(xiàn)代腹腔鏡技術(shù)的發(fā)展,腹腔鏡下卵巢囊腫剝離手術(shù)已成為治療該疾病的有效方式,其具有視野清晰、操作精細化等優(yōu)勢,同時腹腔鏡下手術(shù)傷口小,更有利于患者術(shù)后康復(fù)。現(xiàn)階段,腹腔鏡下卵巢囊腫剝離手術(shù)可采取多種止血方法,不同的止血方法對患者預(yù)后也有不同的影響,如電凝止血、鏡下縫合止血或超聲刀電凝等,但現(xiàn)階段不同的止血法對卵巢功能的損傷尚無統(tǒng)一標準[4]。
卵巢囊腫剝除手術(shù)中發(fā)生出血時,一般采取電灼或者縫合止血便可促使卵巢成形,但術(shù)后卵巢功能可能會受到較大的影響[5]。雙極電凝能量輸出恒定不變,在開展電凝過程中極容易導(dǎo)致電極周邊組織的壞死,雙極電凝熱損傷也可能會導(dǎo)致基卵泡、顆粒細胞發(fā)生損壞,影響內(nèi)分泌。現(xiàn)階段,腹腔鏡下縫合技術(shù)發(fā)展較為純熟,采取可吸收線將卵巢內(nèi)翻縫合,可有效幫助患者止血,促使卵巢成形,在卵巢恢復(fù)成形的過程中,最大限度地減少對卵巢組織的損傷,減少卵泡的丟失[6]。本研究結(jié)果顯示, 2組手術(shù)時間、術(shù)后下床時間比較無顯著差異(P>0.05), 但觀察組術(shù)中失血量顯著多于對照組(P<0.05), 主要是由于腹腔鏡下縫合止血技術(shù)難度較高,需固定卵巢,然后從底部縫合卵巢組織,有效止血,這就無形中延長了手術(shù)操作時間,增加術(shù)中出血量。但經(jīng)過醫(yī)生的不斷練習,或可減少操作用時,減少患者術(shù)中出血量[7-8]。
電凝止血可起到快速止血的效果,利用其高頻電流熱效應(yīng)的原理,使得組織細胞變性或壞死,達到良好的止血效果,但在操作過程中盲目使用電凝會對殘留卵巢組織結(jié)構(gòu)造成不可逆的損傷,破壞皮質(zhì)血供,降低患者術(shù)后卵巢功能[9]。本研究結(jié)果顯示,2組術(shù)前性激素指標E2、FSH及LH水平比較無顯著差異(P>0.05)。術(shù)后3個月,對照組E2水平明顯降低,且低于觀察組,而FSH及LH水平升高,且高于觀察組。究其原因為電凝止血容易造成卵巢皮質(zhì)損傷,而縫合止血也可能因為縫合過密而造成卵巢血管受損,影響卵巢血液循環(huán),進而影響患者術(shù)后性激素水平。但從遠期效果看,縫合止血法對性激素指標影響較小[10]。可見兩種止血方式都有可能造成性激素水平變化,這可能與腹腔鏡手術(shù)相關(guān),因為手術(shù)本身對機體會造成一定的影響,如手術(shù)囊腫切除過程中無意地將部分卵巢正常組織切除; 或者是剝除過程中撕拉程度控制不佳而造成血管損傷,擴大卵巢損傷范圍,導(dǎo)致卵巢功能恢復(fù)緩慢,降低卵巢功能[11]。鏡下縫合止血要求操作者要熟練腹腔鏡操作技術(shù),確保術(shù)中正確解剖分離囊壁和正常組織間的界限,嚴格把握剝除范圍,力求做好止血的同時減少對卵巢功能的損傷程度; 縫合不宜過深、過密,增加卵巢血供異常或卵泡丟失的風險,不利于患者后期康復(fù)[12]。

