單球囊對足月妊娠初產婦促宮頸成熟及引產效果 ??
馬玉平 黃秀敏

【摘要】 目的:觀察單球囊對足月妊娠初產婦促宮頸成熟及引產效果。方法:選取筆者所在醫院2017年1月-2018年12月足月妊娠引產的初產婦160例,按照引產方法分為單球囊組和縮宮素組,單球囊組采取單球囊促宮頸成熟,若無臨產可再予人工破膜加縮宮素引產。縮宮素組予縮宮素靜滴,必要時聯合人工破膜。比較兩組臨床療效、產后失血量、總產程時間、治療前后宮頸Bishop評分、剖宮產率及胎兒窘迫發生率。結果:單球囊組療效、產后失血量、總產程時間、宮頸Bishop評分均優于縮宮素組(P<0.05)。單球囊組剖宮產率及胎兒窘迫發生率均低于縮宮素組(P<0.05)。結論:單球囊對于足月妊娠初產婦促宮頸成熟及引產的效果確切,可有效縮短產程時間,減少產后失血,降低剖宮產率及胎兒窘迫發生率。
【關鍵詞】 單球囊 足月妊娠 促宮頸成熟 引產效果
[Abstract] Objective: To observe the effects of single balloon on promoting cervical ripening and induced labor in primiparas with full-term pregnancy. Method: A total of 160 primiparas with full-term pregnancy who were induced labor from January 2017 to December 2018 in our hospital were enrolled. Primiparas were divided into the single balloon group and the Oxytocin group according to the induced labor method. The single balloon group used a single balloon to promote cervical ripening. If there is no labor, induced labor of artificial rupture of membrane and Oxytocin can be given. The Oxytocin group was given intravenous Oxytocin, and if necessary, combined with artificial rupture of membrane. The clinical efficacy, postpartum blood loss, total labor time, cervical Bishop score before and after treatment, rate of cesarean section and incidence of fetal distress were compared between the two groups. Result: The efficacy, postpartum blood loss, total labor time and cervical Bishop score in the single balloon group were better than those of the Oxytocin group (P<0.05). The rate of cesarean section and incidence of fetal distress in the single balloon group were lower than those of the Oxytocin group (P<0.05). Conclusion: Single balloon has a definite effect of promoting cervical ripening and induced labor in primiparas with full-term pregnancy, which can effectively shorten the time of labor, reduce postpartum blood loss, reduce the rate of cesarean section and the incidence of fetal distress.
對于足月妊娠且有合并癥或并發癥的孕婦,及時引產是必然選擇。目前,妊娠晚期的引產率逐年增加。子宮頸的成熟程度在很大程度上決定了妊娠晚期引產的成功與否[1]。傳統的引產方法主要采用縮宮素、前列腺素E2等藥物,但促進宮頸成熟的效果并不理想。近年來,機械擴張促進宮頸成熟的引產方法在臨床中取得較好效果,提高了引產成功率,降低了母胎并發癥。本研究選取2017年1月-2018年12月筆者所在醫院160例足月妊娠引產的初產婦,按照引產方法分為單球囊組和縮宮素組。單球囊組采取宮頸內放置單球囊,縮宮素組采取縮宮素靜脈滴注。比較單球囊組和縮宮素組促宮頸成熟及臨床引產效果,觀察產后失血量、總產程時間、治療前后宮頸Bishop評分、剖宮產率及胎兒窘迫發生率,報道如下。
1 資料與方法
1.1 一般資料
隨機選取2017年1月-2018年12月筆者所在醫院160例足月妊娠引產初產婦。納入標準:符合足月妊娠引產指征,均為初產婦;可配合本次治療。排除標準:球囊及縮宮素治療禁忌證;合并精神疾病、意識障礙等無法配合治療;存在藥物過敏史。按照引產方法分為單球囊組80例和縮宮素組80例。單球囊組年齡22~41歲,平均(28.46±3.88)歲;孕周37+2~41+5周,平均(39.71±1.52)周;引產指征:延期妊娠29例,子癇前期16例,妊娠期糖尿病18例,羊水偏少17例。縮宮素組年齡21~39歲,平均(29.11±3.21)歲;孕周37~41+6周,平均(39.92±1.47)周;引產指征:延期妊娠25例,子癇前期14例,妊娠期糖尿病21例,羊水偏少20例。兩組一般資料對比,差異均無統計學意義(P>0.05)。研究所選病例經過倫理委員會批準,患者或家屬知情同意。
1.2 方法
單球囊組采用愛佑一次性球囊宮頸擴張器(生產企業:江蘇愛源醫療科技股份有限公司)進行單球囊擴張宮頸。產婦取膀胱截石位,常規消毒陰道和外陰,促使宮頸充分暴露。將球囊插入宮頸,經過宮頸管后將120 ml 0.9%氯化鈉溶液充入宮頸球囊中。宮頸球囊充盈后,向外輕拉,促使宮頸球囊緊貼宮頸內口,用膠布固定于產婦大腿內側。如無臨產,可在12 h后取出,采取人工破膜加縮宮素引產。
縮宮素組將2.5 U縮宮素(生產廠家:安徽宏業藥業有限公司,國藥準字H34022979)加入500 ml復方氯化鈉溶液中靜滴,滴速從4滴/min調節至有效宮縮出現,500~1 000 ml/d。滴注停止后對宮頸Bishop評分進行評估,若宮頸成熟可予人工破膜后加縮宮素靜滴,用藥最多不超過3 d。
1.3 觀察指標及評價標準
比較兩組療效、產后失血量、總產程時間、入院及治療24 h后宮頸Bishop評分、剖宮產率及胎兒窘迫發生率。療效評價標準:顯效為宮頸成熟良好,引產順利;有效為宮頸成熟度較好,引產較為困難;無效為引產失敗[1]。總有效率=(顯效+有效)/總例數×100%。宮頸Bishop評分標準:滿分為13分,≥6分為宮頸成熟。
1.4 統計學處理
采取SPSS 25.0軟件進行數據檢驗,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
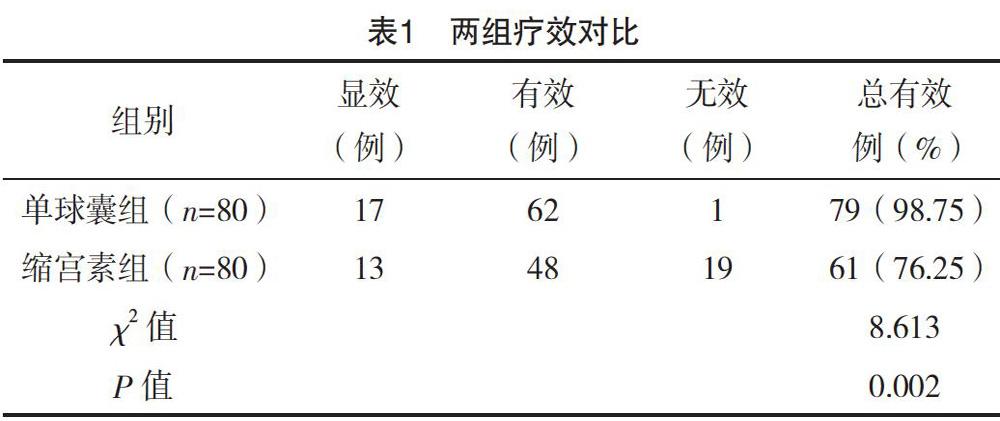
2.1 兩組療效對比
單球囊組總有效率高于縮宮素組,差異有統計學意義(P<0.05),見表1。
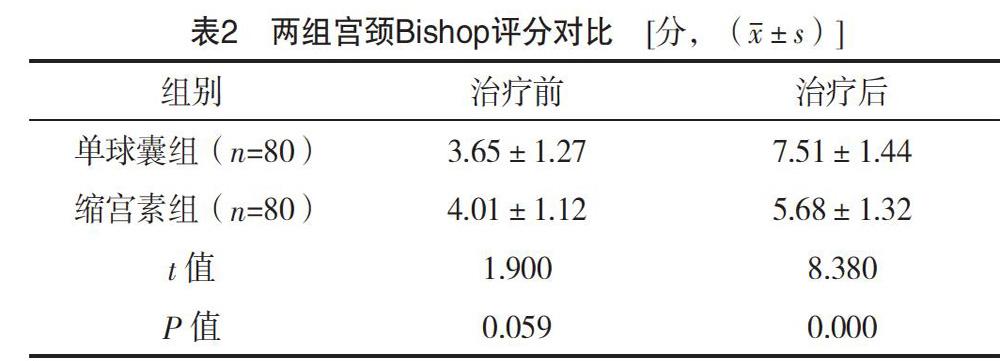
2.2 兩組宮頸Bishop評分對比
治療前兩組宮頸Bishop評分比較,差異無統計學意義(P>0.05);治療后單球囊組宮頸Bishop評分較縮宮素組增加幅度顯著,差異有統計學意義(P<0.05),見表2。
2.3 兩組產后失血量、總產程時間對比
單球囊組產后失血量少于縮宮素組,總產程時間短于縮宮素組,差異均有統計學意義(P<0.05),見表3。
2.4 兩組剖宮產率及胎兒窘迫發生率對比
單球囊組剖宮產率及胎兒窘迫發生率均低于縮宮素組,差異均有統計學意義(P<0.05),見表4。
3 討論
初產婦宮頸成熟程度較差,引產的核心是促進宮頸成熟。傳統的引產方法主要以藥物誘導為主,雖然方法簡單,但藥物誘導成功率低,主要因為藥物作用受體分布在子宮頸中的比例較低,引產效果欠佳,容易出現產道裂傷和胎兒窘迫,增加剖宮產率及胎兒窘迫發生率[2-4]。妊娠晚期的分娩誘導是產科治療高危妊娠產婦最常用的方法之一。誘導分娩成功的關鍵是宮頸成熟。如果宮頸Bishop評分<6分,引產將增加剖宮產率和胎兒窘迫發生率[5]。因此,引產前宮頸Bishop評分較低的孕婦應先促進宮頸成熟。目前,機械擴張促宮頸成熟方法可有效提高分娩成功率,顯著降低剖宮產率[6-8]。通過放置于子宮頸內的球囊持續擴張子宮頸,促進縮宮素的釋放和垂體后葉中內源性前列腺素的分泌,從而促使出現宮縮并娩出胎兒,可更好促進宮頸成熟,提高引產成功率,降低剖宮產率及胎兒窘迫發生率,減少母嬰并發癥和改善妊娠結局[9-12]。
本研究顯示,單球囊組療效、產后失血量、總產程時間、宮頸Bishop評分均優于縮宮素組(P<0.05)。單球囊組剖宮產率及胎兒窘迫發生率均低于縮宮素組(P<0.05)。
因此,單球囊對足月妊娠初產婦促宮頸成熟及引產的效果確切,可有效縮短產程時間,減少產后失血,降低剖宮產率及胎兒窘迫發生率。
參考文獻
[1] Peng Q Z,Zhang W S.Uterine arterial embolization to assist induction of labor among patients with complete placenta previa[J].International Journal of Gynecology & Obstetrics,2015,130(2):132-136.
[2]鄧華麗,江小群.宮頸擴張球囊在足月妊娠促宮頸成熟及引產中的應用效果分析[J].數理醫藥學雜志,2019,32(5):653-654.
[3]霍真真.一次性球囊宮頸擴張器應用于足月妊娠孕婦促宮頸成熟及引產的臨床觀察[J].中國民間療法,2019,27(8):84-85.
[4]李海鵑.子宮頸擴張球囊用于足月妊娠促宮頸成熟和引產的臨床效果觀察[J].醫學理論與實踐,2019,32(8):1206-1207.
[5]高玉蘭,孫敬,杜梅林.一次性子宮頸擴張球囊導管用于足月妊娠計劃分娩引產中對宮頸成熟和妊娠結局的影響[J].中國現代藥物應用,2019,13(8):10-12.
[6]宋利芬.淺析COOK球囊配合縮宮素在足月妊娠中對產婦促宮頸成熟以及引產的臨床作用[J/OL].臨床醫藥文獻電子雜志,2019,6(32):14-15.
[7]張健,陳建華,李寧,等.Cook宮頸擴張球囊用于足月妊娠促宮頸成熟及引產的臨床分析[J/OL].臨床醫藥文獻電子雜志,2019,6(29):48.
[8]吳銀銀,劉文杰,張茹,等.Foleys尿管與米索前列醇對足月妊娠引產促宮頸成熟效果比較[J].臨床合理用藥雜志,2019,12(7):32-33.
[9] Chavakula P R,Benjamin S J,Abraham A,et al.Misoprostol versus Foley catheter insertion for induction of labor in pregnancies affected by fetal growth restriction[J].International Journal of Gynecology & Obstetrics,2015,130(2):152-155.
[10]陳小蘭,黃麗姍,吳婉華,等.宮頸擴張球囊與米索前列醇在足月妊娠初產婦促宮頸成熟引產中的臨床療效及安全性分析[J].中國醫學創新,2019,16(7):51-54.
[11]鄧翠平,丁昭寧.對足月產婦實施縮宮素、球囊合并引產的促宮頸成熟有效率觀察[J].重慶醫學,2019,48(5):883-885.
[12] Miller E S,Grobman W A.Obstetric outcomes associated with induction of labor after 2 prior cesarean deliveries[J].American Journal of Obstetrics and Gynecology,2015,213(1):89-90.
(收稿日期:2019-07-10) (本文編輯:李盈)

