急性大失血患者輸血治療及臨床效果 ??
趙廣平
【摘要】 目的:探討急性大失血患者輸血治療的方式,并評價臨床效果。方法:選擇筆者所在醫院2016年1月-2019年1月收治的急性大失血患者75例,利用抽簽分組法分成三組,A組僅輸注單采血小板,B組僅輸注冷沉淀凝血因子,C組輸注單采血小板聯合冷沉淀凝血因子。觀察并比較三組輸血治療后的臨床效果。結果: C組平均止血時間、有效止血率及懸浮紅細胞持續用量均明顯優于A組、B組,差異均有統計學意義(P<0.05)。結論:給予急性大失血患者單采血小板聯合冷沉淀凝血因子的輸血治療方式,能夠明顯改善患者臨床癥狀,提高治療效果,值得臨床推廣。
【關鍵詞】 急性大失血 輸血治療 冷沉淀凝血因子
[Abstract] Objective: To investigate the methods of transfusion therapy in patients with acute massive blood loss and evaluate its clinical effects. Method: Seventy-five patients with acute massive blood loss admitted to our hospital from January 2016 to January 2019 were divided into three groups by drawing lots method. The group A was only infused with apheresis, the group B was only infused with cold precipitation clotting factor, and the group C was infused with apheresis combined with cold precipitation clotting factor. The clinical effect of transfusion therapy in three groups were observed and compared. Result: The average hemostasis time, effective hemostasis rate and continuous dose of suspended red blood cells in the group C were significantly better than those of the group A and the group B, and the differences were statistically significant (P<0.05). Conclusion: Transfusion therapy with apheresis combined with cold precipitation clotting factor in patients with acute massive blood loss can significantly improve the clinical symptoms, and improve therapeutic effect, which is worthy of clinical promotion.
急性大失血具有起病迅速、病情發展快及死亡率較高的特點。在患者需要輸入大量血液才可重獲生命的背景下,要求醫務工作人員熟悉各類血液成分特征,并掌握輸血可能會引發的不良反應,確保輸血的安全性[1]。本研究針對急性大失血患者輸血治療的方式進行探討,并評價臨床效果,報道如下。
1 資料與方法
1.1 一般資料
選擇筆者所在醫院2016年1月-2019年1月收治的急性大失血患者75例。納入標準:經過臨床檢查確診為急性大失血;符合輸血治療標準。排除標準:惡性腫瘤;精神病;心肝腎肺等器官功能嚴重衰竭;免疫功能障礙;凝血功能障礙。利用抽簽分組法分成A、B、C三組,每組25例。A組男17例,女8例;年齡18~69歲,平均(45.48±2.61)歲;失血類型:創傷9例,妊娠6例,消化道4例,貧血3例,動脈瘤2例,感染1例。B組男16例,女9例;年齡19~65歲,平均(46.01±2.43)歲;失血類型:創傷10例,妊娠5例,消化道3例,貧血3例,動脈瘤3例,感染1例。C組男19例,女6例;年齡18~69歲,平均(45.48±2.61)歲;失血類型:創傷10例,妊娠5例,消化道4例,貧血3例,動脈瘤2例,感染1例。三組性別、年齡及失血類型比較,差異均無統計學意義(P>0.05),具有可比性。本研究通過醫院倫理委員會批準,患者或家屬均明確研究目的和方法,自愿參與并簽署知情同意書。
1.2 方法
三組在輸血前均進行常規治療,如原發病治療、糾正水電解質等。A組輸注單采血小板,B組輸注冷沉淀凝血因子,C組輸注單采血小板聯合冷沉淀凝血因子,B組和C組需提前預約血小板。密切觀察三組輸血治療時病情與體溫變化,如有異常需立即報告主治醫師并采取針對性的救治措施[2]。在輸血過程中,檢查患者體表是否出現出血、瘀點或瘀斑現象,如出現以上反應應及時查明原因,并給予相應診治[3]。定時查看患者尿液顏色,如出現濃茶色或醬油色,應立即停止輸血并化驗患者血液與血袋中的血液成分,避免發生輸血不良事件[4]。
1.3 觀察指標及評價標準
觀察并比較三組輸血治療1~2 h后的臨床效果,評定內容包括平均止血時間、有效止血率及24 h懸浮紅細胞持續用量。止血標準:若患者2 h內不再出血或有少量出血,采取止血措施后出血停止為有效;若有大量出血,且采取止血措施后不能停止為無效。
1.4 統計學處理
使用SPSS 19.0統計學軟件對數據進行處理與分析,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
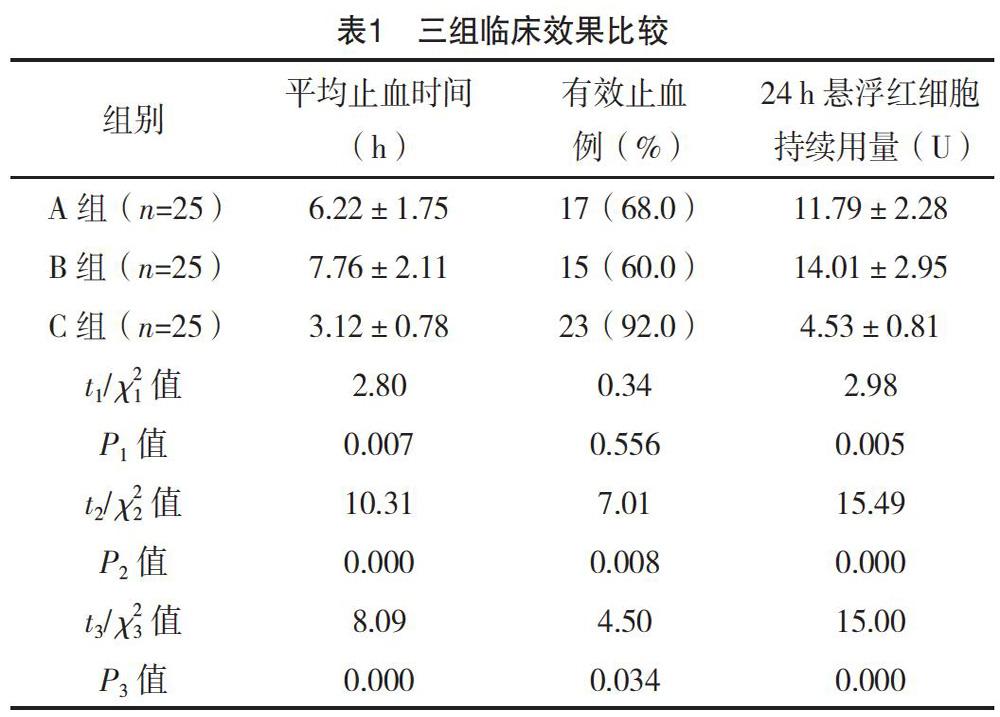
C組平均止血時間、有效止血率及24 h懸浮紅細胞持續用量均明顯優于A組、B組,差異均有統計學意義(P<0.05),見表1。
3 討論
急性大失血在臨床中是一種比較常見的疾病,許多手術過程中或意外事件都有可能引發急性大失血。患者在發生大失血后,短期內可導致血容量和紅細胞急劇下降,若治療不及時可發生失血性休克,甚至直接導致患者死亡。因此,給予急性大失血患者及時的輸血治療是挽救生命的重要舉措[5-7]。對于出血量極大且有進行性趨勢的患者,需輸注部分全血[8]。全血只適用于需要迅速提高血液攜氧能力的患者,血容量正常的患者不需要輸注全血[9-10]。臨床常規使用的輸血方式為血小板輸注與冷沉淀凝血因子輸注。臨床數據表明,采用單一輸血方式的止血時間較長,且懸浮紅細胞的使用量較多,效果一般;將血小板和冷沉淀凝血因子聯合使用對患者進行輸血治療,止血時間將會縮短,且懸浮紅細胞持續用量也較少[11-13]。二者聯合輸注時,血小板主要起到維護血管壁和凝固血液的功能,對抑制創面滲血十分有效。而冷沉淀凝血因子輸注可以快速提高凝血因子水平,并通過纖維結合蛋白促進凝血系統功能恢復[14-15]。冷沉淀凝血因子含有的超高濃度的纖維結合蛋白還可以起到緩解細胞粘連、加快傷口愈合的作用,能夠降低患者血管通透性,促進血小板更快地通過并形成網狀,進而產生膠原,為創口的恢復提供條件[16]。本研究通過對比三種輸血治療方式可知,C組平均止血時間、有效止血率及懸浮紅細胞持續用量均明顯優于A組、B組,由此證明單采血小板聯合冷沉淀凝血因子輸注方式的優越性。
綜上,在對急性大失血患者進行輸血治療時,應用單采血小板聯合冷沉淀凝血因子的輸注方式,能夠明顯提高輸血治療的臨床效果,值得廣泛推廣。
參考文獻
[1]王肇亮.急性大失血患者的臨床分析及輸血治療效果評價[J].中國醫藥指南,2017,15(32):180.
[2]曾建華,陳丹慧,王碧,等.參附注射液對老年急性失血再灌注大鼠腦水通道蛋白-4的影響[J].中國老年學雜志,2018,38(11):2731-2732.
[3]張印則,孟慶寶,戴芳,等.以輸血治療預期為目標的臨床輸血路徑管理[J].中國輸血雜志,2018,31(5):448-451.
[4]王娟紅,李玉蘭,王瑞,等.急性失血性貧血對機械通氣大鼠腦功能和血氣的影響[J].臨床急診雜志,2018,19(9):624-629.
[5]任少敏,張秀萍,王同顯.非輸血依賴性地中海貧血患者的輸血治療[J].中國輸血雜志,2016,29(11):1293-1296.
[6]葉東婷,王建科,徐艷玲.洗滌式自體血回輸在急性大量失血患者手術中的臨床應用[J].世界最新醫學信息文摘,2016,16(87):279-280.
[7]劉婧,王貴桃.術中綜合保溫護理對急性失血病人術中低體溫的影響[J].內蒙古醫科大學學報,2016,38(S1):169-171.
[8]黃玉平,尹貴珍,李瓊,等.手術室急性大失血患者輸血治療的護理體會[J].中國社區醫師,2017,33(6):113-114.
[9]周浩鋒.急性大失血患者大量輸注血液制劑不同方案的臨床療效分析[J].中外醫學研究,2017,15(18):43-44.
[10]李青云,肖鵬,梁蓉.AIMS65評分對輸血治療必要性的預測價值[J].中國醫學創新,2017,14(22):44-46.
[11]耿小紅.急性大失血患者輸血治療及其臨床觀察[J].世界最新醫學信息文摘,2017,17(54):128.
[12]田艷,賴冬,董婉妮,等.血栓彈力圖在創傷后大出血患者輸血治療中的作用[J].中國輸血雜志,2017,30(9):1024-1026.
[13]袁濤,趙建寧,孟嘉,等.花生四烯酸與紅細胞急性損傷的相關性研究[J].中國骨傷,2016,29(2):179-183.
[14]高旖鑫,任俊,林靜霞,等.手術大出血和急性髓系白血病患者血小板數量變化及與凝血指標的關系[J].微循環學雜志,2016,26(2):18-20.
[15]彭道波,賴福才,鄒健,等.輸血申請單與取血處方在臨床用血中的協同管理[J].中國輸血雜志,2016,29(3):287-293.
[16]徐培,楊進,劉震,等.急性高容量血液稀釋聯合控制性降壓對脊柱手術患者失血量、內穩態及微球蛋白、胱抑素-C水平的影響[J].臨床血液學雜志:輸血與檢驗,2019,32(1):142-144,146.
(收稿日期:2019-07-08) (本文 編輯:李盈)

