新生兒出生缺陷手術患兒以家庭為中心的護理模式效果分析
陳佰琳 關莉
新生兒出生缺陷又稱新生兒先天性異常,每年約有320萬例與出生缺陷相關的殘疾新生兒出生,不僅嚴重影響患兒的生命質量及疾病轉歸,還對家庭、社會保健系統和社會產生顯著影響[1]。新生兒出生缺陷對產婦而言無疑是一個巨大的打擊,大量臨床研究表明,大多數分娩先天性出生缺陷兒的產婦產后均伴有不同程度的以焦慮、抑郁、沮喪、煩躁等癥狀為特征的心理障礙,不利于產婦的產后恢復,嚴重危害其家庭功能、夫妻關系以及社會功能[2]。以家庭為中心的護理模式是中國于20世紀90年代引入的一種護理模式,有相關研究資料表明,其運用于兒科和產科均獲得了良好的效果[3]。為此本文通過回顧性分析66例新生兒出生缺陷產婦的臨床資料,旨在探討以家庭為中心的護理模式對新生兒出生缺陷產婦產后恢復質量的影響。
資料與方法
1.一般資料:選取2014年3月—2016年3月于本院分娩先天性出生缺陷兒的66例產婦作為研究對象,其中年齡19~36歲,平均年齡(27.4±2.5)歲;孕周37.5~41.3周,平均(38.8±1.1)周;受教育程度:大專及以上24例,高中28例,初中及以下14例。納入標準:(1)無合并嚴重心、肝、腎等重要臟器損害者;(2)對本次研究知情并簽署知情同意書,且本研究已經醫院倫理委員會批準。排除標準:(1)存在精神疾病或認知、意識障礙性疾病者;(2)臨床資料不完整者。
2. 研究方法:納入本研究的66例新生兒出生缺陷產婦的臨床資料中,2014年3月—2015年3月分娩缺陷兒的33例產婦采用的是常規護理,為常規護理組;2015年4月—2016年3月分娩缺陷兒的33例產婦采用的是家庭為中心的護理模式,為家庭護理組。
(1)常規護理模式:醫護人員在產婦分娩后對其進行常規健康教育、飲食指導、生活指導、心理護理等,將需手術的患兒安排入住無陪護病房,由責任護士負責護理。特定每日探視時間,患兒母親或其他家屬需采用視頻方式進行探視。
(2)以家庭為中心的護理模式:將一般狀況良好的患兒安排入住普通病房,放置溫箱,確保溫箱電源安全,護理人員將清潔套袖和手消毒液準備齊全,對患兒家屬進行溫箱相關知識宣教;每日常規消毒溫箱內外側壁3次,更換水箱并消毒;責任護士協助和指導產婦和家屬對患兒喂奶和更換尿布,同時講解相關注意事項,對有其他特殊管道的患兒家屬做好相關的宣教;保留床位給產后身體尚虛弱的患兒母親休息,同時允許患兒父親陪護。一般情況欠佳的患兒仍需住在監護病房,撫觸患兒、哺乳喂奶等需在責任護士的指導下進行,要求患兒母親和父親盡可能參與患兒的整個護理過程和盡量陪伴。二組一般的護理措施、生活護理,消毒隔離方法等相同。
3. 觀察指標與評價方法:比較兩組產婦產后心理健康狀況和性生活恢復情況,同時記錄兩組產婦對護理的滿意度情況。(1)心理健康狀況:兩組產婦均在護理前和出院后6個月采用Zung的焦慮自評量表(SAS)[4]和抑郁自評量表(SDS)[5]評價其心理健康狀況,得分越高,表明其焦慮和抑郁程度越高。(2)性生活恢復情況:兩組產婦產后4個月均采用性生活相關問題調查表調查性生活恢復情況,包括性交疼痛、性欲強弱、陰道阻力和陰道潤滑度。(3)護理滿意度:采用本院自制調查表調查,分不滿意、滿意、非常滿意三類,護理滿意度=(非常滿意+滿意)/總例數×100%。

結果
1.兩組一般資料比較 兩組一般資料比較,年齡、孕周及受教育程度等均無顯著性差異(P>0.05),見表1。
2.兩組心理健康狀況比較 家庭護理組出院后6個月SAS、SDS評分均較護理前和常規護理組明顯降低(P<0.05);常規護理組出院后6個月SAS、SDS評分與護理前比較無顯著性差異(P>0.05);見表2。
3.兩組產后性生活恢復情況比較 家庭護理組產后性生活恢復優于常規護理組(P<0.05),少或無性交疼痛、性欲較強、陰道阻力較小以及陰道潤滑者比例均高于常規護理組,見表3。
4.兩組護理滿意度比較 家庭護理組護理滿意度高于常規護理組,差異有統計學意義(P<0.05),見表4。
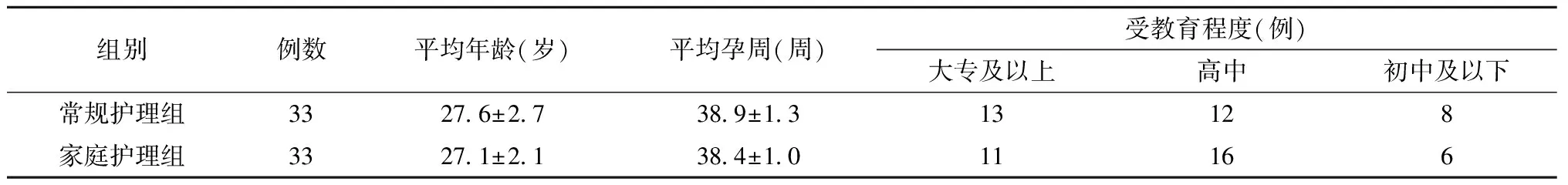
表1 兩組患者一般資料比較
表2 兩組SAS、SDA評分比較分]
注:與護理前比較,aP<0.05;與家庭護理組比較,bP<0.05

表3 兩組產后性生活恢復情況比較 (例)
注:兩組比較,*P<0.05

表4 兩組護理滿意度比較 [例(%)]
注:兩組比較,*P<0.05
討論
新生兒出生缺陷亦稱先天性畸形,是指新生兒出生時存在結構性或功能性異常,包括代謝障礙,心臟缺陷、神經管缺損、唐氏綜合征等是最為常見的嚴重先天性異常,對個人、家庭、社會均產生顯著影響[6-7]。有相關研究資料表明,家庭婚姻關系不和諧、產時和產后并發癥、胎兒死亡或畸形均可增加產婦產后抑郁風險[8]。新生兒出生缺陷對患兒母親及其家屬是個巨大的打擊,患兒母親需要面對各種壓力而易產生焦慮、抑郁等心理障礙,患兒母親的不良心理狀態可直接影響家庭和諧、新生兒的健康成長[9-10]。既往研究資料表明,母親的產后精神疾病對兒童的心理、行為、語言以及認知均可造成嚴重的影響[11]。同時有相關文獻提及,產后不良情緒可通過合理的干預措施減少或消滅[12]。因此,優化新生兒出生缺陷產婦的護理管理模式是學者們和護理人員共同努力的目標,以改善產婦產后心理健康狀況、促進產婦產后性生活恢復以及提高產婦對護理的滿意度[13-14]。
以家庭為中心的護理模式是20世紀70年代由美國和英國最先提出并最先推廣和使用的一種護理方法,中國于20世紀90年代引入,是指醫護人員在患者臨床護理過程中,應綜合考慮患者及其家庭成員的心理、生理以及社會各方面的狀況與相互影響的關系,為其提供全面的健康維護[15-16]。本研究結果發現,新生兒出生缺陷產婦產后SAS、SDS評分均較高,但應用以家庭為中心的護理模式的產婦出院后6個月焦慮、抑郁程度明顯減輕。以家庭為中心的護理模式中,護理人員通過心理疏導,先平復患兒母親及其家屬的情緒,防止其過激行為,讓其接受患兒先天性異常的事實;認真解答患兒家屬提出的相關問題和向其解釋患兒所患疾病,糾正患兒家屬對患兒疾病的悲觀和錯誤認識;指導患兒其他家屬給予患兒母親在情感方面的支持,改善產婦的不良心理狀況,促進產婦產后恢復;另一方面,護理人員指導產婦和家屬喂奶、更換尿布、造口護理等,同時要求患兒母親和父親盡可能參與患兒的整個護理過程和盡量陪伴,不僅有利于促進患兒的恢復,亦能促進夫妻之間的感情和家庭的和諧,從而有效減輕產婦產后焦慮、抑郁程度[17-18]。本研究結果還發現,家庭護理組產后性生活恢復優于常規護理組,表明以家庭為中心的護理模式有利于產婦產后性生活的恢復,夫妻之間關系的改善和家庭的和諧可使性生活相關問題的發生減少[19]。本研究結果還發現,家庭護理組護理滿意度較常規護理組高,表明以家庭為中心的護理模式可提高產婦對護理的滿意度[20]。
綜上所述,應用以家庭為中心的護理模式可有效減輕新生兒出生缺陷產婦產后焦慮、抑郁程度,有利于產婦產后性生活恢復,提高產婦對護理的滿意度。

