270例羊膜腔穿刺術產前診斷指征及結果分析
黃林杰 楊俐 彭建紅 馮春 徐丹 劉娟 張元珍 馬建鴻
胎兒染色體數目或結構異常可導致流產、死胎或胎兒結構、功能異常等,新生兒染色體異常發生率約為1/150[1]。目前染色體異常尚無有效的治療方法,產前篩查和產前診斷是重要的預防措施,羊膜腔穿刺術是最常用的侵入性產前診斷取材技術,羊水細胞胎兒染色體核型分析仍是目前產前診斷胎兒染色體異常的“金標準”[2]。近年來隨著產前篩查的發展及廣泛應用,高風險孕婦進一步產前診斷需求增加,但人們對侵入性產前診斷的接受程度有限,如何高效使用產前篩查和產前診斷技術,提供個性化、專業化的后續遺傳咨詢是目前主要需求及挑戰。因此,對本院270例行羊膜腔穿刺術孕婦的產前診斷指征及結果進行分析,探討提高胎兒染色體異常的產前篩查和產前診斷準確率的有效路徑。
資料與方法
一、臨床資料
選取自2014年1月—2017年11月在武漢大學中南醫院產前診斷中心行羊膜腔穿刺術胎兒染色體檢查的270例孕婦的臨床資料進行分析。孕婦年齡18~45歲,平均(31.4±5.9)歲,孕周18~30周,平均(19.9±2.8)周,進行產前診斷的指征:單純高齡(≥35歲)、血清學三聯篩查高風險、無創產前檢測 (noninvasive prenatal test,NIPT) 高風險、不良孕產史、超聲檢查異常、夫妻一方患病或染色體異常、其他(病毒感染、可疑家族史)。根據患者知情、自愿原則,行羊膜腔穿刺術前均已簽署知情同意書,明確羊膜腔穿刺術胎兒染色體檢查目的、利弊及相關風險。
二、流程
本院產前咨詢擬行羊膜腔穿刺術的孕婦,術前完善常規檢查,孕婦排空膀胱,平臥位,消毒鋪巾,在超聲引導下進行經腹壁羊膜腔穿刺術,抽取20~30 ml羊水分裝于2支無菌離心管中,分別進行熒光原位雜交(fluorescence in situ hybridization,FISH)快速檢測和傳統的細胞培養核型分析。FISH結果口頭告知,以緩解孕婦及家屬的緊張情緒,核型分析確診結果予以書面診斷報告。
三、統計學方法
Excel收集整理數據,采用SPSS 22.0統計軟件分析數據,率的比較采用卡方檢驗,P<0.05為差異有統計學意義。
結 果
一、胎兒染色體異常分布情況
在270例羊膜腔穿刺術中, 染色體異常70例, 占穿刺檢查總數的25.9%。70例染色體異常中,21-三體異常32例(45.7%),18-三體異常13例(18.6%),13-三體異常1例(1.4%),性染色體異常10例(14.3%,分別是5例47,XXY;1例47,XYY;2例47,XXX和2例45,XO),結構異常14例(20.0%,分別是嵌合體6例,其他8例)。詳見表1。
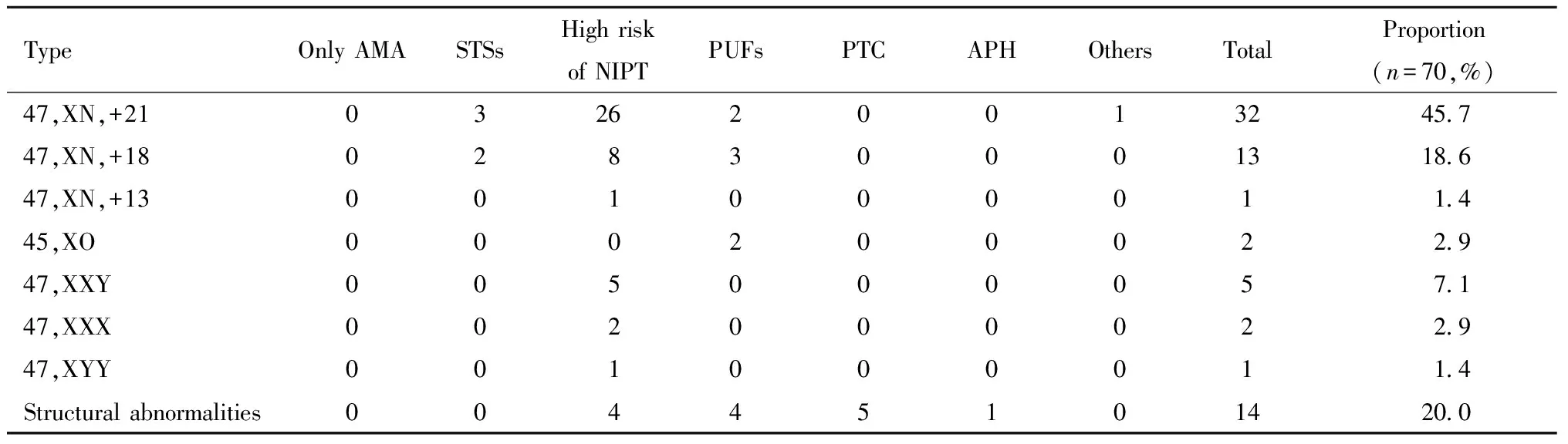
表1 胎兒染色體異常比例分析
Note:AMA, advanced maternal age; STSs, Increased risk at serological triple screenings; PUFs, Pathological ultrasonography findings; PTC, Parental translocation or marker chromosome carriage; APH, adverse pregnancy history.
二、不同產前診斷指征和染色體異常檢出率
270例羊膜腔穿刺術產前診斷指征分布前三位:血清學三聯篩查高風險(36.3%)、 NIPT高風險(28.2%)和超聲檢查異常(18.5%)。各指征的陽性檢出率由高至低排列前三位為:NIPT高風險(61.8%)、夫妻一方患病或染色體異常(33.3%)和超聲檢查異常(22.0%)。詳見表2。
三、不同產前診斷指征的可行性分析
270例羊膜腔穿刺術孕婦中,按照年齡分為兩組:低齡組(<35歲)179例,染色體異常40例,異常率22.4%;高齡組(≥35歲)91例,染色體異常30例,異常率33.0%,兩組比較,差異無統計學意義。低齡組的血清學三聯篩查高風險孕婦有78例,染色體異常者4例,陽性檢出率為5.1%,高齡組有20例,染色體異常者1例,陽性檢出率為5.0%,兩組比較,差異無統計學意義。同樣,NIPT高風險和超聲檢查異常的孕婦在不同年齡組中的染色體異常檢出率,差異均無統計學意義。詳見表3。
血清學三聯篩查組(5/98)與NIPT組(47/76)、超聲檢查異常組(11/50)陽性檢出率比較,差異均有統計學意義;高齡聯合NIPT組(25/37)與高齡聯合血清學三聯篩查組(1/20)陽性檢出率比較,差異有統計學意義:高齡聯合超聲異常組(1/12)與高齡聯合血清學三聯篩查組陽性檢出率比較,差異無統計學意義。見表4。
四、NIPT高風險與染色體異常
在76例NIPT高風險病例中,21-三體高風險35例,18-三體高風險15例,13-三體高風險3例,性染色體異常21例及染色體結構異常2例。確診染色體異常:21-三體為28例, 18-三體9例,13-三體1例,性染色體異常8例,染色體結構異常1例,共計47例。詳見表5。

表2 270例產前診斷的指征及染色體異常檢出率
Note:Positive rate of chromosomal abnormality=number of chromosomal abnormality/number of high risk indication×100%

表3 各產前診斷指征在不同年齡組中的染色體異常檢出率比較 [例(%)]

表4 不同產前診斷指征染色體異常檢出率比較
Note:compared with STSs,aP<0.05; compared with AMA and STSs,bP<0.05
表5NIPT高風險與染色體異常的關系
Table5The relationship between high risk of NIPT and chromosomal abnormalities
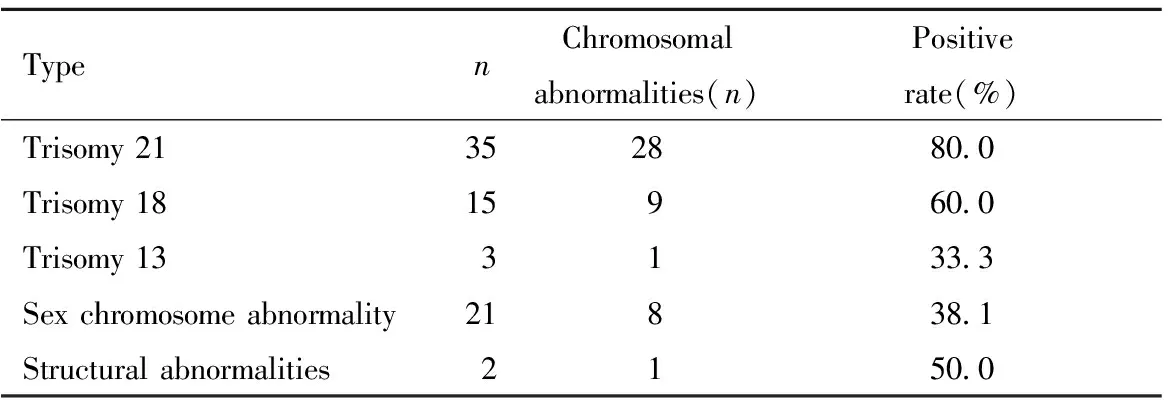
TypenChromosomal abnormalities(n)Positiverate(%)Trisomy 21352880.0Trisomy 1815960.0Trisomy 133133.3Sex chromosome abnormality21838.1Structural abnormalities2150.0
五、超聲檢查異常與胎兒染色體異常
在50例超聲異常病例中,染色體異常11例,檢出率為22.2%。分別對應的超聲檢查異常結果為胎兒頸項透明層(nuchal translucency,NT)增厚4例(其中1例合并頭皮皮膚增厚),脈絡叢囊腫2例(其中1例合并右腎集合系統增寬、單臍動脈),右心室強光斑1例,全身淋巴水囊腫1例,腦室稍增寬合并頸部皮膚厚1例,多發畸形1例,胎兒膀胱右側未見血流信號1例。詳見表6。

表6 以超聲異常為產前診斷指征確診染色體異常的產前超聲表現
六、夫妻一方患病或染色體異常與胎兒染色體異常
15例夫妻一方患病或染色體異常病例中,確診胎兒染色體異常5例,異常檢出率為33.3%,染色體易位4例(平衡易位3例,不平衡易位1例),9號染色體臂間倒位1例。5例染色體異常胎兒中,3例平衡易位和1例9號染色體臂間倒位由父母遺傳而來,1例不平衡易位為新發突變。隨訪妊娠結局:1例不平衡易位引產,3例平衡易位和1例9號染色體臂間倒位胎兒出生,出生后臨床表型正常,生長發育良好。
討 論
《中國出生缺陷防治報告(2012)》顯示,中國出生缺陷發生率約為5.6%,每年新增出生缺陷兒約90萬例,其中染色體異常是出生缺陷的重要組成部分,產前篩查和產前診斷是進一步降低新生兒染色體異常發生的重要舉措。目前根據孕婦年齡結合NT、孕早中期血清學篩查及胎兒系統超聲(排畸彩超)是中國常見產前篩查方法,羊水細胞培養行胎兒染色體核型分析仍是最經典的臨床產前診斷方法,但其作為侵入性診斷方法,繼發流產、胎兒丟失發生率約0.1%~1%[3],仍有部分高危孕婦不能接受。近年來NIPT應用廣泛,其篩診常見非整倍體的準確率明顯優于血清學三聯篩查,降低了侵入性診斷方法使用率[4],因此,在臨床應用中NIPT是否可以取代后者,如何合理、有效地選擇不同篩查路徑,提供專業全面的遺傳咨詢和后續診斷、處理方案,形成最佳的產前篩診臨床路徑,是產科醫生在工作中最關注的,也是本研究要探討的。
一、血清學三聯篩查和NIPT在胎兒染色體異常篩查中的意義
本研究中,本院進行侵入性產前診斷主要人群為血清學三聯篩查高風險、 NIPT高風險、超聲檢查異常、單純高齡、不良孕產史、夫妻一方患病或染色體異常,其中前三者是最常見的指征。270例孕婦中,血清學三聯篩查陽性檢出率為5.1%,與國外研究數據(4.4%~4.5%)基本接近,高于國內文獻報道數據(2.15%)[5-6]。血清學三聯篩查曾經是國內孕中期胎兒非整倍體產前篩查最常用的方法,但由于實驗室的質控體系、各種臨床因素(孕周、年齡、體重、種族及吸煙等)都會影響孕婦風險率評估結果,導致該篩查模式準確率有限,假陽性率較高,陽性預測值較低。因此,篩查結果為高風險時,臨床處理上應該B超再次核實孕周(以早期頂臀長或孕中期雙頂徑為準),再次校對風險率,如果仍為高風險,建議行侵入性產前診斷。
NIPT自臨床應用以來,因其篩查精準度高,逐步被大眾所接受。本研究中,NIPT高風險組陽性檢出率高于血清三聯篩查組(61.8% vs 5.1%),差異有統計學意義,提示NIPT產前篩查準確度明顯高于血清三聯篩查。本研究76例NIPT高風險與羊水細胞染色體核型分析結果比對中,21-三體高風險組陽性檢出率為80%,18-三體高風險組陽性檢出率為60%, 13-三體高風險組陽性檢出率為33.3%,性染色體異常高風險組陽性檢出率為38.1%,高風險組總體陽性檢出率為61.8%,與國內外研究數據基本接近[7-8]。2016年美國婦產科醫師協會(American College of Obstericians and Gynecologists,ACOG)胎兒非整倍體篩查臨床處理指南中指出,NIPT篩查21-三體綜合征高風險組異常檢出率約93%,高于本研究數據。實際臨床工作中NIPT篩查胎兒非整倍體準確率降低,假陰性及假陽性存在,且比例較文獻數據高。分析原因有以下三點:1. NIPT技術準確率受個體胎兒游離DNA濃度、多胎、異體輸血等多種因素影響,提示應重新審視待檢人群,重視臨床受檢個體的差異等各種影響因素;2. NIPT技術跟血清學篩查技術相比較,質量控制穩定性顯著增高,但不同實驗室或檢測機構質量控制水平是有差異的,這個差異會影響篩查效果;3.研究樣本量有限,還需要進一步擴大檢測樣本量。
因此,在臨床應用NIPT時要注意:1. NIPT非診斷技術,對于檢測高風險者必須推薦其行侵入性產前診斷以確診;2.NIPT能夠取代常規的21、18、13-三體綜合征血清學篩查,可降低其漏診率,但可能增加低風險人群侵入性產前診斷率及未經診斷終止妊娠率,應結合孕婦具體情況,NIPT可以作為傳統檢測技術的序貫篩查方案。對于早中孕期產前篩查孕婦,應充分告知各產前篩查方法的利弊、知情選擇;對于選擇血清學三聯篩查高風險者,聯合NT/超聲檢查進行詳細咨詢,建議行侵入性產前診斷;對于首次篩查選擇NIPT且結果為低風險的孕婦,建議重視隨后與超聲影像學的聯合篩查,告知NIPT局限性,NIPT高風險直接行侵入性產前診斷,NIPT低風險告知殘余風險,建議超聲并做好隨訪。
二、超聲檢查在胎兒染色體異常篩查中的意義
超聲檢查也是產前篩查的重要路徑之一,11例以超聲檢查異常為產前診斷指征納入研究后,確診染色體異常的超聲檢查表現如下:NT增厚4例(其中1例合并頭皮增厚),脈絡叢囊腫2例(其中1例合并右腎集合系統增寬、單臍動脈),結構異常2例,側腦室增寬、淋巴囊腫、心室強光斑各1例。文獻報道,超聲異常表現與胎兒染色體異常密切相關, 如NT增厚、心臟畸形、腎集合系統分離、脈絡叢囊腫、側腦室增寬、單臍動脈、腸管強回聲、淋巴囊腫、鼻骨異常等[9-10]。NT增厚提示胎兒染色體異常高風險,腎集合系統分離、腸管強回聲、肱骨或股骨長短等超聲軟指標異常有產前診斷意義,而單一胎兒心室強光斑或脈絡叢囊腫,需要結合血清學篩查進行評估[11-12]。單一超聲異常表現應追蹤隨訪,其可能因孕周增加而減小、消失或存在結構畸形。超聲檢查是產前胎兒畸形篩查的重要輔助手段,超聲異常表現越多,胎兒染色體異常可能性越大[13]。因此,當出現超聲檢查異常時,尤多個軟指標異常,建議行侵入性產前診斷檢查胎兒染色體核型。對于超聲發現的結構性異常,除分析染色體核型以外,也應建議咨詢相關專科、亞專科,以評估胎兒預后,并提出進一步補充檢查和隨診意見。目前中國胎兒超聲篩查孕周為18~24周,國內有機構試行早孕期11~13周系統胎兒超聲結構篩查,可將嚴重胎兒畸形產前診斷時間提前,減少孕婦身體及心理損害,但其對醫療條件及超聲醫師均有較高要求[14]。
三、年齡在胎兒染色體異常篩查中的意義
隨著全面開放二孩政策, 高齡孕婦數量逐漸增加, 高齡女性更易生育染色體異常胎兒,尤其是21-三體綜合癥[15]。本研究中,單純高齡為篩查指征時,異常核型檢出率為0。低齡組(<35歲)與高齡組(≥35歲)比較,高齡組染色體異常檢出率高于低齡組,但無統計學差異。血清學三聯篩查高風險者、NIPT高風險者及超聲檢查異常中,高齡組的染色體異常率均高于低齡組,但差異無統計學意義。雖然隨著年齡增加胎兒染色體異常風險升高,但多數唐氏綜合癥患兒是由年輕孕婦所生,因為年輕孕婦所占比例較大,有研究發現如果僅對35歲及以上的孕婦進行產前診斷,唐氏綜合癥的檢出率僅為21.6%[16]。因此,單純高齡不建議作為產前診斷獨立指征,但當高齡孕婦合并超聲異常或血清學篩查高風險建議直接行侵入性產前診斷。
四、夫妻一方患病或染色體異常在產前診斷中的意義
15例以夫妻一方患病或染色體異常為產前診斷指征病例中,確診胎兒染色體異常5例,其中3例平衡易位和1例9號染色體臂間倒位由父母遺傳而來,1例不平衡易位為新發突變。
分析胎兒染色體易位的原因:一由雙親遺傳而來,二在兩性配子形成過程中或受精卵結合前后突變而來。根據遺傳定律,平衡易位攜帶者生殖細胞在減數分裂時可形成18種配子,與正常配子結合后形成18種合子,其中僅1種正常,1種為平衡易位攜帶者,其余均為不平衡易位可導致流產、死胎或胎兒畸形。國內研究報道,染色體平衡易位攜帶者異常妊娠和正常妊娠(包括易位妊娠)的比例約為2~3:1;染色體不平衡易位胎兒多流產、胎死宮內或出生后出現生長發育異常,染色體平衡易位胎兒若孕期無異常,絕大多數出生后生長發育良好[17-18]。本研究中3例胎兒染色體平衡易位由親代遺傳而來,孕期產檢無異常,足月生產且生長發育良好,還有1例為不平衡易位,遺傳咨詢后選擇終止妊娠,引產胎兒結構異常(具體不詳)。近年來9號染色體臂間倒位被認為是人群中常見的染色體多態性,不涉及遺傳物質的改變及遺傳效應,但也有學者認為9號染色體臂間倒位可導致反復流產、死胎及胎兒畸形等臨床效應[1,19]。本研究中1例染色體9號染色體臂間倒位胎兒,孕期定期產檢無異常,早產,胎兒生長發育良好。對于雙親無臨床表型染色體異常者,建議早期行胎兒染色體核型分析,若胎兒染色體異常且遺傳自雙親,理論上無遺傳物質丟失,可建議孕婦超聲和產前檢查隨訪,密切觀察胎兒生長發育情況,若胎兒染色體異常不同于親代,建議專業遺傳咨詢,了解胎兒染色體異常致病風險。
綜上所述,NIPT是當前篩查胎兒染色體異常最有效的路徑,高風險孕婦必須建議行侵入性產前診斷。血清學三聯篩查高風險或/和超聲異常可有效提高胎兒染色體異常的檢出率,因此對于此類孕婦,應結合其病史給予充分知情咨詢,建議行侵入性產前診斷。高齡不建議作為羊膜腔穿刺術的獨立指征,若合并血清學篩查高風險或/和超聲異常建議行侵入性產前診斷。不良孕產史和夫妻一方患病或染色體異常,先行孕前遺傳咨詢,孕期夫妻雙方及胎兒染色體核型分析,必要時行家系分析。

