去骨瓣減壓術中以神經補片隔離顳肌對顱骨修補術的影響
袁士翔 王 楷
廣州市第十二人民醫院神經外科(廣州510620)
去骨瓣減壓術后的顱骨修補術是每個神經外科醫生常做的手術,目前常規的做法是,沿原切口進入,將頭皮和顳肌與其下面的硬腦膜剝離,然后植入鈦網或其它材料。手術中由于顳肌與其下的硬腦膜形成非常緊密的粘連,如此會有以下問題:①顳肌與硬腦膜的界面不易找到,分離時稍稍偏顳肌側,則出血多,且損傷顳肌,偏硬腦膜側則容易劃破硬腦膜,造成皮下積液[1];②手術時間長[2]; ③為止血而電凝顳肌的次數明顯增加,進一步損傷顳肌,使顳肌萎縮,影響外觀及咬合能力[3]。部分醫生為了解決這幾個問題,嘗試只將頭皮翻開,不剝離顳肌,直接將顳肌置于鈦網之下[4],這樣手術難度大大降低,出血少[5],然而改變了正常解剖層次,顳肌被鈦網壓迫,已出現咬合時顳肌疼痛[6]。
為此,我們對去骨瓣減壓術的關顱操作進行改進,以“天義福”生物膜覆蓋于自體硬腦膜表面,完全鋪滿骨窗,代替減張縫合,將德國“BRAUN”神經補片縫于顳肌顱骨附著面,將顳肌與硬腦膜完全隔離,使得后期顱骨修補術剝離肌皮瓣非常方便,手術時間大大縮短,顳肌保存良好,出血減少,取得較好的效果。
1 資料與方法
1.1 一般資料
2010年1月—2017年12月選擇23例具有去骨瓣減壓術手術指針且后期需行顱骨修補術的患者,男 15 例,女 8 例,年齡18~53歲,平均 44.7歲,疾病種類有三種,顱腦損傷、高血壓腦出血、顱內動脈瘤破裂出血。隨機分成治療組和對照組,治療組13例,使用新方法,對照組10例,使用傳統方法。
1.2 方法
1.2.1 去骨瓣減壓手術 所有患者根據血腫及腦損傷部位的不同,行相應的額顳頂部去骨瓣手術,術畢硬腦膜均使用人工硬腦膜予以減張縫合(我院均使用北京天新福醫療器材有限公司生產的天義福人工硬腦膜)。治療組另取一片4 cm×10 cm“BRAUN”神經補片,將其縱向剪成1 cm×10 cm的4條,沿顳肌纖維的走向扇形平鋪于顳肌內表面,縫合數針固定。縫合時要求①顳肌前后緣尤其是位于額骨顴突附近的和顳肌內表面確保被神經補片隔離;②神經補片要超出顳肌顱骨附著邊緣約1.5 cm,以便之后顱骨修補時剝離頭皮及時發現;保持神經補片無張力。
1.2.2 顱骨修補術 大部分患者在去骨瓣減壓術后2月后行顱骨修補術,治療組切開頭皮即可發現預留之神經補片,將補片保留于硬腦膜側,在肌皮瓣與神經補片之間先以單極電刀進行分離,稍有分離后,因顳肌與與神經補片粘連不緊密,可以剝離顳肌,直達骨窗最下緣。顳肌內面完全光滑,基本無出血。對照組按常規方法,全程以單極電刀進行分離肌皮瓣兩組患者在肌皮瓣分離完畢后,常規安裝鈦網,懸吊硬腦膜,關閉分層縫合皮瓣,皮下留置引流管,接負壓引流瓶。
1.2.3 統計分析 我們設置了幾個比較項目,能反映改進措施對顱骨修補術的手術過程和術后效果的改進,并進行統計分析。
①剝離肌皮瓣時間,術中出血量,術后引流量: 數據符合正態性及方差齊性,組間比較用兩獨立樣本t檢驗。
②術中硬腦膜破損,術后皮下積液: 用Fisher確切概率法比較治療組與對照組
③滿意度:外觀滿意度測評:分為主觀和客觀,滿意(40~50分)、一般(30~39 分)、不滿意(<30分),主客觀評分之和判定滿意度:滿意(80~100分)、一般(60~79分)、不滿意<60分)。組間比較用Wilcoxon秩和檢驗。
上述分析使用 SPSS 20.0軟件
2 結 果
我們設置了幾個比較項目,能反應改進措施對顱骨修補術的過程和效果改變,比較結果見表1~3。

表1神經補片防粘連對顱骨修補手術的影響

表2術中硬腦膜破損及術后皮下積液的比較 例(%)
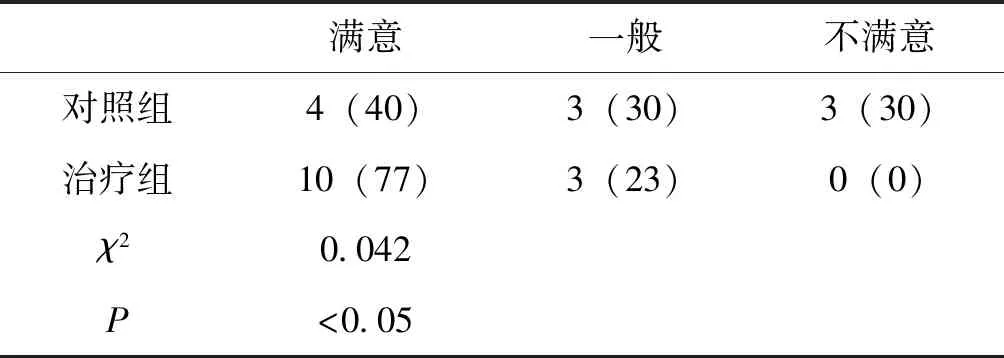
表3外觀滿意度比較 例(%)
治療組的剝離肌皮瓣時間、術中出血量、術后引流量幾個方面優于對照組,至于術中腦膜破損及術后積液,因例數不夠,無統計意義。而治療組術后外觀滿意度高于對照組。
3 討 論
去骨瓣減壓術目前是神經外科最常見的手術之一,廣泛應用于顱腦損傷、腦血管病等疾病的治療中。手術中對于硬腦膜的處理一般是減張縫合[2],其方式有兩種①顳肌筋膜與硬腦膜縫合,這種方法改變了局部的解剖層次,對二期顱骨修補完整剝離顳肌制造了一定的困難,并且顳肌顱骨附著面直接接觸腦組織,相當于作了顳肌貼附術,顳肌血管有可能與顳葉腦組織血管溝通,修補手術時剝離顳肌可能造成局部腦組織缺血甚至梗塞[3];②人工硬腦膜與自體硬腦膜減張縫合,這種方法無上種方法的缺點,但要嚴密縫合非常耗時[4];③我科使用天義福生物膜直接按骨窗大小及形狀修剪后貼附,這種方法可以節省手術時間,避免縫線引發癲癇,生物膜可以形成新生硬腦膜[5- 6],二期顱骨修補時,皮膚與新生硬腦膜易于分離,新生硬腦膜與自體硬腦膜融為一體,較厚實,不易在剝離時出現破損[7]。
然而,我們在顱骨修補時發現顳肌與新生硬腦膜依然緊密粘連,不易分離,為保證硬腦膜不出現破損,常常被迫保留少許顳肌與硬腦膜上,尤其在額骨顴突附近以及接近骨窗下緣顱底處[8-9]。這樣造成手術時間長,出血明顯增加,電凝顳肌次數劇增,術后顳肌萎縮明顯,影響美觀,為盡可能完整保留顳肌,易于在分離時劃破硬腦膜。
為避免以上問題,有醫生不分離顳肌,在鈦網塑形時留出一定空間,直接將鈦網置于顳肌上[10],但這種方法改變了局部的解剖層次,使得顳肌受壓,影響其功能,甚至出現張口受限,咀嚼時疼痛。
為此,我們在去骨瓣減壓術關顱階段,于顳肌顱骨附著面縫1~2片德國 “BRAUN”神經補片,大小為4 cm×10 cm,力求完全隔離顳肌與硬腦膜,并確保顱骨修補時我們可以在切開頭皮第一時間發現神經補片,明確顳肌的邊界,以及顳肌與硬腦膜的分界面[11]。因顳肌與神經補片粘連較疏松,分離難度大大降低,以手指即可分離,迅速到達骨窗下緣顴弓處[12]。顳肌顱骨附著面保持光滑,基本無出血,無需電凝止血,手術時間大為縮短。因為顳肌完整保留,并大大減少被電凝次數,術后顳肌萎縮減輕,修補后顳窩塌陷減輕,尤其是額骨顴突附近,明顯飽滿優于對照組[13-14]。而顳肌下的硬腦膜因神經補片的保護,基本不會出現破損現象。
筆者認為,在去骨瓣減壓術中以神經補片隔離顳肌對二期顱骨修補術有明顯的幫助,是為改進和完善去骨瓣減壓術作出了一種有益的探索。不足之處是,神經補片之設計初衷并非此用途,它仍與顳肌有一定粘連,尤其是二期顱骨修補術距去骨瓣減壓術時間較長時(大于3個月),另外其價格較昂貴。因此,今后如果能出現更專業的產品作此用途,效果可能更好。

