慢性腰痛患者年齡和腰椎關節突關節骨性關節炎相關性研究
王冠華 王蕭楓葉小雨 許兵 趙奔前 徐盛杰
腰椎關節突關節骨性關節炎(Lumbar facet joint osteoarthritis,LFJOA)引起的腰痛給醫療保健系統帶來了較大的負擔,多達50%的個人在生活中的某個時候會經歷關節炎性腰痛[1]。基于人群的流行病學研究認為幾個潛在的影像學診斷腰椎關節突關節骨性關節炎的危險因素,包括年齡大、肥胖等[2]。目前國內外基于年齡對LFJOA的影響的研究均以整體代替,不考慮各個節段的解剖差異及力學差異[3-4],而兩個關節突關節與腰椎間盤共同構成三關節復合體,組成脊柱運動節段,以往研究均忽略椎間盤退變在LFJOA發生發展隨年齡變化中可能存在的影響。本研究從臨床出發,以慢性腰痛患者為研究對象,運用MRI和CT檢查對椎間盤退變和腰椎關節突關節退變進行評估,按年齡對研究對象進行分組比較,探究各個節段LFJOA發生率在各年齡組中是否存在差異,各年齡組中LFJOA發生率是否受椎間盤退變的影響,各年齡組LFJOA和椎間盤退變是否相關。
1 資料與方法
1.1 一般資料 收集2017年1月至2018年4月期間因腰痛至本院就診并行腰椎MRI和CT檢查的患者460例。患者平均年齡(58.99±14.12)歲;其中男212例占46.1%,平均年齡(58.92±15.47)歲;女248例占53.9%,平均年齡(59.05±12.89)歲。按年齡分組,其中年齡<40歲38例(8.3%),40~49歲79例(17.2%),50~59歲106例(23.0%),60~69歲135例(29.3%),≥70歲102例(22.2%),各組間年齡、性別比較差異均無統計學意義(P>0.05)。納入標準:(1)年齡>18歲。(2)腰痛>3個月。(3)行腰椎CT和MRI檢查。排除標準:既往腰椎手術史、腰椎骨折、脊柱腫瘤、感染和畸形、明顯腰椎間盤突出、腰椎管狹窄、滑脫等疾病。剔除標準:(1)不符合納入標準,或符合排除標準者。(2)病歷資料記錄不完整者。
1.2 方法 (1)椎間盤的影像學評估:根據Pfirrmann[5]腰椎間盤退變MRI分級標準(表1)對椎間盤進行評估分級;并將Ⅰ、Ⅱ級計為無退變,Ⅲ-Ⅴ級計為退變。(2)關節突關節影像學評估:根據Weishuapt[6]腰椎關節突關節骨性關節炎分級標準(表2)對腰椎關節突關節進行評估分級;并將0、1級計為無骨關節炎,2、3級計為骨性關節炎。所有的影像學評估均由1名骨科醫生和1名放射科醫生在本院的影像歸檔和通信系統(PACS)上單獨完成,且每個患者的椎間盤評估與小關節評估分開進行。關節突關節的分級選擇嚴重的一側作為最終結果。而當2例評估者的結果不一致時,交由另一個骨科醫生再次分級,對比前面分級并討論出一致結果。
1.3 主要觀察指標 慢性腰痛患者不同年齡組腰椎關節突關節骨性關節炎發病率的差異,腰椎間盤退變與腰椎關節突關節骨性關節炎的相關性。

表1 Pfirrmann腰椎間盤退變MRI 分級標準

表2 weishuapt腰椎關節突關節骨性關節炎CT分級標準
1.4 統計學方法 采用SPSS 22.0統計軟件。計量資料以(x±s)表示,組間比較采用t檢驗;運用χ2檢驗比較各年齡組腰椎關節突關節骨性關節炎發病率的差異性;運用Spearman秩相關判斷各年齡組中椎間盤退變和腰椎關節突關節骨性關節炎相關性。P<0.05為差異有統計學意義。
2 結果
2.1 不同年齡組各個腰椎節段關節突關節骨性關節炎發病率比較 見表3。

表3 不同年齡組各個腰椎節段關節突關節骨性關節炎發病率比較[n(%)]
2.2 腰椎間盤退變和LFJOA相關性分析 對每例患者的L3-S1節段關節突關節進行評估的同時對椎間盤進行評估,并按年齡分組比較在已有椎間盤退變的節段中LFJOA發病率,結果顯示除了L3/4節段各組間差異無統計學意義(P>0.05),其余節段各組間差異性有統計學意義(P<0.05),見表4。相關性分析顯示各組中椎間盤退變和LFJOA相關性無統計學意義(P>0.05),兩者無相關性,見表5。
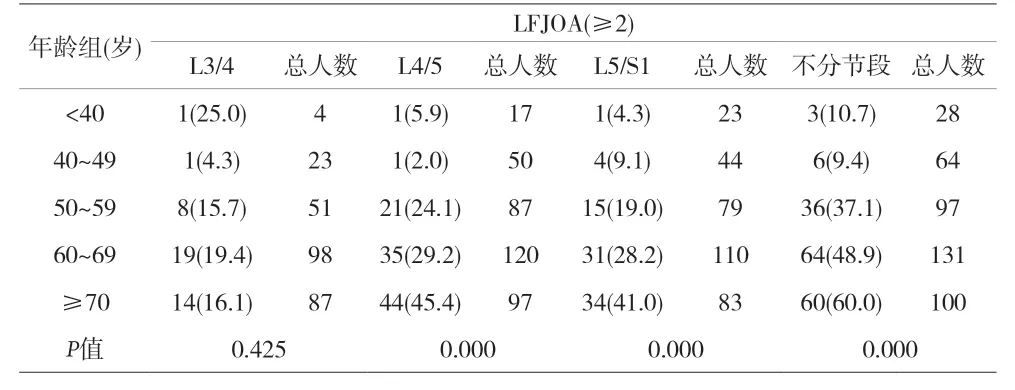
表4 不同年齡組已有椎間盤退變的節段中關節突關節骨性關節炎發病率比較[n(%)]
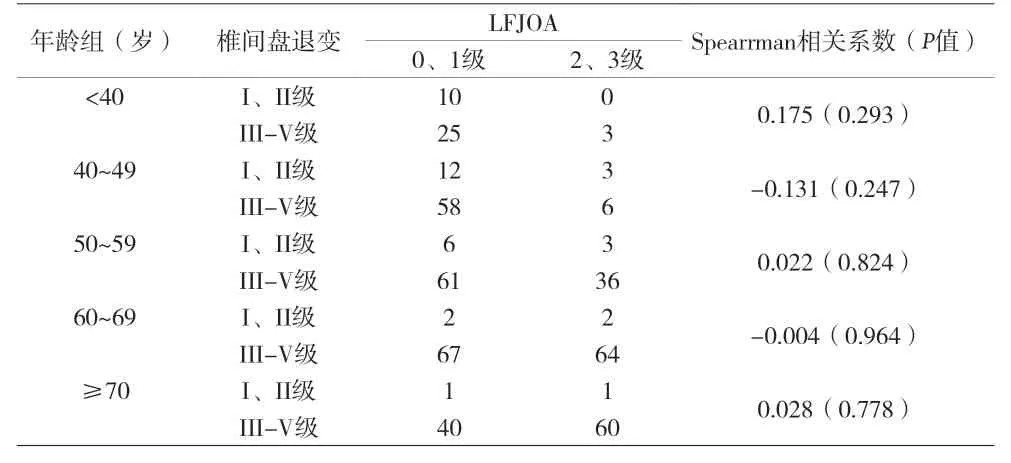
表5 不同年齡組中椎間盤退變和腰椎關節突關節骨性關節炎的相關性
3 討論
LFJOA可表現為關節突關節骨贅形成、關節間隙狹窄和骨質改變等征象。LFJOA常是在年齡、應力異常、椎間盤退變、創傷等多種因素作用下引起的關節突關節血液供應破壞或應力改變,進而出現關節軟骨變薄剝落、骨質吸收、軟骨下骨硬化等一系列復雜病理過程[7]。年齡對于LFJOA的影響國內外多有研究,本研究考慮腰椎各節段所處的解剖位置不同,所承受的運動學特性不同[8],從整體(不分階段:任何一個節段任何一側關節突關節滿足LFJOA分級≥2即確定該患者有LFJOA)和分節段對各個年齡組LFJOA發病率進行比較,整體比較的結果與以往研究一致[3-4],LFJOA發病率隨著年齡增加而增加;而各個節段比較雖然各組總體差異具有顯著性,但是對于<50歲的患者L3/4和L4/5節段LFJOA發病率并未隨年齡增加而增加,而L5/S1節段發病率隨年齡增加,證明了高齡是LFJOA的危險因素,同時也證明各個節段之間LFJOA隨年齡變化并不一致。
臨床影像學研究證實腰椎間盤與腰椎關節突關節退變常伴隨存在[9],說明兩者密不可分;應力改變作用于腰椎三關節復合體,其在椎間盤退變和關節突關節退變中的作用是否受到彼此影響;本研究對每個患者L3-S1椎間盤進行評估分級,將分級III-V級定為椎間盤退變,在已有椎間盤退變的患者整體比較顯示總體差異有顯著性意義,但是在以后椎間盤退變的節段分節段比較顯示L3/4節段各組間總體無顯著性差異,<50歲的患者L4/5節段LFJOA發病率不隨年齡增加,L5/S1節段LFJOA發病率隨年齡增加而增加,證明了高齡是LFJOA的危險因素不受椎間盤退變所影響,各個節段之間LFJOA隨年齡變化并不一致。各個年齡組中椎間盤退變和LFJOA相關性分析無統計學意義,各年齡組中LFJOA嚴重程度不隨椎間盤退變嚴重程度增加而增加,進一步證明高齡是LFJOA的危險因素不受椎間盤退變影響。
綜上所述,高齡作為LFJOA危險因素不受椎間盤退變影響,對于年輕患者LFJOA發生是否受到椎間盤退變影響,是否與椎間盤退變和LFJOA退變過程不一致有關,有待進一步研究證明。

