LASIK術后遠期干眼與高階像差改變及對視覺質量的影響
李佳佳,郭永越,蘇樂琪,蘇銳鋒,郭立濤,李曉紅,譚小波
0引言
自2005年以來,角膜屈光手術量一直呈爆發式增長,年均超過95萬例。準分子激光原位角膜磨鑲術(laserinsitukeratomileusis,LASIK)作為一種安全、有效、可預測的矯正近視治療方法,在過去的幾十年中得到了廣泛應用,是迄今施行最多的角膜屈光手術[1]。飛秒激光在角膜屈光手術中所扮演的角色越來越重要,LASIK手術的存量患者已超過數百萬例。對如此大基數患者的調查發現,LASIK會引起一些不良事件,其中最常見的是術后干眼。大多數干眼可以自行緩解,但部分患者會轉為慢性干眼并嚴重影響患者的生活質量[2]。另外,雖然LASIK使絕大多數患者的視力得到有效提高,但也會改變患者眼部像差特別是高階像差(higher order aberrations,HOAs),進而影響患者的視覺質量。而據2007年國際干眼工作組的結論,干眼造成的淚膜分布不均勻或穩定性下降也可以改變眼部HOAs進而影響患者的視覺質量[3-4]。近視患者LASIK術后遠期干眼和HOAs會發生怎樣的改變,二者之間存在什么樣的作用,這種作用對患者的視覺質量究竟產生何種影響,迄今未見報道。因此,本研究對部分近視患者LASIK術后5a干眼、HOAs和視覺質量等進行隨訪,現將結果報告如下。
1對象和方法
1.1對象本研究選取2008-06/2010-06在我院雙眼接受LASIK手術并隨訪5a的近視患者58例116眼,其中男28例56眼、女30例60眼,年齡18~35(平均28.5±2.7)歲。所有患者均為初次接受手術,既往無眼部手術、外傷及炎癥病史,無重度干眼,不合并糖尿病、結締組織病,術中未出現并發癥,術后未長期使用除人工淚液以外的滴眼液或服用可能導致干眼的藥物,能夠按時隨訪并配合相關檢查。本研究遵循《赫爾辛基宣言》要求,經由我院倫理委員會審核批準,符合醫學倫理原則,患者本人簽署知情同意書。
1.2方法LASIK手術操作采用193nm氟化氬準分子激光行常規切削。術前3min 5g/L鹽酸丙美卡因眼液滴眼2次,開瞼器開瞼,用微形角膜刀做角膜板層切開,蒂保留在鼻側,瓣厚130μm,掀開瓣后,行準分子激光切削,切削直徑6.5mm。激光切削完畢后,將角膜瓣復位,沖洗角膜瓣下的碎屑。所有手術均由同一醫師以同一臺機器完成。術后1g/L氟米龍滴眼液,第1wk每天4次,以后每周減少1次,共4wk;5g/L左氧氟沙星滴眼液1wk;3g/L玻璃酸鈉滴眼液3mo,根據具體情況調整使用時間。
觀察指標:分別于術前和術后1、3、5a,記錄患者的裸眼視力(uncorrected visual acuity,UCVA)和等效球鏡(spherical equivalent, SE),同時詢問患者病史和癥狀并填寫眼表疾病指數(ocular surface disease index,OSDI)調查問卷[5],該問卷包含眼部癥狀、視覺功能及環境觸發因素三個維度,共12項,每項0~4分,總積分=各維度積分之和×25/答題數,滿分100分。HOAs檢測采用OPD-SCAN像差儀連續測量3次,測量過程按操作規范進行。HOAs測量分別在患者瞬目后0s和10s進行,測量時采集角膜中央4mm直徑區域的數據,像差表達方式采用儀器自帶軟件生成的Zernik系數,定量分析角膜前表面的總HOAs均方根、三階彗差、三階三葉草、四階球差。隨后進行干眼相關檢測,先后順序分別為淚膜破裂時間(break-up time,BUT)、角結膜熒光素染色(fluorescein staining,FL)和淚液分泌試驗I(Schirmer’s I test,SⅠt),每兩項檢查間隔2~10min。所有詢問及檢查均在上午10∶00~下午4∶00,室溫18℃±2℃、濕度65%±2%環境下由同一醫師完成。
表1 LASIK術前后不同時間干眼發病情況眼(%)

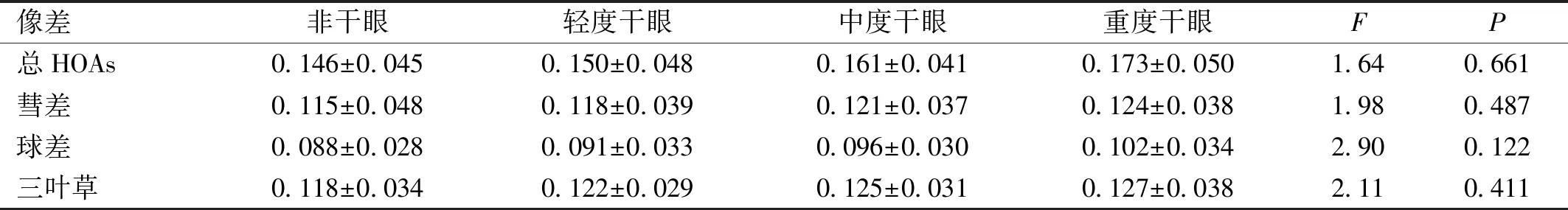
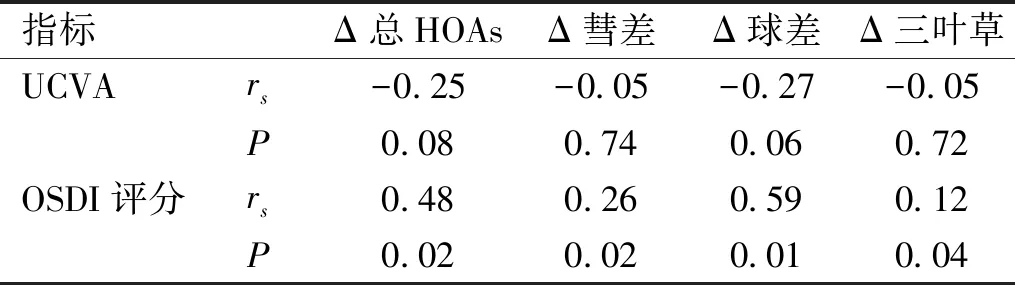
干眼診斷標準依據中華醫學會眼科學分會角膜病學組2013年干眼臨床診療專家共識:(1)有干燥感、異物感、燒灼感、疲勞感、不適感、視力波動等主觀癥狀之一和BUT≤5s或SⅠt≤5mm/5min可診斷干眼;(2)有干燥感、異物感、燒灼感、疲勞感、不適感、視力波動等主觀癥狀之一和5s 2.1 LASIK術前和術后干眼發病率及干眼程度構成術后1、3、5a干眼發病率分別為52.6%(61眼)、45.7%(53眼)和41.4%(48眼),均高于術前35.3%(41眼)。其中輕度干眼占多數,但構成比逐年減少,中度和重度干眼的構成比則逐年提高,其中以重度干眼增加最為明顯,術后5a達到術后1a的約2.5倍(16.7%vs6.6%),見表1。 2.2 LASIK手術前后各檢測指標比較患者手術前后各時間點UCVA和SE總體差異均有統計學意義(P<0.05,表2),術后各時間點UCVA高于術前,差異有統計學意義(t術前 vs 1a=1.970,P術前 vs 1a<0.001;t術前 vs 3a=1.970,P術前 vs 3a<0.001;t術前 vs 5a=1.970,P術前 vs 5a<0.001),SE低于術前,差異有統計學意義(t術前 vs 1a=1.970,P術前 vs 1a<0.001;t術前 vs 3a=1.970,P術前 vs 3a<0.001;t術前 vs 5a=1.970,P術前 vs 5a<0.001),但術后各時間點間比較UCVA和SE差異均無統計學意義(UCVA:t1a vs 3a=1.970,P1a vs 3a=0.667;t1a vs 5a=1.970,P1a vs 5a=0.106;t3a vs 5a=1.970,P3a vs 5a=0.071;SE:t1a vs 3a=1.970,P1a vs 3a=0.093;t1a vs 5a=1.970,P1a vs 5a=0.073;t3a vs 5a=1.970,P3a vs 5a=0.712)。 手術前后各時間點OSDI評分總體差異有統計學意義(P<0.05,表2),術后各時間點均高于術前,差異有統計學意義(t術前 vs 1a=1.970,P術前 vs 1a<0.001;t術前 vs 3a=1.970,P術前 vs 3a<0.001;t術前 vs 5a=1.970,P術前 vs 5a<0.001)。術后各時間點兩兩比較差異有統計學意義(t1a vs 3a=1.970,P1a vs 3a<0.001;t1a vs 5a=1.970,P1a vs 5a<0.001;t3a vs 5a=1.970,P3a vs 5a<0.001)。 指標術前術后1a術后3a術后5aFPUCVA(LogMAR)0.732±0.1240.058±0.0910.025±0.1200.042±0.15022.350.011SE(D)-4.682±1.544-0.259±0.121-0.295±0.196-0.306±0.25415.530.032OSDI評分(分)10.003±1.46211.416±0.49616.495±2.82120.252±2.54020.610.013SⅠt (mm/5min)14.382±6.2419.221±4.61011.540±8.32213.432±4.20618.340.024BUT(s)8.402±2.6405.242±1.5246.011±3.2966.897±3.40817.890.020像差(0s) 總HOAs0.080±0.0350.105±0.0280.141±0.0230.152±0.05215.880.034 彗差0.072±0.0300.090±0.0060.102±0.0250.120±0.05619.770.026 球差0.016±0.0120.052±0.0300.080±0.0200.091±0.03221.090.013 三葉草0.057±0.0210.074±0.0330.096±0.0400.121±0.05618.170.028像差(10s) 總HOAs0.132±0.0230.220±0.0430.310±0.0520.370±0.06917.710.022 彗差0.093±0.0340.112±0.0250.180±0.0550.196±0.06219.910.015 球差0.031±0.0060.125±0.0460.179±0.0240.187±0.03126.120.002 三葉草0.063±0.0220.120±0.0190.165±0.0380.189±0.04921.040.014 像差非干眼輕度干眼中度干眼重度干眼FP總HOAs0.146±0.0450.150±0.0480.161±0.0410.173±0.0501.640.661彗差0.115±0.0480.118±0.0390.121±0.0370.124±0.0381.980.487球差0.088±0.0280.091±0.0330.096±0.0300.102±0.0342.900.122三葉草0.118±0.0340.122±0.0290.125±0.0310.127±0.0382.110.411 手術前后各時間點SⅠt與BUT總體差異均有統計學意義(P<0.05,表2)。同術前相比,SⅠt術后1、3a均低于術前,差異有統計學意義(SⅠt:t術前 vs 1a=1.970,P術前 vs 1a<0.001;t術前 vs 3a=1.970,P術前 vs 3a=0.004),但術后5a與術前相比差異無統計學意義(t術前 vs 5a=1.970,P術前 vs5 a=0.175)。同術前相比,BUT術后各時間點均低于術前,差異有統計學意義(t術前 vs 1a=1.970,P術前 vs 1a<0.001;t術前 vs 3a=1.970,P術前 vs 3a<0.001;t術前 vs 5a=1.970,P術前 vs5 a<0.001)。術后各時間點兩兩比較差異均有統計學意義(SⅠt:t1a vs 3a=1.970,P1a vs 3a=0.009;t1a vs 5a=1.970,P1a vs 5a<0.001;t3a vs 5a=1.970,P3a vs 5a=0.030;BUT:t1a vs 3a=1.970,P1a vs 3a=0.023;t1a vs 5a=1.970,P1a vs 5a<0.001;t3a vs 5a=1.970,P3a vs 5a=0.045)。 手術前后各時間點瞬目后0s的總HOAs和各階像差總體差異均有統計學意義(P<0.05,表2),術后各時間點瞬目后0s的總HOAs和各階像差均高于術前,差異有統計學意義(均P<0.001),術后不同時間點瞬目后0s的總HOAs和各階像差兩兩比較,差異有統計學意義(均P<0.001),其中以球差改變最為顯著。 手術前后各時間點瞬目后10s的總HOAs和各階像差總體差異均有統計學意義(P<0.05,表2),術后各時間點瞬目后10s的總HOAs和各階像差均高于術前,差異有統計學意義(均P<0.001),術后不同時間點瞬目后10s的總HOAs和各階像差兩兩比較,差異有統計學意義(均P<0.001),其中以球差改變最為顯著。 手術前后各時間點瞬目后10s獲取的總HOAs和各階像差均高于瞬目后0s,差異有統計學意義(術前:tHOAs=1.970,PHOAs<0.001,t彗差=1.970,P彗差<0.001,t球差=1.970,P球差<0.001,t三葉草=1.970,P三葉草=0.034;術后1a:tHOAs=1.970,PHOAs<0.001,t彗差=1.970,P彗差<0.001,t球差=1.970,P球差<0.001,t三葉草=1.970,P三葉草<0.001;術后3a:tHOAs=1.970,PHOAs<0.001,t彗差=1.970,P彗差<0.001,t球差=1.970,P球差<0.001,t三葉草=1.970,P三葉草<0.001;術后5a:tHOAs=1.970,PHOAs<0.001,t彗差=1.970,P彗差<0.001,t球差=1.970,P球差<0.001,t三葉草=1.970,P三葉草<0.001),也以球差改變最為顯著。 2.3 LASIK術后5a非干眼患者和不同程度干眼患者瞬目后0s獲取的高階像差比較術后5a,非干眼患者和不同程度干眼患者瞬目后0s獲取的總HOAs和各階像差間差異無統計學意義(P>0.05,表3)。 2.4 LASIK術后5a非干眼患者和不同程度干眼患者瞬目后10s獲取的高階像差比較術后5a,雖然非干眼患者及不同程度干眼患者瞬目后10s獲取的總HOAs和各階像差總體比較差異均有統計學意義(P<0.05),但輕度干眼患者與非干眼患者間各像差的差異無統計學意義(t總HOAs=1.988,P總HOAs=0.078;t彗差=1.988,P彗差=0.057;t球差=1.988,P球差=0.139;t三葉草=1.988,P三葉草=0.148),而中度和重度干眼患者均高于非干眼患者,差異有統計學意義(中度干眼與非干眼患者比較:t總HOAs=1.988,P總HOAs<0.001,t彗差=1.988,P彗差<0.001,t球差=1.988,P球差<0.001,t三葉草=1.988,P三葉草<0.001;重度干眼與非干眼患者比較:t總HOAs=1.993,P總HOAs<0.001,t彗差=1.993,P彗差<0.001,t球差=1.993,P球差<0.001,t三葉草=1.993,P三葉草<0.001),見表4。 表4 術后5a非干眼患者和不同程度干眼患者瞬目后10s獲取的高階像差比較 像差非干眼輕度干眼中度干眼重度干眼FP總HOAs0.314±0.0580.341±0.0650.471±0.0600.512±0.06819.650.021彗差0.133±0.0340.151±0.0450.214±0.0520.271±0.04327.010.007球差0.093±0.0300.104±0.0250.172±0.0330.224±0.04018.920.026三葉草0.128±0.0450.144±0.0360.208±0.0350.286±0.03919.340.028 表5 術后5a干眼患者視力、OSDI評分與各像差改變量間相關性 指標Δ總HOAsΔ彗差Δ球差Δ三葉草UCVArs-0.25-0.05-0.27-0.05P0.080.740.060.72OSDI評分rs0.480.260.590.12P0.020.020.010.04 注:Δ:瞬目后10s與瞬目后0s測量差值。 2.5 LASIK術后5a干眼患者視力和OSDI評分與兩獲取時間點各階像差差值間的相關性分析術后5a干眼患者兩個時間點獲取的總HOAs和各階像差差值與UCVA不相關,但與OSDI評分正相關,見表5。 LASIK可以有效提高患者的視力,但患者的視覺質量卻不一定能同步提升,一些患者在LASIK術后多年雖然視力正常但仍抱怨視物模糊、眩光或夜視力下降。本研究中,患者術后5a內UCVA大致正常,SE結果也顯示沒有出現明顯的屈光回退,但視覺功能OSDI評分卻隨時間延長而增加,說明患者的視覺質量在持續下降。為什么會出現這種現象?Chalita等[7]指出LASIK術后患者眼部總像差減少而HOAs增加,由于低階像差占總像差的絕大部分,HOAs僅占一小部分,故術后眼部總像差的減小從另一角度證明了LASIK的有效性。雖然HOAs在波前像差總量中所占比例很小,但對視覺質量的影響卻很大,手術可以增大眼部的HOAs且加大各階像差之間的差異從而造成視覺質量下降。HOAs增加的原因很多,包括角膜切削直徑過大、偏心切削、角膜曲率不規則改變、角膜損傷后的修復等,其中最主要的是角膜非球面改變[8-9]。研究發現,角膜非球面改變在角膜屈光手術后早期比較明顯,隨著角膜組織的修復,多數在6mo內逐漸恢復[10],而本研究中,患者的總HOAs和各階像差在術后5a內持續升高,說明手術不但使眼部HOAs增加,且這種影響長期存在,而這不能僅以角膜的非球面改變加以解釋。在前期研究中發現LASIK術后干眼也長期存在[9]。從遠期看,這種干眼并未表現為淚液分泌量減少,而是表現為淚膜穩定性下降,而淚膜穩定性與HOAs密切相關,淚膜不穩定而易發生破裂造成角膜相應區域變薄,在淚膜破裂的邊緣光路發生改變使眼部像差特別是HOAs增大[11]。因此,我們推測LASIK術后遠期干眼造成的淚膜穩定性下降可能是患者眼部HOAs上調的一個重要原因。 為此,我們觀察了LASIK手術前后患者瞬目后0s和10s的HOAs,這兩個時間點分別代表淚膜形成和完全破裂的時刻,有助于理解淚膜穩定性對HOAs的影響。Koh[12]發現正常人瞬目后5s眼部總HOAs較瞬目后0s增加約44%。在本研究中,術前患者瞬目后10s獲取的總HOAs較瞬目后0s增加約65%,比Koh的結果略高,可能是因為我們檢測的時間點稍延后或納入手術的患者中有少量干眼患者。術后5a患者瞬目后10s的總HOAs較術前瞬目后10s增加約180%,較術后瞬目后0s增加約143%,即術后淚膜穩定性下降引起的HOAs增量占HOAs全部增量的近80%,說明LASIK術后遠期患者淚膜穩定性下降是造成眼部HOAs增高的主要原因。 Jung等[13]曾分析LASEK手術前后HOAs改變,發現非干眼和干眼患者瞬目后0s的像差沒有差別,而干眼患者瞬目后10s的總HOAs、彗差和三葉草像差均明顯高于非干眼患者。雖然李玉珍等[14]認為LASIK和LASEK兩種手術方式對術后HOAs的影響沒有差異,但其結論僅限于術后早期。實際上,造成LASIK術后HOAs增高的因素要復雜于LASEK,其中之一便是LASIK術后干眼的嚴重程度要明顯高于LASEK[15],如在本研究中,LASIK術后5a干眼發病率高達41.4%,且中重度干眼的構成比還在逐年提高。我們比較了術后5a非干眼患者和不同程度干眼患者的HOAs,發現這些患者瞬目后0s獲取的總HOAs和各階像差沒有差別,而瞬目后10s獲取的總HOAs和各階像差卻不同:雖然輕度干眼患者與非干眼患者間沒有明顯差別,但中重度干眼患者卻明顯高于非干眼患者,其中以球差最為顯著,說明LASIK術后遠期中重度干眼引起患者眼部以球差為主的HOAs增高。Oshika等[16]發現LASIK術后像差較術前增高,且以彗差和球差為主,但并沒有考慮干眼對HOAs的影響。彗差是因眼瞼重力產生的壓力和淚膜質量造成淚膜在角膜表面垂直方向和水平方向非對稱擴步而形成,球差則是因淚膜穩定性下降引起角膜中心區域淚膜變薄速度早于角膜周邊而形成,而本研究中患者的淚液分泌量并沒有減少而只是淚膜穩定性下降,因此LASIK術后HOAs增加以球差最為顯著。 干眼參與LASIK術后遠期患者眼表健康的惡化和矯治效果的下降,但其在LASIK上調患者HOAs并引起視覺質量下降中扮演什么角色卻不得而知。在分析LASIK術后患者視覺質量與HOAs相關性時,我們采用了瞬目后兩個時間點像差的差值以避免淚膜以外其他因素的影響。結果發現術后5a干眼患者總HOAs和各階像差的差值與UCVA不相關,但與視覺功能OSDI評分正相關,其中總HOAs和球差的差值與視覺功能OSDI評分中等相關,彗差和三葉草與其弱相關,該結果與前面描述的LASIK術后HOAs增加以球差為主相對應。HOAs是評價總體視覺質量的指數,球差和彗差一般影響中心視力,但球差對于視覺質量特別是夜視力的影響要高于彗差[17],故球差增加可能是HOAs中引起患者視覺質量下降的主要原因。 綜上所述,LASIK使患者眼部的HOAs發生了長期而復雜的改變。術后遠期患者干眼引起淚膜穩定性下降使患者眼部HOAs增加并最終導致患者視覺質量下降,其中球差的顯著增加可能是造成患者視覺質量下降的主要原因。然而,影響眼部像差的因素不僅限于干眼,還包括屈光度、晶狀體調節等,由于本研究以角膜前表面像差代表人眼總體像差,而術后角膜前表面和全眼的球面像差變化并不完全一致,通過角膜像差的測量來代表人眼的視覺質量是具有局限性的,因此我們希望能更充分地考慮人眼整體像差成分中的交互作用以便對手術效果的影響作更詳細地分析。
2結果





3討論

