射血分數中間范圍值與射血分數降低的心力衰竭并缺血性心肌病患者臨床特征及預后的對比研究
鄧詩武,王秋林
心力衰竭(heart failure,HF)是多種心血管疾病的終末階段,據估算我國約有450萬例HF患者[1]。臨床上將左心室射血分數(left ventricular ejection fraction,LVEF)<40%的HF定義為射血分數降低的心力衰竭(heart failure with reduced ejection fraction,HFrEF),將LVEF≥50%的HF定義為射血分數保留的心力衰竭(heart failure with preserved ejection fraction,HFpEF)[2]。《2016 ESC指南:急慢性心力衰竭的診斷與治療》[3]中將LVEF為40%~49%的HF定義為射血分數中間范圍值的心力衰竭(heart failure with mid-range ejection fraction,HFmrEF)。相較于HFrEF和HFpEF,長期以來HFmrEF并未受到臨床足夠重視。近期研究發現,HFmrEF患者遠期預后較差,而與HFpEF患者相比,HFmrEF患者中存在缺血性心肌病(ischemic cardiomyopathy,ICM)者比例較高[4-5]。本研究旨在對比分析HFmrEF與HFrEF并ICM患者的臨床特征及預后,以期提高HFmrEF并ICM的臨床診治水平。
1 對象與方法
1.1 研究對象 連續選取2016年3月—2017年3月成都市新都區人民醫院收治的HFmrEF并ICM患者70例作為HFmrEF組,另選取同期HFrEF并ICM患者52例作為HFrEF組,HFrEF、HFmrEF的診斷符合《2016 ESC指南:急慢性心力衰竭的診斷與治療》[3]中的診斷標準。納入標準:(1)紐約心臟病協會(NYHA)分級Ⅱ~Ⅳ級;(2)年齡>40歲。排除標準:(1)有活動性消化性潰瘍者;(2)近3個月內發生急性心肌梗死者;(3)合并腫瘤者;(4)伴有嚴重凝血功能障礙者;(5)合并嚴重肝、腎功能不全者;(6)隨訪資料不完整者。所有患者及其家屬對本研究知情并簽署知情同意書。
1.2 觀察指標
1.2.1 一般資料收集 收集兩組患者一般資料,包括年齡、性別、體質指數(BMI)、血壓、心率、吸煙史、NYHA分級及合并癥。
1.2.2 實驗室檢查指標 采集兩組患者入院后第2天清晨空腹靜脈血5 ml,采用全自動蛋白質分析儀(鄭州安圖生物公司生產)檢測肌鈣蛋白I(TnI)、血紅蛋白及清蛋白,采用邁瑞BC-5800全自動血細胞分析儀檢測白細胞計數(WBC),采用貝克曼5811全自動生化分析儀(美國貝克曼公司生產)檢測膽紅素、尿素氮、肌酐、尿酸、胱抑素C(Cys-C),采用均相酶免疫測定法檢測總膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C),采用葡萄糖氧化酶法檢測空腹血糖(FPG),采用Triage免疫分析儀(美國Biosite公司生產)檢測腦鈉肽(BNP)。
1.2.3 出院后用藥情況 記錄兩組患者出院后用藥情況,主要包括阿司匹林、血管緊張素轉換酶抑制劑/血管緊張素Ⅱ受體阻滯劑(ACEI/ARB)、β-受體阻滯劑、利尿劑、他汀類藥物、地高辛及硝酸酯類藥物。
1.3 隨訪 記錄兩組患者住院時間、住院期間全因死亡情況;出院后兩組患者均采用電話或門診隨訪1年,記錄主要不良心血管事件(major adverse cardiovascular events,MACEs),包括住院期間死亡、心力衰竭再住院。
1.4 統計學方法 采用SPSS 22.0統計學軟件進行數據處理,符合正態分布的計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗;不符合正態分布的計量資料以M(QR)表示,組間比較采用非參數檢驗;計數資料分析采用χ2檢驗或Fisher's確切概率法;等級資料分析采用秩和檢驗;繪制兩組患者隨訪1年生存率的Kaplan-Meier生存曲線,并進行log-rank檢驗。以(雙側)P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 兩組患者女性比例、BMI、收縮壓、舒張壓、心率、吸煙史、NYHA分級及糖尿病、COPD、慢性腎臟病(CKD)、高尿酸血癥、貧血、腦梗死發生率比較,差異無統計學意義(P>0.05);HFmrEF組患者年齡大于HFrEF組,高血壓、心房顫動、高脂血癥發生率高于HFrEF組,差異有統計學意義(P<0.05,見表1)。
2.2 實驗室檢查指標 兩組患者TnI、血紅蛋白、清蛋白、WBC、尿素氮、肌酐、尿酸、Cys-C、TC、TG、LDL-C、FPG及BNP比較,差異無統計學意義(P>0.05);HFmrEF組患者膽紅素、HDL-C、Hcy低于HFrEF組,差異有統計學意義(P<0.05,見表2)。
2.3 出院后用藥情況 兩組患者出院后使用阿司匹林、ACEI/ARB、β-受體阻滯劑、利尿劑、他汀類藥物、地高辛及硝酸酯類藥物者所占比例比較,差異無統計學意義(P>0.05,見表3)。
2.4 住院時間、住院期間全因死亡率及隨訪期間MACEs發生率 兩組患者住院時間、住院期間全因死亡率及隨訪期間MACEs發生率比較,差異均無統計學意義(P>0.05,見表4)。
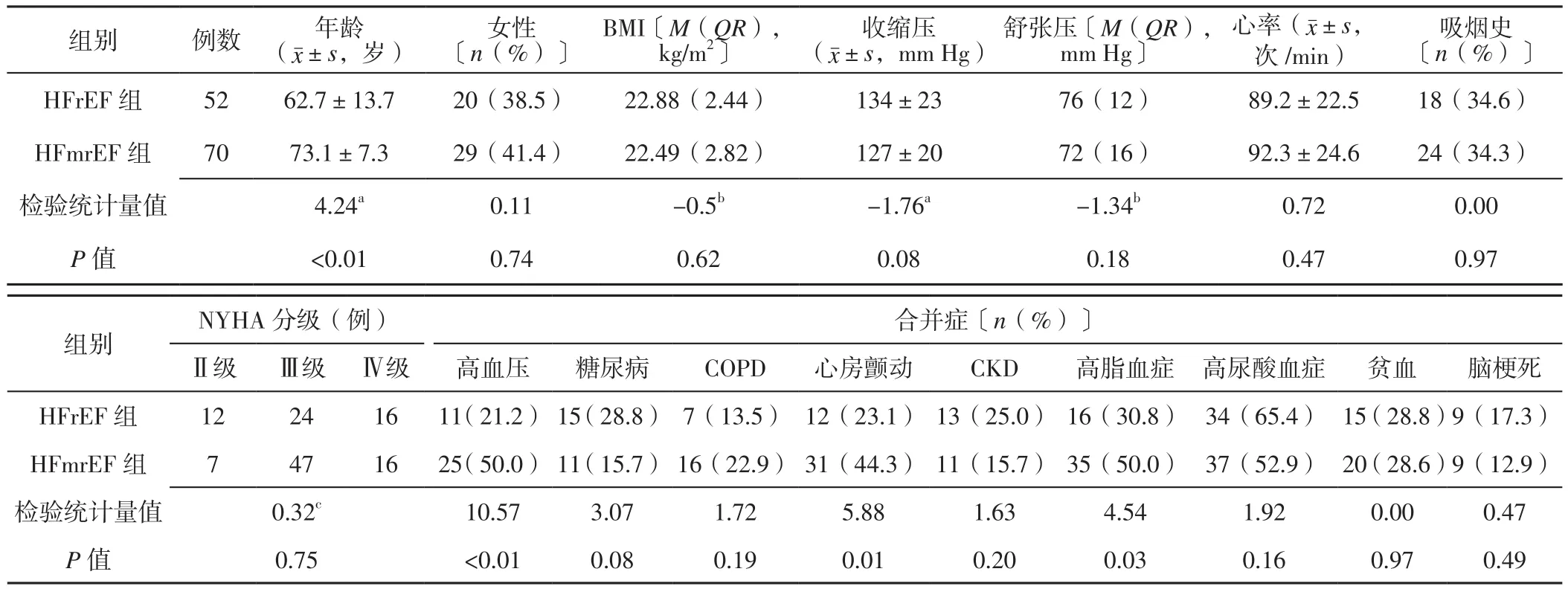
表1 兩組患者一般資料比較Table 1 Comparison of general information between the two groups
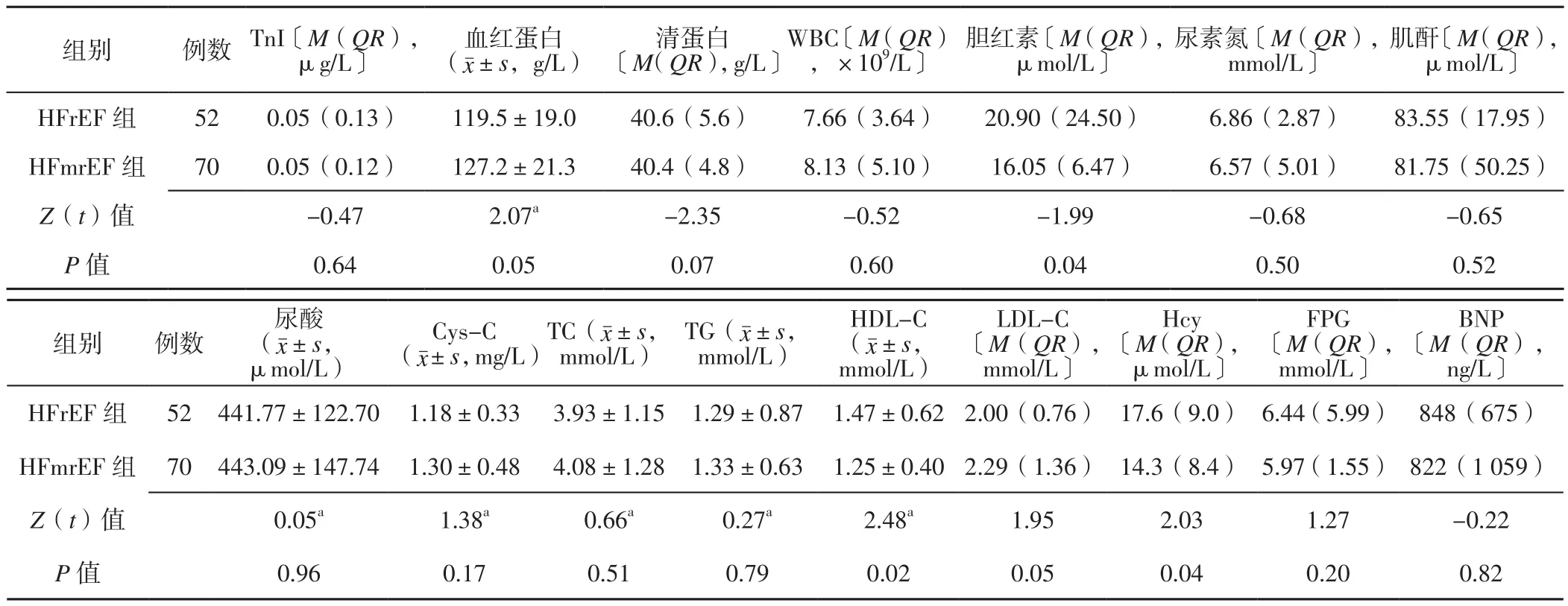
表2 兩組患者實驗室檢查指標比較Table 2 Comparison of laboratory examination results between the two groups
2.5 生存曲線 HFmrEF組患者隨訪1年生存率為82.9%,HFrEF組患者為82.7%;兩組患者隨訪1年生存率比較,差異無統計學意義(χ2=0.001,P=0.981,見圖1)。

表3 兩組患者出院后用藥情況比較〔n(%)〕Table 3 Comparison of drug usage between the two groups after discharge
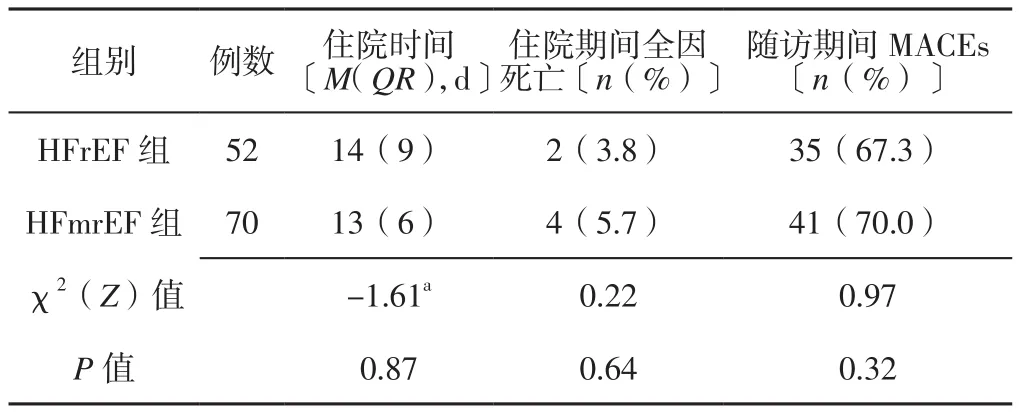
表4 兩組患者住院時間、住院期間全因死亡率及隨訪期間MACEs發生率比較Table 4 Comparison of hospital stays,all-cause mortality during hospitalization and incidence of major adverse cardiovascular events during follow-up between the two groups
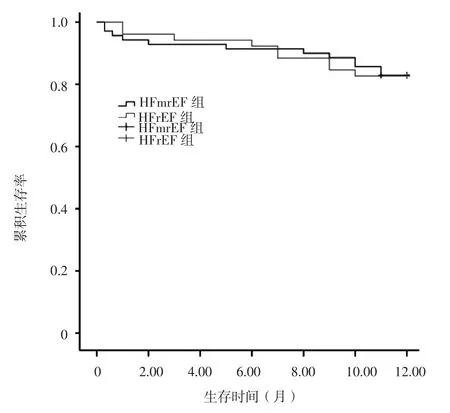
圖1 兩組患者隨訪1年生存率的Kaplan-Meier生存曲線Figure 1 Kaplan-Meier survival curve for 1-year survival rate in the two groups
3 討論
PUNNOOSE等[6]研究發現,約70%的HFpEF患者曾是HFrEF患者,而HFmrEF是HFrEF轉變為HFpEF的中間階段。既往有學者認為,HFmrEF是一種獨立的臨床綜合征[3,7],但目前其病理生理機制、治療方法尚不明確。GWTG-HF注冊研究結果顯示,HFmrEF占HF患者總數的13%~15%,且隨著我國人口老齡化進程加劇,HFmrEF患者數量將快速增長[8]。因此,有效防治HFmrEF可能成為HF研究領域的熱點。
既往研究表明,ICM、LVEF低是HF患者預后不良的獨立危險因素[7,9-10],提示HFrEF并ICM患者預后較差。且相較于HFrEF,HFmrEF在臨床上并未受到足夠重視。近年有研究表明,與HFrEF患者相比,HFmrEF患者年齡較大,女性比例較高,合并高血壓、糖尿病、COPD及ICM的人數更多[5,11-12]。本研究結果顯示,HFmrEF組患者年齡大于HFrEF組,高血壓、心房顫動、高脂血癥發生率高于HFrEF組,提示與HFrEF并ICM患者相比,HFmrEF并ICM患者年齡偏大,合并高血壓、心房顫動、高脂血癥者較多。既往研究表明,HFmrEF患者住院期間病死率為3.0%~3.2%[13-14]。CLARKE 等[15]將 2 413例 HF患者分為HFrEF(LVEF<40%)和HFpEF(LVEF≥40%),平均隨訪4.1年,結果顯示,既往有心肌梗死的HFpEF患者發展為HFrEF風險更高,提示ICM是HFmrEF的重要危險因素。本研究結果顯示,兩組患者住院時間、住院期間全因死亡率及隨訪期間MACEs發生率、隨訪1年生存率間無統計學差異,提示HFmrEF并ICM患者與HFrEF并ICM患者近期預后相似,應引起臨床重視。
綜上所述,與HFrEF并ICM患者相比,HFmrEF并ICM患者年齡偏大,合并高血壓、心房顫動、高脂血癥者較多,但二者近期預后相似,臨床應加強HFrEF尤其是HFrEF并ICM患者的重視。
作者貢獻:鄧詩武、王秋林進行文章的構思與設計,研究的實施與可行性分析,數據整理,統計學處理,結果的分析與解釋,負責撰寫論文,負責文章的質量控制及審校,對文章整體負責,監督管理;鄧詩武進行數據收集。
本文無利益沖突。
【編后語】
《2016年歐洲心臟病學會心力衰竭診斷與治療指南》將HFmrEF作為一個區別于HFrEF和HFpEF的概念獨立提出,近年來隨著研究深入,HFmrEF與HFrEF、HFpEF在臨床特征、預后方面的差別日益凸顯。本文主要對比分析了HFmrEF與HFrEF并ICM患者的臨床特征及預后,因客觀原因而未納入HFpEF并ICM患者,仍需今后進一步研究分析。

