兒童非器質性室性早搏負荷量與心率變異性的相關性研究
李彩歌,安金斗
(鄭州大學第一附屬醫院 小兒內科,河南 鄭州 450052)
非器質性室性早搏是指在目前診療手段下未能明確發現器質性心臟病證據,并排除遺傳代謝病、電解質異常及離子通道病等導致的室性早搏(以下簡稱室早)。頻發室性早搏可引起心臟擴大、肥厚和心肌病,導致左心功能不全,極少數可誘發惡性心律失常,引起心源性猝死[1-2]。因此,早期篩選出高危患兒具有重要的臨床意義。本研究回顧性分析各年齡段不同負荷量非器質性室早患兒心率變異性(heart rate variability,HRV)指標變化,探討其臨床意義。
1 資料與方法
1.1 一般資料
選取2016年10月—2018年5月于鄭州大學第一附屬醫院就診的144 例患兒作為研究對象。納入標準:①年齡<16 歲;②24 h 動態心電圖檢查診斷為單純性頻發室早(室早>700 次/d);③心臟正位片、心臟超聲、心肌酶譜、肝腎功能及病毒全套等檢查未發現明顯器質性心臟病,亦無遺傳代謝疾病和電解質紊亂。排除標準:①動態心電圖示室上性心律失常及各類傳導阻滯的患兒;②有先天性心臟病或行先天性心臟病手術、有起搏器植入的患兒;③近期服用心血管活性、抗心律失常或可引起心肌損害的藥物。
患兒根據年齡分為嬰幼兒組(<3 歲)、學齡前組(3~6 歲)及學齡組(7~16 歲),分別有40、51和53 例。不同年齡組根據室早負荷量不同,將其分為低負荷組(<10%)、中負荷組(10%~20%)及高負荷組(>20%)。其中,嬰幼兒組男性24 例,女性16例;平均年齡(1.2±0.6)歲;低負荷組23 例,中負荷組12 例,高負荷組5 例。學齡前組男性28 例,女性23 例;平均年齡(3.8±0.7)歲;低負荷組25 例,中負荷組15 例,高負荷11 例。學齡組男性30 例,女性23 例;平均年齡(9.2±1.7)歲;低負荷組25 例,中負荷組15 例,高負荷組13 例。各組間及組內性別比例、平均年齡比較,差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 動態心電圖檢查 采用北京世紀今科醫療器械有限公司生產的HOLTER MIC-12H 12 導聯同步動態心電圖系統連續記錄24 h 心電信號,經過軟件處理并施加人工分析、校正,剔除全部異位搏動及偽差,對竇性心搏作出分析。
1.2.2 HRV 檢測 HRV 時域指標包括全部正常竇性R-R 間期標準差(standard deviation of normal R-R intervals,SDNN)、每5 分 鐘時段的正常竇性R-R間期的標準差(averages of NN intervals in all 5-min segments,SDANN)、全部相鄰R-R 間期差值的均方根(squares of differences between adjacent NN intervals,RMSSD)及相鄰R-R間期差值<50 ms的百分數 (percent of NN 50 in the total number NN interval,PNN50);HRV 頻域指標包括低頻功率(low frequency power,LF)、高頻功率(high frequency power,HF)及高低頻功率比值(the ratio of low frequency power and high frequency power,LF/HF)。
1.3 統計學方法
數據分析采用SPSS 23.0 統計軟件,計量資料以均數±標準差(±s)或中位數和四分位數間距M(P25,P75)表示,比較用方差分析或H檢驗,進一步的兩兩比較用LSD-t或Bonferroni 法檢驗;計數資料以率(%)表示,比較用χ2檢驗;用Spearman法進行相關性分析;P<0.05 為差異有統計學意義。
2 結果
2.1 患兒室早各負荷量組HRV 指標比較
嬰幼兒組的不同室早負荷量組LF、HF 及LF/HF比較,差異有統計學意義(P<0.05);進一步兩兩比較,高負荷組均低于其余兩組(P<0.05)。學齡前組的不同室早負荷量組SDNN、SDANN、LF 及LF/HF比較,差異有統計學意義(P<0.05);進一步兩兩比較,高負荷組SDNN 低于其余兩組(P<0.05),中負荷組LF、LF/HF 低于低負荷組(P<0.05)。學齡組的不同室早負荷量組LF、HF 及LF/HF 比較,差異有統計學意義(P<0.05);進一步兩兩比較,高負荷組均低于其余兩組(P<0.05)。見表1~3。
2.2 各組室早負荷量與HRV 的相關性
嬰幼兒組室早負荷量與SDNN、SDANN、RMSSD、LF、HF 及LF/HF 均呈負相關(P<0.05)。學齡前組室早負荷量與SDNN、SDANN、LF 及LF/HF 均呈負相關(P<0.05)。學齡組室早負荷量與SDNN、LF、HF 及LF/HF 均呈負相關(P<0.05)。見表4~6。
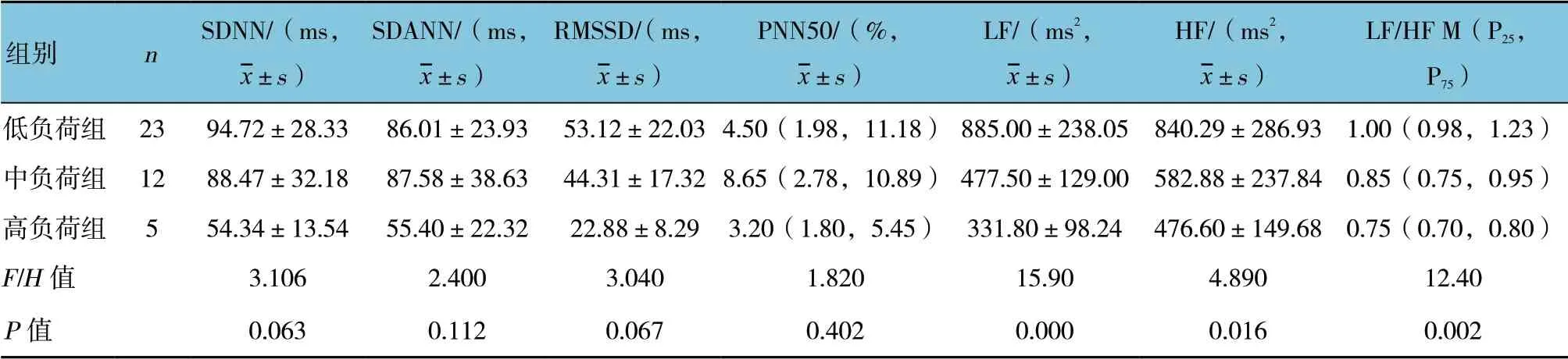
表1 嬰幼兒組的不同室早負荷量組HRV 各指標比較
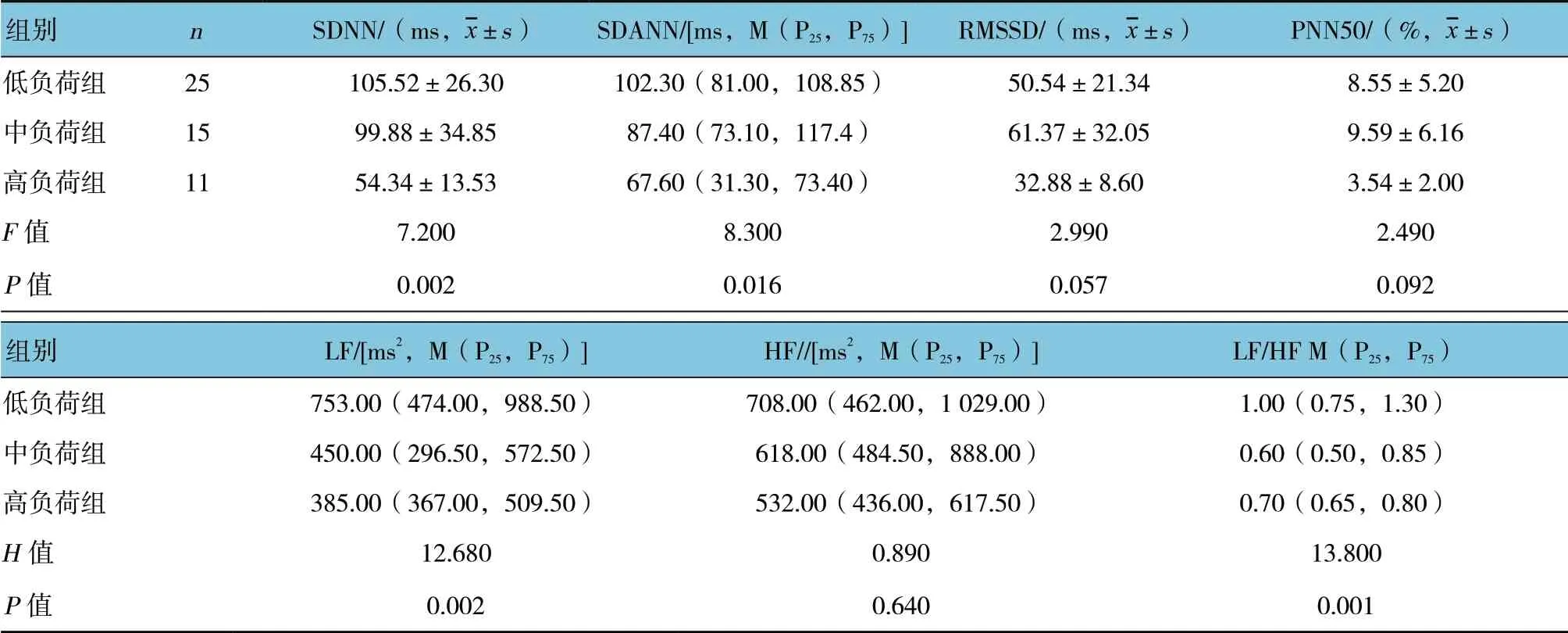
表2 學齡前組的不同室早負荷量組HRV 各指標比較
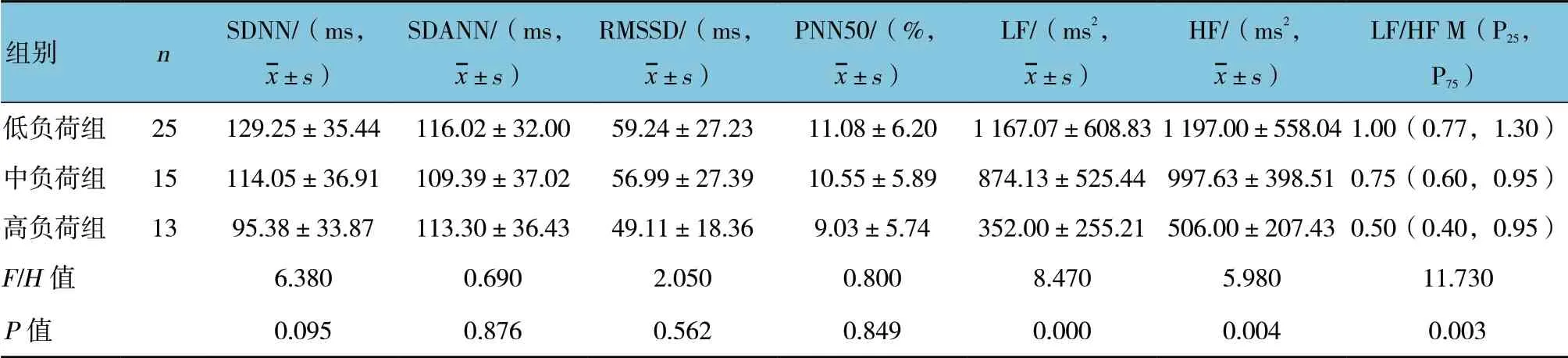
表3 學齡組的不同室早負荷量組HRV 各指標比較
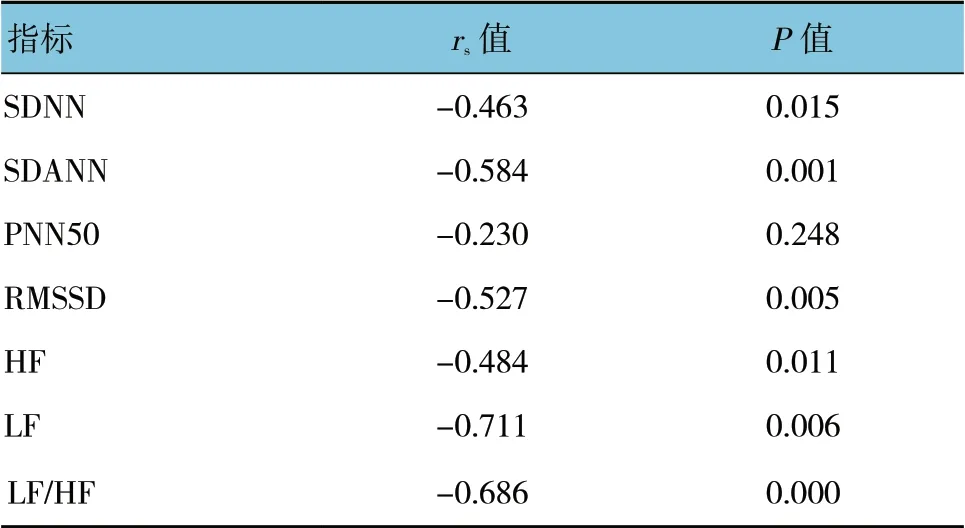
表4 嬰幼兒組室早負荷量與HRV 的相關性
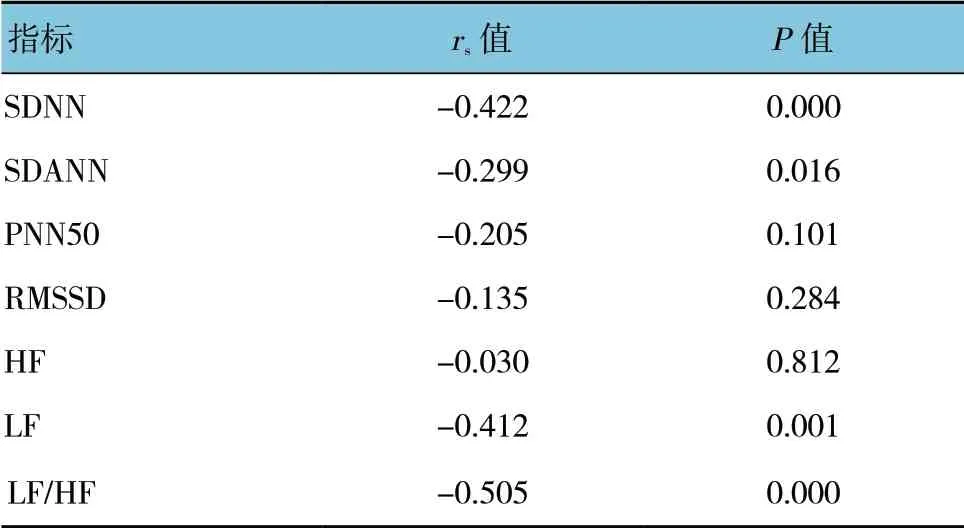
表5 學齡前組室早負荷量與HRV 的相關性
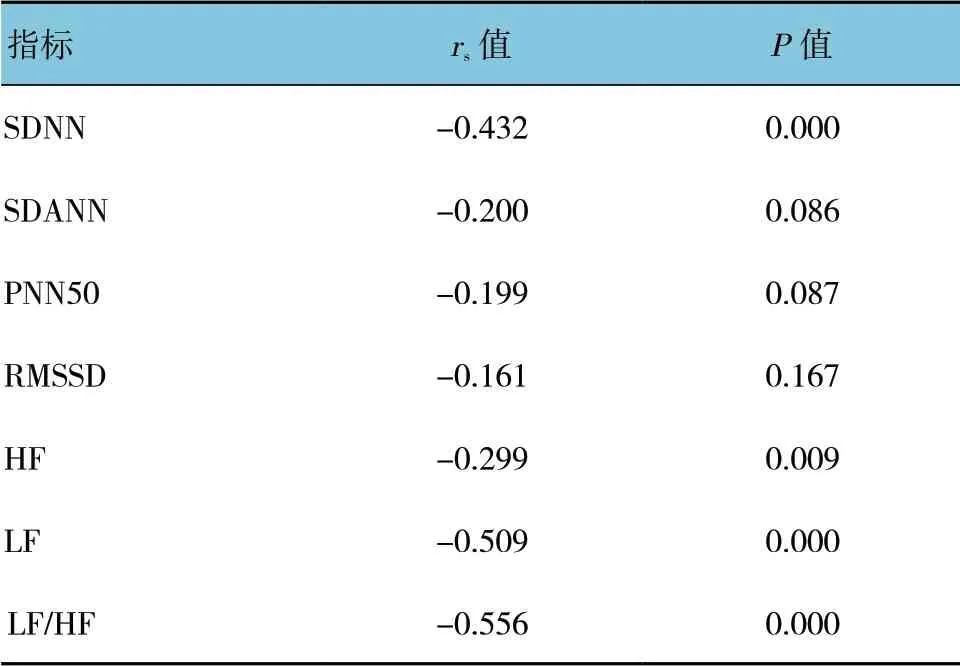
表6 學齡組室早負荷量與HRV 的相關性
3 討論
室早是兒童常見的心律失常,其發病機制復雜,多認為是由兒茶酚胺參與的延遲后除極和環磷腺苷介導的觸發活動共同影響[3]。有研究發現自主神經系統的不均衡性是許多非器質性室早的誘因,其可通過復雜的電生理機制導致室性心律失常發生[4]。但具體與交感神經張力增強或迷走神經張力減弱相關,目前尚存爭議。通常認為交感神經可誘發心律失常,迷走神經則抑制心律失常發生。
心率變異性分析是測量正常竇性心搏間變化,是公認的針對心肌自律性調節的簡單、無創的測量方 法[5]。SDNN 反映自主神經總的活性變化,SDANN、LF 是評估交感神經敏感性指標,RMSSD、PNN50 及HF 主要反映迷走神經張力變化,LF/HF 是反映交感神經與迷走神經平衡性的靈敏指標。
本研究顯示各年齡段非器質性室性早搏患兒交感及迷走神經調控均受損,且隨著室早數量增加,交感-迷走神經失衡加重。BARUTCU 等[6]研究證實交感神經參與頻發室早的形成,且LF/HF 與室早的數量相關。大量前瞻性研究結果表明,HRV 降低是預測惡性心律失常的重要指標,我國推薦SDNN<50 ms 為高危患者,SDNN<100 ms 為中度危險患者[7]。學齡前組中高負荷組SDNN 明顯降低,因此在臨床中需早期積極進行干預。學齡組代表迷走神經指標HF 隨早搏數量增加而降低,當交感-迷走活性失衡,同時伴迷走神經張力降低時,乙酰膽堿釋放相對減少,導致冠狀動脈擴張作用減弱,冠脈血流相對減少,對心臟保護作用減弱,發生惡性心律失常甚至猝死的風險相對增高,因此在臨床中需高度重視[8]。國外諸多研究證實室早負荷量與心功能不全密切相關,負荷量較高者更易發生左室擴大及左室收縮功能受損[9-10]。盡管目前研究對室性早搏負荷量引起心臟結構及功能變化的閾值缺乏統一標準,但室早荷量已成為室性早搏心肌病的重要預測指標[11-12]。其機制可能為高負荷量室早不能形成有效的心輸出量,降低收縮效率,長期心肌細胞缺血缺氧,氧化應激、炎癥反應及神經內分泌的激活等加重血流動力學紊亂,促使發生代償性、獲得性心肌病[13-15]。目前關于高負荷室早是否通過改變自主神經功能影響心功能,促進室早相關心肌病的研究及報道尚少。臨床中將HRV 指標與常規測量指標相結合可更好指導非器質性室性早搏的治療及預后 評估。

