翼狀胬肉侵入角膜面積和深度與角膜散光及角膜地形圖的相關性分析
方少概
深圳市寶安區福永人民醫院眼科,廣東深圳 518103
翼狀胬肉是一種臨床上十分常見的眼科疾病,主要是因為外界刺激導致的慢性炎癥性病變。患者在早期可無自覺癥狀或僅輕微不適感,嚴重時會直接出現明顯的并發癥,即為散光、視力障礙、眼球運動受限以及失明等。有關研究表明,翼狀胬肉和角膜地形圖之間具有明顯的相關性[1]。翼狀胬肉主要指的是源自于球結膜向角膜發展的纖維血管發生增殖性病變,臨床治療主要采用手術為主,但是由于疾病為增殖性病變,術后患者的復發率較高,手術時機一般情況下均選擇在翼狀胬肉即將發展成為瞳孔緣時。近年來因為結膜瓣轉移或結膜移植手術在臨床上的不斷應用,使得手術技巧得到明顯的提高,絲裂霉素C 等抑制生長藥物在臨床上不斷應用,已明顯減少翼狀胬肉的術后復發率,因此,臨床上需要對翼狀胬肉的大小和角膜表面規則性展開系統的研究,進而明確翼狀胬肉的長度、寬度及面積對角膜表面規則性及散光造成的影響,進而尋找最佳的手術時機[2]。本次研究中,針對翼狀胬肉侵入角膜面積和深度與角膜散光及角膜地形圖的相關性進行分析,現報道如下。
表1 術前術后的角膜散光度比較
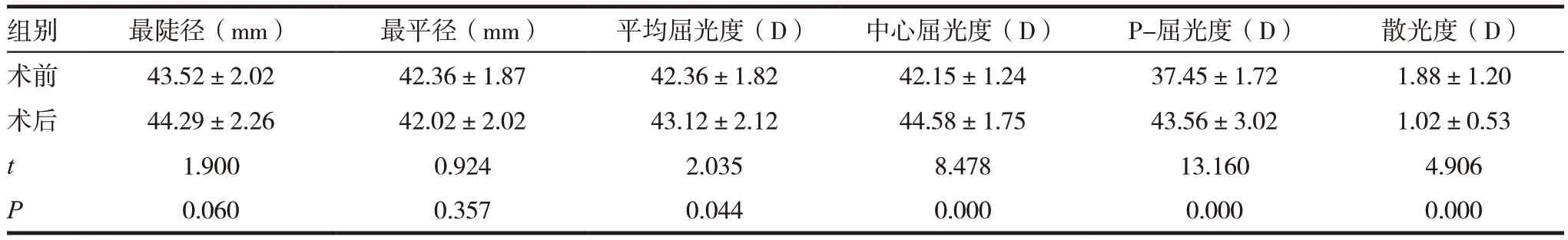
表1 術前術后的角膜散光度比較
組別 最陡徑(mm) 最平徑(mm) 平均屈光度(D) 中心屈光度(D) P-屈光度(D) 散光度(D)術前 43.52±2.02 42.36±1.87 42.36±1.82 42.15±1.24 37.45±1.72 1.88±1.20術后 44.29±2.26 42.02±2.02 43.12±2.12 44.58±1.75 43.56±3.02 1.02±0.53 t 1.900 0.924 2.035 8.478 13.160 4.906 P 0.060 0.357 0.044 0.000 0.000 0.000

表2 分析侵入角膜面積和深度及角膜地形圖相關性
1 資料與方法
1.1 一般資料
選取本院2017 年1 月~2018 年1 月收治的56 例翼狀胬肉患者進行回顧性研究,男26 例,女30 例,年齡30 ~75 歲,平均(50.3±8.4)歲;病程1 ~6 個月,平均(3.25±1.21)個月。本次研究均得到醫院倫理會同意。
1.2 實驗方法
1.2.1 手術方法 對所有患者采用胬肉切除聯合角膜緣干細胞移植術進行治療,對患者開展局部浸潤麻醉,首先需要分離角膜上胬肉頭部,可在胬肉體部下方直接分離,沿著患者的胬肉兩側直接剪開球結膜,隨后在內直肌附著點處剪斷患者胬肉上方球結膜,稍向鼻側分離后直接剪斷胬肉,之后進行輕度燒灼,及時清理暴露鞏膜,之后從正上方角鞏緣分離,取相同大小的角膜緣干細胞片縫合在患者的胬肉剝離區即可。術后需要給予患者采用抗生素眼液和皮質醇眼液交替滴入眼,術后可在10d 左右拆線。詳細記錄患者的角膜地形圖儀相關參數,所有操作均由同一熟練技師獨立操作[3-4]。
1.2.2 檢測方法 采用德國生產的DICON-CT200角膜地形圖儀展開檢測,分別記錄患者術前及術后的角膜地形圖相關數據,隨后使用日本生產的TOPCONCV3000 綜合驗光進行驗光,分別記錄術前及術后患者的最佳矯正視力及最終屈光度[5]。
1.3 觀察指標
分析角膜散光度,侵入角膜面積和深度及角膜地形圖相關性及翼狀胬肉形態、散光的關系及Orbscanò 3mm 區域散光值:由一名臨床醫生和一名該專科的醫生針對每一位患者術前術后的角膜散光度(最陡徑、最平徑、平均屈光度、中心屈光度、P-屈光度及散光度)、角膜面積和深度進行詳細的記錄,并且針對患者的具體情況做詳細的闡述即可。
1.4 統計學方法
本次研究中采用SPSS20.0 統計學軟件處理,計量資料以()表示,采用t 檢驗,計數資料以[n(%)]表示,采用χ2檢驗,P <0.05 為差異有統計學意義。
2 結果
2.1 術前術后的角膜散光度比較
對比術前,術后患者的角膜散光度改善顯著,相對于術前,術后患者的最陡徑、平均屈光度、中心屈光度、P-屈光度均勻升高,散光度降低,P<0.05,見表1。
2.2 分析侵入角膜面積和深度及角膜地形圖相關性
翼狀胬肉患者的寬度和面積與角膜表面的角膜表面呈現明顯的不對稱指數,角膜規則指數及呈現一定的正相關性,寬度和面積和角膜散光無相關性,同時翼狀胬肉的長度和角膜表面的角膜表面呈現一定的不對稱指數,即為角膜規則指數和角膜散光呈現明顯的正相關,見表2。
2.3 術前術后患者的翼狀胬肉形態、散光的關系及Orbscanò 3mm區域散光值分析
術前術后患者的翼狀胬肉形態、散光的關系及Orbscanò 3mm 區域散光值差異顯著,P <0.05,見表3。
表3 術前術后患者的翼狀胬肉形態、散光的關系及Orbscanò 3mm區域散光值分析

表3 術前術后患者的翼狀胬肉形態、散光的關系及Orbscanò 3mm區域散光值分析
組別 角膜緣寬度(mm) 散光值(D) 3D散光值(D)術前 2.48±0.15 4.25±1.24 3.45±0.25術后 3.27±1.23 5.62±3.25 5.78±2.65 t 4.771 2.947 6.551 P 0.000 0.004 0.000
3 討論
大量臨床研究表明,引起翼狀胬肉患者角膜表面形態出現異常的病理機制主要包括以下3 點,首先為角膜受到機械性牽拉。其次為患者的角膜上皮層和淚膜出現明顯的異常。第三指的是角膜基質發生明顯的改變。目前,翼狀胬肉逐漸的的生長,使得攀附角膜時會導致角膜形態由于機械牽扯引發各種異常,進而患者出現明顯的散光,又或者是患者的翼狀胬肉直接伸展到瞳孔區及周圍,由于遮擋瞳孔進而使得患者的視力明顯的下降,開展積極合理的切除術可明顯降低患者的視力,導致角膜散光程度明顯的下降[6-9]。
臨床上指出引起散光的主要原因為翼狀胬肉未到瞳孔區,角膜散光可對視力造成較為嚴重的影響。翼狀胬肉會導致患者出現垂直軸向遠視散光,主要是因為翼狀胬肉逐漸侵入角膜緣,使得人體的角膜受壓進而引起牽引,同時角膜發生局部變平,曲率也會明顯的降低,進而使其產生相應方向的散光。有關臨床研究表明,散光產生和胬肉頭部形成的淚液鏡同樣具有一定的聯系,會導致水平經線進一步更平。若患者的胬肉被直接切除后角膜牽拉會逐漸的解除,從而消除患者的淚液鏡[7-11]。
本次研究中,對比術前,術后患者的角膜散光度改善顯著,相對于術前,術后患者的最陡徑、最平徑、平均屈光度、中心屈光度、P-屈光度均勻升高,散光度降低,P <0.05。表明通過進行角膜地形圖檢查得出,大部分患者的翼狀胬肉浸潤角膜深度與術后1 個月角膜地形圖平均角膜表面呈現十分顯著的不規則指數,同時呈現一定的正相關,究其原因,臨床在組織學主要是將角膜分為上皮層、前彈力層、基質層、后彈力層和內皮層,上皮層自身就具備良好的再生能力強,若損傷,人體可在短時間內快速修復,不會留下任何的瘢痕[12-13]。但是,患者的前彈力層損傷后確不能夠再生,基質層損傷主要是因為瘢痕修復造成的,因此翼狀胬肉僅浸潤上皮層開展手術之后會在短時間內盡快修復,不會不留下任何瘢痕,角膜較為平整,因此,臨床指出患者的平均角膜表面不規則指數小,且浸潤深度越深患者的瘢痕修復會十分的顯著,因此,平均角膜表面不規則指數會逐漸增高,使得患者的視力恢復速度逐漸緩慢,臨床效果一般[14-15]。術前術后患者的翼狀胬肉形態、散光的關系及Orbscanò 3mm 區域散光值差異顯著;對所有患者開展手術1 個月后角膜全部修復,且修復效果良好。翼狀胬肉達到角膜半徑均>45%,角膜散光值會逐漸升高,若患者的翼狀胬肉侵入角膜>2mm,角膜緣寬度≥5mm,會導致角膜散光值均在2.5D。因此,作者認為在翼狀胬 肉生長角膜均>2mm,角膜緣寬度大約5.0mm 需要考慮手術時機,若發現術后患者的角膜恢復快,術后角膜散光度及視力都部分改善,表明恰當、適時手術方式及手術時間對胬肉患者手術成功率及術后復發率影響較大。因此,本次研究表明,翼狀胬肉患者經檢查發現侵入角膜>2mm,或者角膜緣寬度>5mm,散光值較高可對視力具有較大的影響,無論是在靜止期或者是在進展期,均需要考慮進行手術治療,進而改善視力及容貌,綜合提高患者的生活質量。
綜合上述,翼狀胬肉切除術可有效減少患者的角膜散光,進而改善術前角膜地形圖的不規則形態,綜合提高患者的視力及視覺質量,值得臨床深究。

