不同臥位角度對重癥肺炎患者呼吸指標的影響
李 京,田慧超,王美芹
(河北省廊坊市人民醫院,河北 廊坊 065000)
重癥肺炎是呼吸系統中較常見的疾病。目前,我國重癥肺炎發生率超過0.04%,且有一定的上升趨勢[1]。重癥肺炎患者病情發展迅速,易出現呼吸衰竭、休克等多種并發癥。機械通氣是重癥肺炎患者常用的治療及生命支持手段,但由機械通氣帶來的損傷及醫源性操作的并發癥也接踵而來[2]。相關研究證明,側臥位能改善重癥肺炎患者的病情[1]。但目前,對不同側臥位角度對重癥肺炎患者呼吸指標影響的研究甚少。本文旨在探究不同臥位角度對重癥肺炎機械通氣患者呼吸功能的影響,結果如下。
1 對象與方法
1.1 對象 選擇2016年7月—2017年12月在本院重癥監護室行有創機械通氣治療的重癥肺炎患者作為研究對象。納入標準:①患者存在自主呼吸,均接受有創呼吸機輔助呼吸,呼吸模式為同步間歇指令通氣(synchronized intermittent mandatory ventilation,SIMV)模式;②符合重癥肺炎的診斷標準;③患者及家屬同意參與本研究,并簽署知情同意書。排除標準:①合并一側嚴重的壓力性損傷、胸腔積液等側臥位機械通氣禁忌證者;②存在支氣管擴張咯血、鼻中隔偏曲、鼻腔狹窄等經口鼻吸痰禁忌證者;③不愿配合,需要使用鎮靜藥物者。此次研究共納入患者141例。將2016年7—12月收治的符合納入標準的41例患者作為對照組,2017年1—6月收治的52例患者作為觀察組A,2017年7月—2017年12月收治的48例患者作為觀察組B。141例患者中,男性 57例,女性65例,年齡58~96歲,平均年齡(73.8±11.5)歲;平均住院時間(27.5±13.5) d,呼吸頻率(36±4)次/min,血氧飽和度(56±8)%。 114 例患者的入院營養狀態評估結果顯示:營養狀態良好76例,營養狀態中等65例,無營養不良患者;有2例患者有糖尿病。三組患者的性別、年齡、呼吸頻率、血氧飽和度、平均住院時間、營養狀態、有無糖尿病等基本疾病比較,差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 干預方法 所有患者均經口行氣管插管或經氣管切開套管予以呼吸機持續輔助呼吸,呼吸參數設置為 SIMV 模式,壓力支持(PS)15~20 cm H2O,呼氣末正壓(PEEP)5~15 cm H2O,氧濃度(FiO2)45%。 給予持續心電監護,并留置動脈置管以監測血氣與動脈血壓。三組患者給予相同的相關護理措施,包括按需吸痰、保持呼吸道通暢及持續濕化氣道等,并維持氣囊壓力在20~30 cm H2O,患者體位改變時注意避免各種管道脫落。此外,協助三組患者采用不同的體位。
1.2.1.1 對照組 體位變換順序為:30°左側臥位—45°半坐臥位—30°右側臥位。具體為:患者頭偏向左側,背部及臀部墊枕頭,軀體轉向左側,軀體與床面呈30°角,左腿伸直,右腿膝關節屈曲呈90°,在兩腿之間墊軟枕,增加舒適度,防止壓力性損傷。待患者側臥位2 h后改45°半坐臥位:將患者床頭抬高45°,背后放軟枕。2 h后改為右側30°臥位:患者頭偏向右側,背部及臀部墊枕頭,軀體轉向右側,軀體與床面呈30°度角,右腿伸直,左腿膝關節屈曲呈90°,在兩腿之間墊軟枕,增加舒適度,防止壓力性損傷。
1.2.1.2 觀察組 觀察組A:采用45°左側臥位—45°半坐臥位—45°右側臥位,觀察組B采用60°左側臥位—45°半坐臥位—60°右側臥位的體位變換順序。具體體位擺放方法同對照組。
1.2.2 觀察指標 觀察并記錄三組患者在上機前2 h、上機后2 h及6 h時3個時間點的呼吸頻率和氧合指數,以及上機24 h內患者的并發癥發生情況。
1.2.3 統計學方法 采用SPSS 20.0軟件進行統計分析。計量資料采用均數±標準差描述,組間比較用方差分析;計數資料以例數、構成比描述,組間比較采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 三組患者呼吸機上機前2 h、上機后2 h及6 h的呼吸頻率及氧合指數比較 見表1。
2.2 三組患者上機后24 h內并發癥發生情況比較 呼吸機上機后24 h內,三組患者中有2例發生并發癥。其中,對照組發生1例呼吸機導管堵塞,觀察B組發生1例氣管導管滑脫,觀察A組患者未發生并發癥。各組患者并發癥發生率比較,差異無統計學意義(χ2=7.64,P=0.053)。
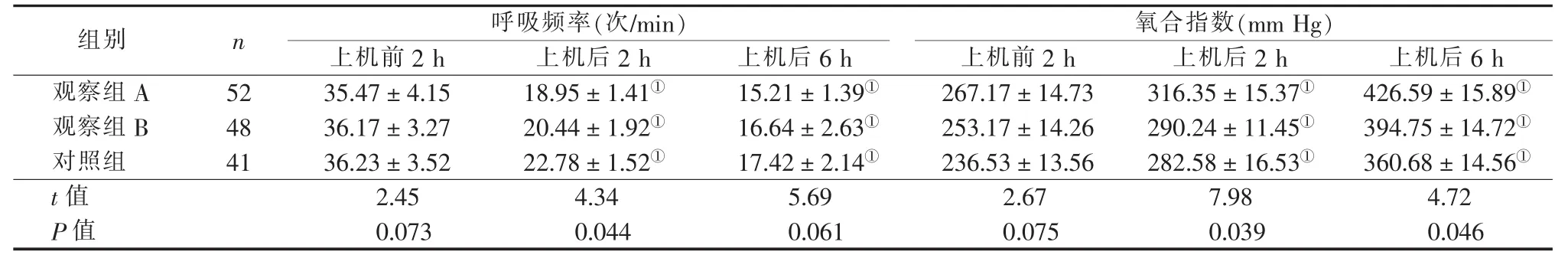
表1 三組患者上呼吸機前2 h、上機后2 h及6 h呼吸頻率及氧合指數比較 (x±s)
3 討論
3.1 重癥肺炎的病理表現及臨床特征 重癥肺炎屬于呼吸系統危重疾病,常見的癥狀包括高熱、呼吸困難、肺部啰音,嚴重時可出現感染性休克、繼發性肺性腦病、多器官衰竭等并發癥[3-4],病死率高達 67%[5-7]。 重癥肺炎主要的病理表現通常為呼吸道分泌物增多,堵塞肺組織細小的支氣管,進而出現肺泡間質水腫、肺淤血,通氣與血流比值失調,最后使肺部彌散功能出現障礙,肺功能遭受嚴重影響。本研究中,所有患者均出現肺功能下降、呼吸衰竭的癥狀。三組患者在呼吸機上機前2 h的呼吸頻率及氧合指數比較,差異無統計學意義。
3.2 不同臥位角度對重癥肺炎患者呼吸頻率的影響側臥位是人體的自然體位,具體方式為臉面向左側或右側,上肢屈曲,下肢髖關節、膝關節稍屈曲,下肢上側伸向前[8]。患者處于側臥位時,位于肺上方的痰液由于重力作用流入大氣道,使痰液更易排除、氣道更加通暢。合適的側臥位結合機械通氣可緩解患者的肺組織疲勞,降低患者肺氧耗,故能改善患者的呼吸頻率。本研究中,三組患者在上機后2 h及上機后6 h的呼吸頻率均較上機前有所改善;在上機后2 h,采取45°側臥位的觀察A組患者的呼吸頻率最快趨于正常,三組患者呼吸頻率差異有統計學意義(P=0.044)。相關文獻[9-11]結果顯示,對于不同側臥位角度的患者,其動脈血壓、呼吸頻率隨側臥位的角度增大而更趨于正常。此次結果與相關報道不同的原因考慮與本研究納入的患者數目及患者病情嚴重程度不同有關。
3.3 不同臥位對重癥肺炎患者氧合指數的影響 重癥肺炎患者由于呼吸功能下降,通氣/血流比例失衡,故患者的氧合指數低于正常值。相關文獻[13]表明,側臥位能更好地改善肺功能,提高患者的肺氧合指數。張冬梅[10]的研究結果表明,側臥位能提高重癥口插管患者的動脈血氧分壓,改善其呼吸功能。本研究三組患者在上機前2 h平均氧合指數差異無統計學意義(P>0.05),在上機后2 h及上機后6 h的平均氧合指數差異有統計學意義(P<0.05)。 其中,上機后 2 h,45°側臥位的觀察A組患者的平均氧合指數大于300 mmHg;在上機后6 h其他兩組患者的平均氧合指數也大于300 mmHg。這與王妮娜[11]的研究結果一致。其研究結果顯示:45°及90°側臥位患者在通氣2 h、24 h后的氧合指數比0 h時均有顯著增加(P<0.05),說明側臥位能在一定程度上增進呼吸機輔助呼吸患者的氧和指數,改善其肺功能。
3.4 不同臥位角度對重癥肺炎患者并發癥的影響機械通氣的應用提高了重癥肺炎患者的生存率,但侵襲性操作仍然會產生呼吸機相關性肺炎、管道滑脫或堵塞等并發癥[13]。故尋找正確的護理方式減少機械通氣患者的并發癥至關重要。相關文獻[14]證明,側臥位能減少呼吸道感染或呼吸機相關肺炎(ventilator-associated pneumonia,VAP)的發生。何山[15]研究顯示,側臥位翻身護理組患者的VAP發生率明顯低于對照組。研究還指出,側臥位通氣不僅具有省時省力、操作難度小、患者舒適性好、易于護理、對患者循環功能無影響等優點,還有促進患者痰液引流、改善氧合等效果。本研究中,接呼吸機后24 h內三組患者中共有2例發生并發癥。其中對照組發生1例呼吸機導管堵塞,觀察B組發生1例氣管導管滑脫,但各組患者并發癥發生率差異無統計學意義(P>0.05),這可能與本研究中納入的患者例數不足有關。這與吳雪梅等[16]研究結果一致。其研究結果中,50例需要機械通氣的患者在不同側臥位護理下均未發生并發癥。
4 小結
對于進行機械通氣的重癥肺炎患者,45°側臥位翻身護理可使患者的呼吸頻率及氧合指數得到明顯改善,且具有并發癥少的優點。提示45°側臥位護理能在較短時間內改善患者的呼吸困難等癥狀,對縮短呼吸機上機時間、促進患者康復有積極作用。

