實時三維超聲心動圖檢測左室質量指數評價主動脈瓣置換術后左心室重構的改善情況
童仙君 曹慧 熊文峰 程遵華 金露 萬文婷 孫輝
上海中醫藥大學附屬岳陽中西醫結合醫院1超聲科,2心內科(上海200437);3同濟大學醫學院附屬第十人民醫院心血管內科(上海200072)
主動脈瓣病變包括主動脈瓣狹窄(aortic stenosis,AS)和主動脈瓣關閉不全(aortic incompetence,AI),其會導致左心室壓力或容量負荷增加從而引發左室重構(left ventricular hypertrophy,LVH)[1]。左室質量指數(left ventricular mass index,LVMI)是評估LVH的重要指標[2]。目前臨床上主要通過主動脈瓣置換(aortic valve replacement,AVR)治療主動脈瓣病變,AVR能夠有效減輕左心室的壓力或容量負荷從而逆轉LVH[3]。因此,在AVR的治療前后準確評估LVMI是判斷LVH改善程度的關鍵。然而臨床上一般通過測量左室內徑、室間隔厚度和左室后壁厚度并利用計算公式得出LVMI,其準確性有限[4]。本研究通過實時三維超聲心動圖(real time three-dimensional echocardiography,RT-3DE)計算3D-LVMI評估AVR前后主動脈瓣病變患者LVH的改善情況,并與二維超聲測量并計算得到的2DLVMI進行比較,探索RT-3DE下的3D-LVMI在臨床應用中的潛在價值。
1 資料與方法
1.1一般資料選擇2016年1月至2018年1月在上海中醫藥大學附屬岳陽中西醫結合醫院及上海市第十人民醫院行主動脈瓣置換(aortic valve replacement,AVR)的主動脈瓣疾病患者68例,其中AS 33例,AI 35例。納入標準:(1)經心電圖、超聲心動圖等相關檢查確診為單純主動脈瓣病變;(2)均為竇性心律;(3)左心室射血分數(LVEF)>50%。排除標準:(1)術前行冠狀動脈造影排除明顯的冠狀動脈狹窄(狹窄率>50%);(2)不能配合檢查或采集圖像不滿意、不完整。68例主動脈瓣疾病患者定義為病例組,其中男35例,女33例,年齡44~72歲,平均(56.7±11.62)歲。同期選擇健康體檢人群70例作為對照組,其中男35例,女35例,年齡40~75歲,平均(58.3±14.13)歲。所有患者均知情同意,本研究獲上海中醫藥大學附屬岳陽中西醫結合醫院倫理委員會批準。
1.2儀器與方法采用GE Vivid E9超聲診斷儀,M5SC相控陣扇形探頭,頻率1.5~4.6 MHz,4VD相控陣扇形探頭,頻率2.5~3.6 MHz,幀頻≥25幀/s,具有三維成像及定量分析功能。
1.2.12D-LVMI計算患者取平臥位或左側臥位,連接心電圖,行常規心臟各切面掃查,連續測出3個心搏舒張末左室內徑(left ventricular end diastolic dimension,LVDd),室間隔厚度(interventricular septum thickness,IVST),左室后壁厚度(left ventricular posterior wall thickness,LVPWT),得出平均值,LVM的計算公式為:LVM(g)=0.8*10.4*[(IVST+LVPWT+LVDd)3-LVDd3]+0.6,進一步計算左心室質量指數(left ventricular mass index,LVMI),LVMI(g/m2)=LVM/體表面積(body surface area,BSA)。所有檢查均由2名超聲醫師采用單盲獨立測量。
1.2.23D-LVMI檢測切換至三維全容積模式,采集4個心動周期的實時三維容積圖像并保存,將圖像傳輸送至EchoPac工作站進行圖像分析。于左心室舒張末期,選取心尖四腔及兩腔切面的二尖瓣環水平,手動勾畫出心內膜面及心外膜面,軟件自動計算出LVM(圖1),根據BSA進一步計算LVMI。同樣方法選取心尖四腔切面二尖瓣環水平的室間隔及側壁,兩腔心切面二尖瓣環水平的前壁和下壁,四腔心或兩腔心切面的心尖部5點進行心內膜描記,軟件自動計算左室舒張末容積(left ventricular end diastolic volume,LVEDV)、左室收縮膜容積(left ventricular end systolic volume,LVESV)和左室射血分數(left ventricular ejection fraction,LVEF)(圖2)。所有檢查均由2名超聲醫師采用單盲獨立測量。
1.3數據記錄所有患者分別于治療后1周、1個月和6個月進行隨訪,進行超聲心動圖檢查并計算2D-LVMI和3D-LVMI。
1.4統計學方法采用SPSS 19.0統計分析軟件。計量資料用x±s表示,兩組比較采用兩獨立樣本t檢驗,采用重復測量方差分析比較AS和AI患者治療前、治療后1周、治療后1個月、治療后6個月2D-LVMI和3D-LVMI的變化差異。采用Bland-Altman分析和組內相關系數(intraclass correlationcoefficient,ICC)對2D-LVMI和3D-LVMI進行重復性檢驗。ICC>0.75提示重復性好,0.4<ICC≤0.75提示重復性一般,ICC≤0.4提示重復性差,P<0.05為差異有統計學意義。
2 結果
2.1臨床資料比較本研究病例組68例,對照組70例,病例組與對照組臨床資料比較見表1。病例組IVST(t=11.036,P<0.001)、LVPW(t=16.071,P<0.001)低于對照組,病例組2D-LVMI(t=14.246,P<0.001)、LVEDVI(t=9.463,P<0.001)、LVESVI(t=5.758,P<0.001)、3D-LVMI(t=17.472,P<0.001)高于對照組,差異有統計學意義。兩組年齡、BSA、心率、LVDd和LVEF差異均無統計學意義(均P>0.05)。
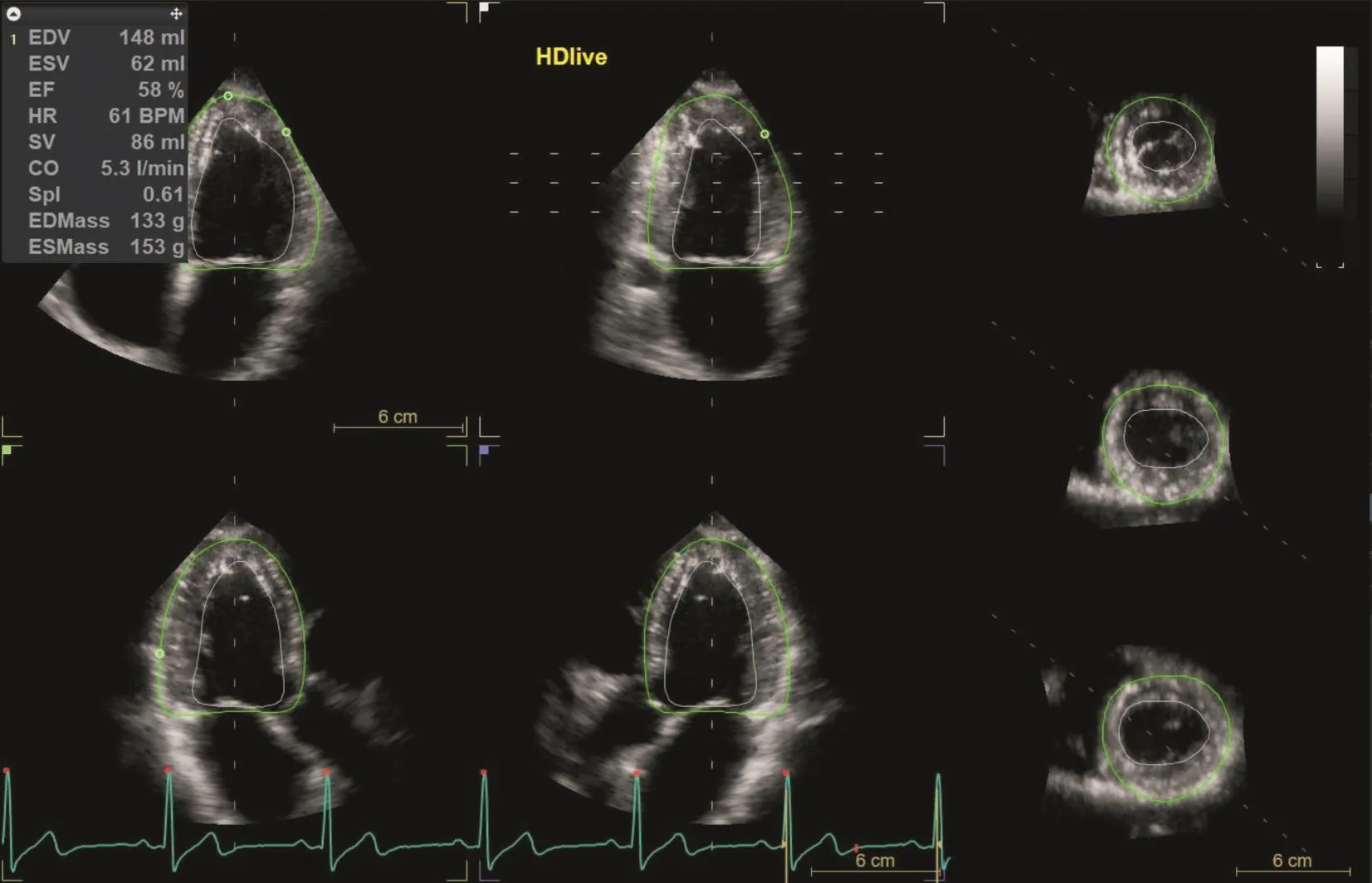
圖1 RT-3DE測量主動脈病變患者AVR術前LVMFig.1 RT-3DE measures LVM in patients with aortic disease before AVR
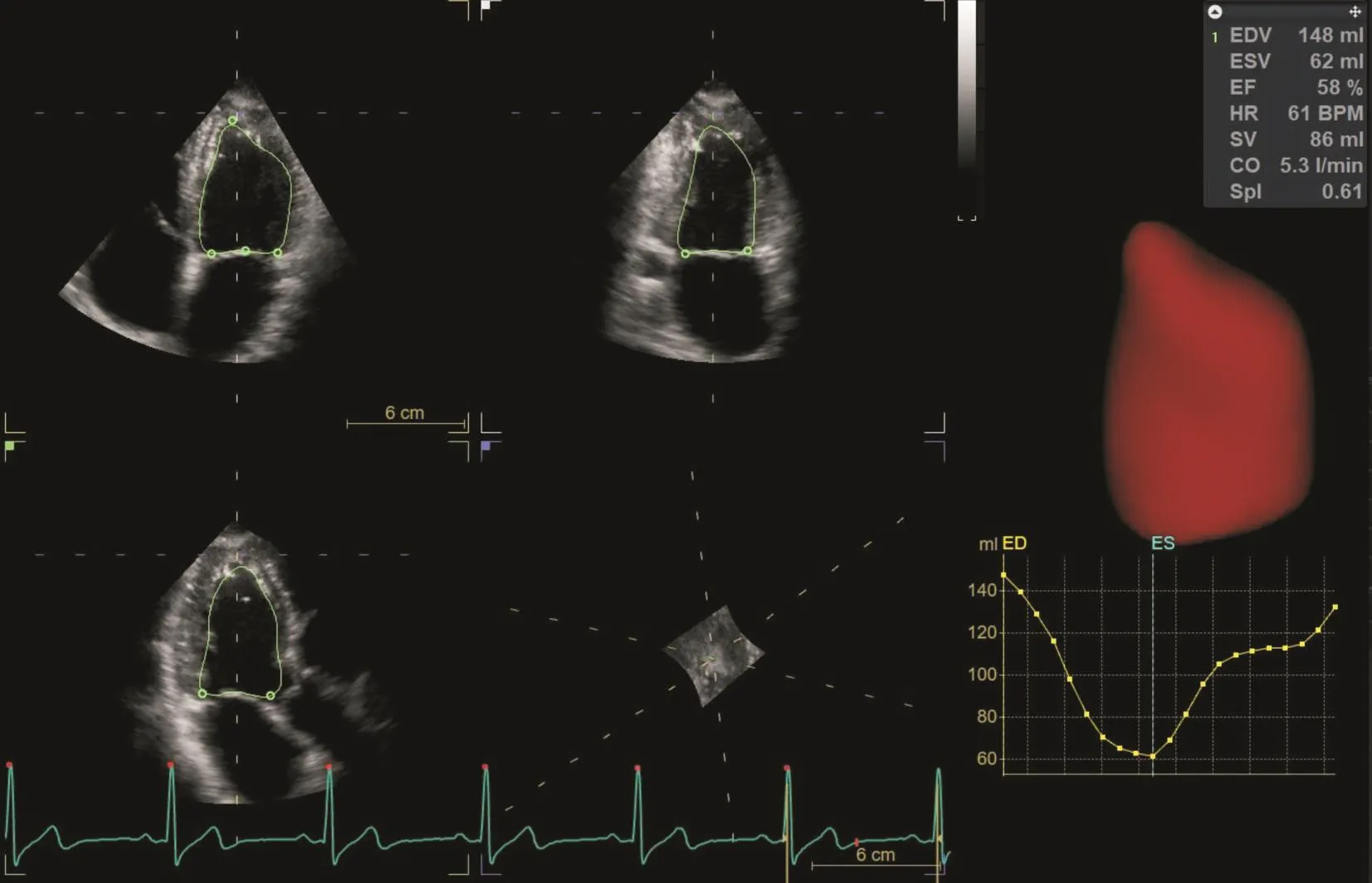
圖2 RT-3DE顯示主動脈病變患者AVR術前左心室容積-時間曲線Fig.2 RT-3DE shows left ventricular volume-time curve in patients with aortic disease before AVR
2.2 AVR治療后3D-LVMI和2D-LVMI的變化趨勢AS與AI患者AVR術前、術后1周、術后1、6個月3D-LVMI和2D-LVMI的變化趨勢見表2和表3。組內比較發現,AS與AI患者的3D-LVMI和2D-LVMI在整個治療周期中均呈下降趨勢,在不同時間段的變化差異有統計學意義(均P<0.001)。組間比較發現,AS患者2D-LVMI大于3DLVMI,差異有統計學意義(P<0.05)。但AI患者2D-LVMI與3D-LVMI差異不明顯,差異無統計學意義(P>0.05)。AI與AS患者在AVR術后1周時3D-LVMI低于2D-LVMI,差異有統計學意義(均P<0.05)。交互作用的分析顯示,AS與AI患者AVR治療的不同時間與檢測方式不存在交互作用,隨著AVR治療時間的延長,兩種檢測方案下降幅度近似,差異無統計學意義(均P>0.05)。
表1 病例組與對照組臨床資料比較Tab.1 Comparison of clinical data between the patient group and control group ±s
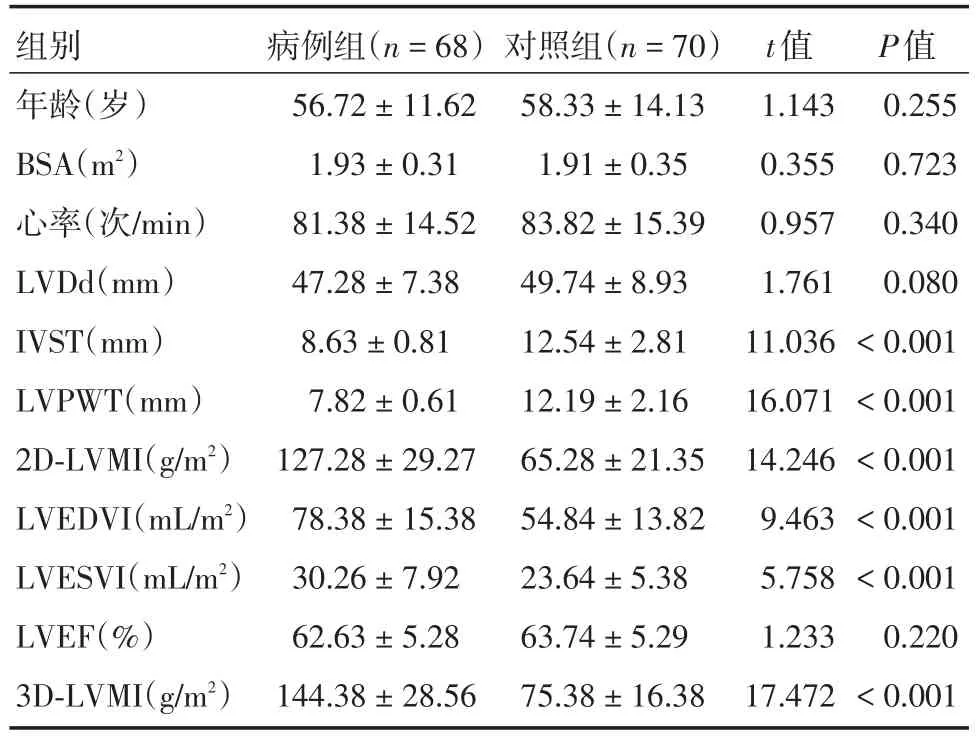
表1 病例組與對照組臨床資料比較Tab.1 Comparison of clinical data between the patient group and control group ±s
組別年齡(歲)BSA(m2)心率(次/min)LVDd(mm)IVST(mm)LVPWT(mm)2D-LVMI(g/m2)LVEDVI(mL/m2)LVESVI(mL/m2)LVEF(%)3D-LVMI(g/m2)病例組(n=68)56.72±11.62 1.93±0.31 81.38±14.52 47.28±7.38 8.63±0.81 7.82±0.61 127.28±29.27 78.38±15.38 30.26±7.92 62.63±5.28 144.38±28.56對照組(n=70)58.33±14.13 1.91±0.35 83.82±15.39 49.74±8.93 12.54±2.81 12.19±2.16 65.28±21.35 54.84±13.82 23.64±5.38 63.74±5.29 75.38±16.38 t值1.143 0.355 0.957 1.761 11.036 16.071 14.246 9.463 5.758 1.233 17.472 P值0.255 0.723 0.340 0.080<0.001<0.001<0.001<0.001<0.001 0.220<0.001
2.3 一致性檢驗為了評估二維超聲和三維超聲檢測LVMI的誤差情況,本研究利用Bland-Altman進行了一致性檢驗。結果發現,3D-LVMI與2D-LVMI差值的均數0.8,95%一致性界限范圍在(-50.6,52.1)之間。ICC結果為0.775,一致性較好(ICC>0.75),但存在一些誤差,見圖3A。兩位超聲醫師檢測3D-LVMI的一致性分析結果發現,觀察者之間的差值均數0.6,95%一致性界限范圍在(-17.9,19.1)之間。ICC結果為0.966,一致性優秀,見圖3B。兩位超聲醫師檢測2D-LVMI一致性分析結果發現,觀察者之間的差值均數6,95%一致性界限范圍在(-70.7,82.7)之間。ICC結果為0.757,低于兩位醫師檢測3D-LVMI的一致性,但仍然>0.75,見圖3C。
表2 AS患者AVR治療不同時間點下3D-LVMI和2D-LVMI的變化趨勢Tab.2 Trends in 3D-LVMI and 2D-LVMI at different time points in AVR treatment of AS patients ±s
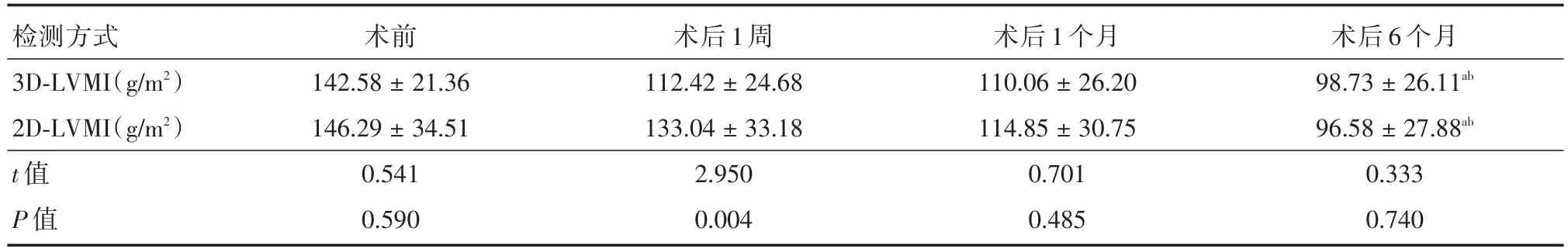
表2 AS患者AVR治療不同時間點下3D-LVMI和2D-LVMI的變化趨勢Tab.2 Trends in 3D-LVMI and 2D-LVMI at different time points in AVR treatment of AS patients ±s
注:在不同時間段的變化方差分析,aP<0.05;不同時間與檢測方式交互作用方差分析,bP>0.05
檢測方式3D-LVMI(g/m2)2D-LVMI(g/m2)t值P值術前142.58±21.36 146.29±34.51 0.541 0.590術后1周112.42±24.68 133.04±33.18 2.950 0.004術后1個月110.06±26.20 114.85±30.75 0.701 0.485術后6個月98.73±26.11ab 96.58±27.88ab 0.333 0.740
表3 AI患者AVR治療不同時間點下3D-LVMI和2D-LVMI的變化趨勢Tab.3 Trends in 3D-LVMI and 2D-LVMI at different time points in AVR treatment of AI patients ±s
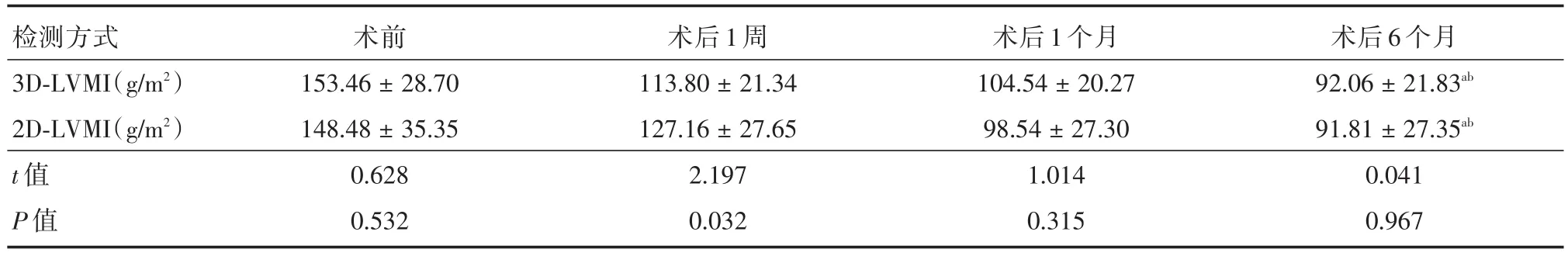
表3 AI患者AVR治療不同時間點下3D-LVMI和2D-LVMI的變化趨勢Tab.3 Trends in 3D-LVMI and 2D-LVMI at different time points in AVR treatment of AI patients ±s
注:在不同時間段的變化方差分析,aP<0.05;不同時間與檢測方式交互作用方差分析,bP>0.05
檢測方式3D-LVMI(g/m2)2D-LVMI(g/m2)t值P值術前153.46±28.70 148.48±35.35 0.628 0.532術后1周113.80±21.34 127.16±27.65 2.197 0.032術后1個月104.54±20.27 98.54±27.30 1.014 0.315術后6個月92.06±21.83ab 91.81±27.35ab 0.041 0.967

圖3 二維超聲和三維超聲檢測LVMI的bland-atman分析Fig.3 LVMI bland-atman analysis of two-dimensional ultrasound and three-dimensional ultrasound
3 討論
主動脈瓣病變會導致左心室的壓力或容量負荷增加,導致向心性肥厚或離心性肥厚,繼而出現LVH[5]。LVH是心臟對慢性容量或壓力超負荷的適應性改變,是心臟受累的表現,最終導致心力衰竭[6]。LVMI增加是LVH的一種表現形式,也是LVH最重要的獨立影響因素之一[7]。AVR是減輕心室壓力或容量負荷的有效方法之一,AVR可以改善患者心臟的血流動力學,讓左室腔發生良性重構、LVMI降低[8]。本研究應用RT-3DE計算3DLVMI,通過與二維超聲計算得到的2D-LVMI數據進行比較,探索3D-LVMI評價主動脈瓣病變患者AVR術后左室構型變化及AVR改善LVH的效果,為臨床提供依據。
本組研究發現,AVR治療前病例組患者2DLVMI、3D-LVMI均顯著大于對照組,說明不論是AI還是AS患者,其左心室均出現了明顯的重構。同時病例組的LVDd和LVEF與對照組近似,說明患者的心功能尚處于代償期,所以心室并沒有明顯擴大,且反映左心排血功能的LVEF尚能保持在正常范圍。本研究分別觀察了AS與AI患者術前、術后1周、術后1個月以及術后6個月的LVMI變化情況。結果發現,AS與AI患者不論3D-LVMI還是2D-LVMI,在AVR治療后的整個周期中均呈下降趨勢。這提示AVR確實能夠降低主動脈瓣病變患者的容量負荷或壓力負荷,一定程度逆轉主動脈瓣病變的心室重構,改善心功能,起到較好的治療效果。所以LVMI逐漸降低,LVH情況得到改善。然而AS與AI患者的LVMI在治療后6個月時仍然大于對照組,說明患者的LVMI在AVR術后并未恢復至正常水平。這一方面可能是因為術后6個月的時間仍然較短,LVH恢復至正常水平需要更長時間,另一方面可能是由于移植的人工主動脈瓣受到瓣架和瓣環的影響,有效瓣口面積無法與正常人一致,所以跨瓣壓差仍然會持續高于正常人,導致LVH不能完全恢復。進一步的組間比較發現,AI患者2D-LVMI與3D-LVMI差異不明顯,但AS患者2DLVMI大于3D-LVMI。說明AS患者2D-LVMI與3DLVMI的差異比AI患者明顯。這可能是因為AS是向心性肥厚,IVST和LVPWT變化較AI患者明顯,所以導致2D-LVMI與3D-LVMI的差異更明顯。
本研究通過Bland-Altman進行一致性檢驗分析,結果發現3D-LVMI與2D-LVMI的ICC結果為0.775,說明3D-LVMI與2D-LVMI存在一定程度的差異,進一步研究發現,兩位超聲醫師檢測3DLVMI的一致性非常高,ICC達到0.966,基本沒有誤差。這主要是因為RT-3DE不依賴于心室任何形態學假設,能直觀反映左心室形態,自動計算出LVM,最大程度避免了人工測量帶來的誤差。而兩位超聲醫師檢測2D-LVMI一致性相對3D-LVMI降低許多,ICC僅為0.757,雖然也>0.75,勉強達到重復性好的標準,但與3D-LVMI的ICC相比仍然存在差距,說明二維超聲的人工測量不可避免的會出現誤差。主動脈瓣病變患者在AVR術后1周時3D-LVMI較2D-LVMI出現較為明顯的下降(3DLVMI下降約30 g/m2,2D-LVMI下降約18 g/m2),提示主動脈病變患者在AVR術后早期就能夠有效改善LVH,這與AHMAN等[9]得出的在AVR 10 d即出現LVM回歸的研究基本一致。
綜上所述,AVR可以改善主動脈瓣病變患者的LVH,RT-3DE以其快速、便捷、測量精確的特點,能夠通過LVMI精確評估患者LVH的變化情況,其測量結果較二維超聲更精確,值得廣泛應用于臨床。

