腹腔鏡膽囊切除術治療急性膽囊炎的時機選擇
葛成棟
【摘要】目的:探討急性膽囊炎行腹腔鏡膽囊切除術手術的有效時機。方法:將近5年在我院行腹腔鏡膽囊切除術中的72例患者按癥狀發作時間間隔不同分為治療組和對照組,每組36例。比較兩組手術時間、術中出血量、術后并發癥、住院天數和住院費用等情況。結果:治療組手術時間明顯長于對照組,出血量多于對照組,差異性均有統計學意義(P0.05),但治療組數據相對較高。結論:急性膽囊炎患者入院后一經確診,如無明顯手術禁忌證,均可早期行腹腔鏡膽囊切除術。
【關鍵詞】急性膽囊炎;腹腔鏡;時機選擇
急性膽囊炎多是因膽囊管阻塞和侵襲而引起膽囊炎癥性病變,如果早期不予以合理的治療,往往遷延不愈、反復發作,這不僅會增加患者生理上的痛楚,也會降低生活質量。目前治療該病的金標準為腹腔鏡膽囊切除術(Laparoscopic cholecystectomy,LC),絕大部分膽囊切除均可在腹腔鏡下完成,然而急性期膽囊炎是否適合行LC尚有爭議。本文隨機抽取2013年1月一2018年1月在我院住院行LC手術患者36例進行分析,以探討急性膽囊炎LC的時機選擇。
1.資料與方法
1.1臨床資料
選取2013年1月-2018年1月在我院行LC手術的72例患者。排除了肝內膽管或膽總管結石、急性化膿性梗阻性膽管炎、Mirizzi綜合征等。其中男52例,女20例;年齡33歲-72歲,平均45.7歲;膽囊炎伴有結石的67例,不伴有結石的5例。發病至手術時72小時的為治療組,非急性期膽囊炎行LC的為對照組,每組36例;將兩組的年齡、性別、病情等一般資料進行比較,P>0.05,具有可比性。
1.2手術方法
病人取仰臥位,均采用氣管插管全麻,氣腹壓力設置為12-14mmHg。當氣腹壓力達到12mmHg時,依次于劍突下、右肋下緣和臍上緣穿刺置人trocar,采用“三孔法”手術。首先探查膽囊的炎癥程度及周圍黏連情況。暴露Calot三角,辨認膽總管、膽囊管和肝總管,分別用鈦夾夾閉并切斷膽囊管和膽囊動脈,從膽囊床剝離膽囊,充分止血后沖洗術區。手術結束后,有必要的于肝下置乳膠引流管1根。術后常規禁食補液、防治感染和對癥支持治療。
1.3觀察指標
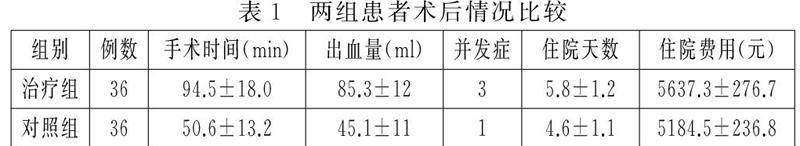
比較兩組手術時間、術中出血量、術后并發癥、住院天數和住院費用等情況。
1.4統計學方法
組間比較采用卡方檢驗,計量資料以(x±s)表示,P<0.05為差異有統計學意義。
2.結果
兩組患者均未中轉開腹,無膽管、大的血管損傷,有4例患者出現腸粘連、切口感染和肺部感染等并發癥發生。將兩組病例的手術時間、術中出血量、術后并發癥的發生、術后住院天數和住院費用進行比較,見表1。
手術時間和出血量比較(P<0.05);并發癥、住院天數和住院費用比較(P>0.05)。
3.討論
急性膽囊炎是外科常見疾病,其發病機制主要有膽管梗阻、化學性刺激和細菌感染等。炎性介質的持續刺激及膽心反射的存在,可能導致心肌耗氧量增加、心肌缺血、異常神經傳導甚至誘發心跳驟停。目前對于急性膽囊炎的處理方式,行膽囊切除術是最為有效的治療手段,但在選擇術式、把握手術指征和時機上應遵循個體化原則。以往認為急性膽囊炎手術后的并發癥發生率要高于擇期手術,故病人多數選擇先保守治療一周左右,出院恢復3個月后再次入院手術切除膽囊。這需要住院2次,不但增加病人痛苦,還增加了醫療費用。近年來微創手術的理念已經深入人心,隨著腹腔鏡技術的不斷發展和推廣,一些急性膽囊炎的處理不再是腹腔鏡手術的禁忌。
膽囊炎癥早期通常以炎性水腫為主,黏連并不致密,有一定的解剖層次,膽囊壁漿膜下疏松組織水腫明顯,使得膽囊壁和肝臟容易剝離,便于手術操作。隨著病程進展,新生血管和纖維化使膽囊與周圍組織粘連逐漸致密,膽囊床分離時滲血增加,增加手術難度,膽囊壁水腫且質地硬,抓鉗不易鉗夾。炎癥早期階段不易波及Calot三角,后期炎癥促使粘連和瘢痕形成,局部解剖關系不清,導致Calot三角游離困難,增加手術難度風險,且易發生膽總管損傷。
急性膽囊炎患者個體差異較大、各治療單位手術條件各異,急診一期腹腔鏡或開腹手術、保守治療后再次人院手術和膽囊造瘺術等均是目前臨床常用外科治療方法。過于保守錯失最佳手術時機以及過于激進盲目要求一期手術切除都是對患者的不負責任。筆者認為急性膽囊炎早期一期手術可以減少總的住院時間,不增加手術風險及術后并發癥。因此,筆者推薦急性膽囊炎患者人院后一經確診,如無明顯手術禁忌證,均可早期行腹腔鏡膽囊切除術。

