全髖關節置換術和半髖關節置換術治療老年股骨頸骨折的差異
曾明春
遂寧市安居區人民醫院 四川省遂寧市 629006
老年人是一個特殊的群體,其自身體質較差,多患有糖尿病、高血壓等基礎性疾病,受年齡影響多存在骨質疏松問題,是股骨頸骨折等骨折的高發群體,隨著我國老齡化社會進程的不斷加劇,老年股骨頸骨折患者的數量也在不斷增加,而老年患者自身修復能力較差,骨折后恢復緩慢,常規保守治療難以獲得理想效果,臨床需要通過手術方式來復位骨折端,保留關節功能,以避免殘疾等不良預后的出現[1]。而本文所涉及的全髖關節置換術、半髖關節置換術正是兩種治療老年股骨頸骨折的常用術法。本文選取2017年2月至次年2月期間收治的80例老年股骨頸骨折患者,試對比全髖關節置換術和半髖關節置換術治療老年股骨頸骨折的臨床療效差異
1 資料與方法
1.1 一般資料
選取2017年2月至次年2月期間收治的80例老年股骨頸骨折患者,以信封法將其隨機分入對照組和研究組兩組,兩組各有患者40例。具體資料為:研究組:男31例,女9例;年齡62歲至82歲,平均(72±10)歲;致傷原因:交通事故撞擊29例,摔倒9例,其他原因2例。對照組:男32例,女8例;年齡63歲至81歲,平均(72±9)歲;致傷原因:交通事故撞擊28例,摔倒8例,其他原因4例。為兩組患者比較其年齡、致傷原因、性別等資料,P>0.05,差異均無統計學意義,兩組之間可采取統計學對比。
納入標準:①年齡不低于60歲;②經專科查體與髖關節X線檢查等手段確診為股骨頸骨折;③骨折類型均為Ⅲ至IV型;④無認知功能障礙;⑤患者充分了解本次研究內容并簽署了相關協議,醫院倫理委員會也批準本次研究[2]。
排除標準:①心、腦、肺、肝、腎等器官存在嚴重病變;②陳舊性骨折;③非首次接受髖關節置換術治療;④未合并有代謝性疾病或惡性腫瘤等消耗性疾病[3]。
1.2 方法
為兩組患者均做好術前準備,如身體狀況評估、臟器功能檢查,以確保患者可耐受手術。
研究組選擇采用全髖關節置換術,術中為患者取健側臥體位,行硬膜外麻醉,于股骨后外側取切口,起自大粗隆前下方,至大粗隆頂,最終只大粗隆后上方,切口長度10~15cm左右,切開皮膚并分離皮下組織,將下肢內旋,緊貼大粗隆后方將短外旋肌群切開,進入髖關節后方,切除后方髖關節囊并將完整的股骨頭取出,處理股骨頸殘端并以髖臼鉤牽拉股骨至前房,將髖臼暴露并將多余關節囊切除,以髖臼銼處理髖臼軟骨與殘存的軟組織,制作大小適宜的人工髖臼并取適宜角度將其打入髖臼,以螺釘固定,務必保證髖臼與假體牢固配合。骨質較好的患者其假體選擇骨質較好的非水泥假體柄,骨質疏松者則選用骨水泥對假體進行固定。在安裝完假體柄與人工髖臼后,將關節復位并確保關節的穩定性與活動度良好。最后清洗切口,將關節囊與外旋肌群逐步修復,并放置引流管,將切口逐層關閉。
對照組選擇采用半髖關節置換術,麻醉方式、體位、切口位置、清洗和關閉切口、修復關節囊與外旋肌群、放置引流管的操作均與研究組完全相同,除了術中保護盂唇、僅安裝人工股骨而不安裝髖臼外,其余術中操作均與研究組相同。
術后,為兩組患者采取抗感染治療,通過護理預防深靜脈血栓,并在適合的時間為患者采取關節功能康復訓練。
1.3 觀察指標
比較兩組的髖關節功能評分、并發癥(包括假體松動、髖臼磨損、髖臼增生等)發生率。髖關節功能評分使用Harris評分法進行評定,滿分為100分,分值越高則患者的髖關節功能恢復得越好[4]。
1.4 統計學方法
此次研究所收錄的老年股骨頸骨折患者的臨床數據均以19.0版統計學檢驗軟件SPSS進行計算。本研究中計數資料的表示形式為(n , %),檢驗卡方值。而計量資料的表示形式為,檢驗t值。若P<0.05,可視為兩組之間的差異具備統計學意義。
2 結果
2.1 髖關節功能評分
兩組治療前比較髖關節功能評分,差異無統計學意義(P>0.05);兩組治療后再比較髖關節功能評分,研究組高于對照組且高于治療前,差異有統計學意義(P<0.05)。具體見表1。
表1 :治療前后兩組患者髖關節功能評分的對比(分,)
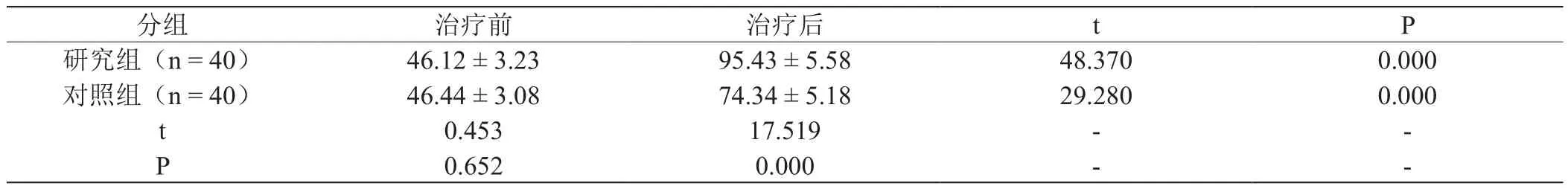
表1 :治療前后兩組患者髖關節功能評分的對比(分,)
分組 治療前 治療后 t P研究組(n = 40) 46.12 ± 3.23 95.43 ± 5.58 48.370 0.000對照組(n = 40) 46.44 ± 3.08 74.34 ± 5.18 29.280 0.000 t 0.453 17.519 - -P 0.652 0.000 - -
2.2 并發癥發生狀況
研究組的并發癥總發生率僅7.5%,遠遠低于對照組27.5%的并發癥總發生率,差異有統計學意義(P<0.05)。具體見表2。
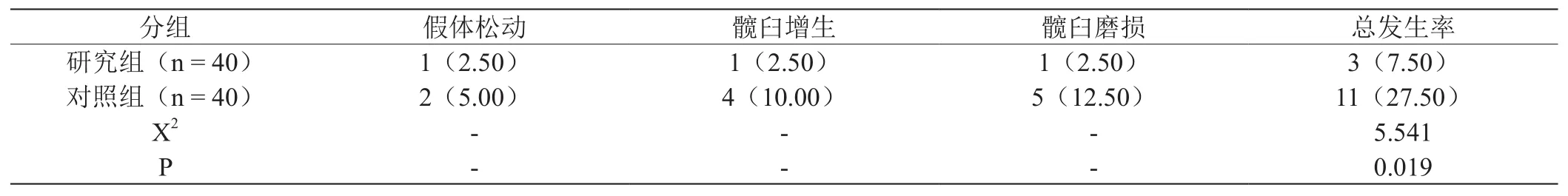
表2 :兩組患者并發癥發生狀況的對比(n , %)
3 討論
交通事故造成的外力沖擊是導致股骨頸骨折發生的主要原因,除此之外骨質疏松導致的骨質變脆、在摔倒后引發骨折也是導致股骨頸骨折發生的原因。老年人體質差、恢復慢,一旦發生股骨頸骨折后將難以快速恢復,而骨折的發生不僅會給患者行動帶來不便,影響其正常生活,使其生活質量顯著下降,甚至還會使患者因長期臥床而更容易發生壓瘡、血栓、肺部感染等并發癥,進而使患者死亡。而在股骨頸骨折的治療上主要有常規內固定術與髖關節置換術,前者容易引發股骨頭壞死與骨折不愈合等不良結果,因此臨床認為髖關節置換術是更加合理的選擇,這種術法可以使用人工髖關節來置換損壞的髖關節,以此來避免患者喪失行走能力,同時其還可以復位骨折部位,避免殘疾等不良預后的出現。而當前臨床主要有2種髖關節置換術,即對照組采用的半髖關節置換術與研究組采用的全髖關節置換術,從結果可以發現,研究組治療后的髖關節功能評分高于對照組(P<0.05)、并發癥發生率低于對照組(7.5% vs 27.5%),這意味著全髖關節置換術可以更有效地改善老年股骨頸骨折患者的髖關節功能,并且不必擔心術后出現各種并發癥。其原因主要在于:全髖關節置換術使用了髖臼假體與股骨假體,兩種假體可以完全性匹配,關節內相容性較好,不易發生磨損或增生問題,患者的髖關節功能更好(活動度更大、疼痛度更低);而半髖關節置換術僅使用股骨假體,髖臼仍為自身的骨性髖臼,二者之間無法完全匹配,髖臼負重部位集中過多的應力,容易引發髖臼增生或磨損等問題[5]。當然,值得注意的是,全髖關節置換術雖然療效更顯著、安全性更高,但是其術中需要采取更多的操作,給患者機體帶來的創傷要比操作較少的半髖關節置換術稍大一些,對于一些體質非常差難以耐受全髖關節置換術的老年患者而言,可酌情為其采用半髖關節置換術。
4 結語
全髖和半髖關節置換術對老年股骨頸骨折有更顯著的療效與安全性,一般情況下應優選全髖關節置換術,但對耐受性差患者可選用半髖關節置換術。

