四肢多發巨大痛風石圍手術期治療1例報告
左銀平 趙世偉
北華大學附屬醫院,吉林省吉林市 132011
痛風是一種慢性代謝性疾病,男性患病率較女性高[1],痛風病史3~8年后,尿酸鈉(MSU)晶體會在關節等部位沉積引起慢性異物肉芽腫反應[2],繼而形成痛風石。長期痛風石損害患者的身心健康[3]。手術是治療痛風石的重要手段[3],尤其對于慢性痛風石晚期的治療有重要意義。痛風石手術能夠達到解除痛風石對關節、組織和神經的壓迫及其可能造成的進一步損害或去除破潰后長期不能愈合的痛風石的目的[4]。全身多發較大痛風石患者相對少見,治療較復雜,我科收治1例四肢多發巨大痛風石患者,現報告如下。
1 病例資料
患者男,59歲,因四肢多發痛風結節緩慢生長6年余,伴部分皮膚破潰于2019年1月15日入院。現病史:該患者于6年前發現四肢結節狀腫物,慢性期未給予藥物、飲食控制,急性發作時口服“秋水仙堿”,疼痛可緩解。近日發現部分腫物破潰,來我院,門診以“四肢多發痛風結節、痛風病”收入院,病程中飲食睡眠良好,二便正常,精神狀態良好,無發熱。既往史:痛風病史9年,未規律口服藥物治療。否認手術史、家族遺傳病史。吸煙20年,20支/d,未戒煙;嗜酒10年,8兩/d。專科查體:雙手、雙肘部、雙足多發痛風結節。左示指近側指間關節較大痛風結節,大小3cm×4cm×4cm,皮膚張力較大;中指近、遠側之間關節痛風結節。右手示指遠側指間關節掌側可見較大痛風結節,掌指關節橈側可見痛風結節,中指近側指間關節痛風結節并伴有破潰,可見白石灰漿樣滲出物;環指遠側指間關節尺側痛風結節,小指近側指間關節痛風結節。左肘部可見三個較明顯的痛風結節沉積。右足第一跖趾關節痛風結節較大,右足跟部較大面積痛風結節,并伴有皮色發紅、破潰,白石灰漿樣滲出物。左足跟部鴨蛋大小痛風結節,伴皮膚破潰,色素沉著,左足背側可見較多散在痛風結節沉積。左耳郭可見黃豆大小痛風結節沉積。各痛風結節沉積部位無明顯觸痛,雙足跟負重后疼痛明顯。左示指近側指間關節,中指近、遠側指間關節,右手小指近側指間關節,主、被動屈曲活動受限,呈伸指位。左示指感覺略麻木。
診療經過:入院血尿酸648μmol/L,血常規大致正常,X線檢查提示:雙足、雙手、左肘部異常密度影,部分可見骨質破壞。三維CT顯示如圖1~4所示。
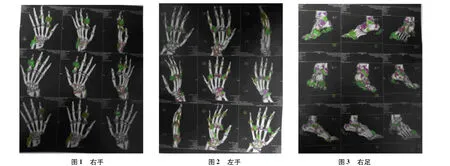
2 手術治療
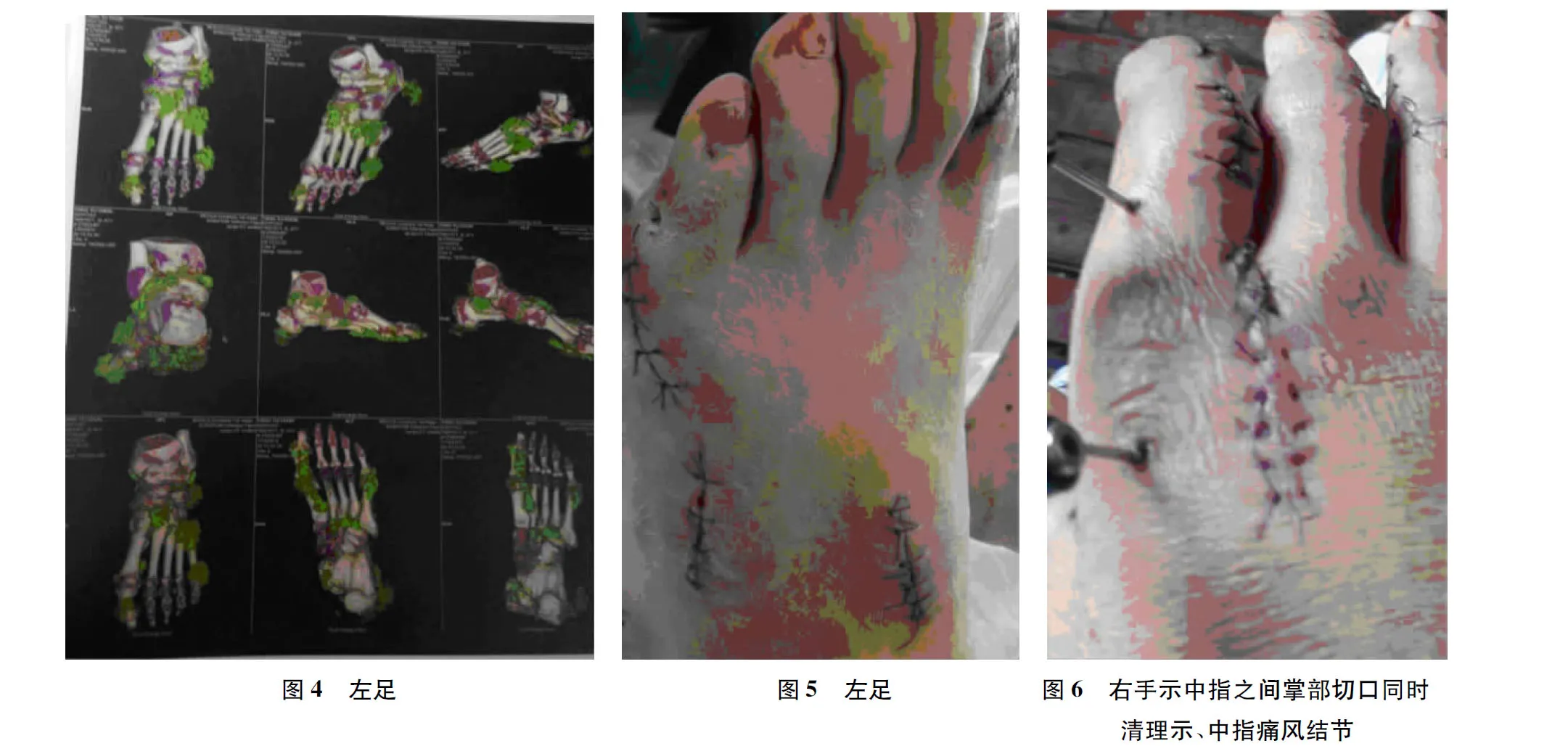
術前對手術部位做標記,預防性應用抗生素,應用降尿酸藥物預防術后痛風急性發作。原則上常分兩次手術,每次做單側肢體痛風石清除術,此例患者強烈要求盡量多清除痛風石,故對該患者進行雙足及左手、左肘部痛風石清除術。手術在全身麻醉下進行,術中結合三維CT,于痛風石體表做縱行或弧形切口,切口位置應避免損傷血管,避免環形切口等引起皮膚壞死。將痛風石與皮下組織分離,術中見:痛風石沉積不同程度累及各關節、韌帶、肌腱等軟組織及骨質。咬骨鉗咬除痛風石,脈沖沖洗器溫鹽水沖洗,修復肌腱、韌帶等軟組織,間斷縫合皮膚。各切口放置引流條。1.6金屬骨針固定右足第1、5跖趾關節,外固定架固定左手示指、小指掌指關節。術中根據解剖走形,避免損傷重要組織,常為縱行切口,如圖5;術中盡量減少切口,如圖6。左上臂、雙下肢近端使用氣壓止血帶,壓力分別為40kPa、50kPa,使用時間均為120min,每隔60min放氣1次。
術后診療經過:術后常規應用抗生素,患者手術創傷較大,應用激素3d,繼續口服降尿酸藥物。創口恢復情況:術后切緣皮膚無明顯紅腫,無皮膚壞死情況,短期內仍可擠出白石灰漿樣液體,延期愈合,手足部愈合時間均為14d。術后1、3、5d及出院當天(術后9d)血尿酸值分別為499、412、418、438μmol/L。患者病程中無發熱,白細胞于術后上升,更改抗生素,恢復正常后出院。出院后囑患者行相應功能鍛煉,并且避免深靜脈血栓形成,避免關節僵硬。短期(2個月)回訪,現患者下肢承重無明顯疼痛不適感,患者手部各關節活動度明顯較前改善。
3 討論
患者對痛風了解不充分,會導致治療依從性差,進而導致病情控制欠佳、生活質量下降;而90.8%的痛風患者降尿酸治療依從性差[5],因此對痛風患者的健康宣教必不可少。痛風石清除、關節矯形術,可提高生活質量[6]。痛風石手術是一種減數性手術,手術可造成血尿酸入血,有引起痛風急性發作的可能,故術前應輔以綜合的內科治療,使血尿酸保持在相對低的狀態[4];術中注意保護正常組織。三維重建CT的出現能更好的定位痛風石沉積部位,為術中針對痛風石做準確切口(避免不必要切口及損傷)及徹底清除痛風石有重要意義[7]。

