RRT工作模式在尿源性膿毒血癥高危患者救治中的優化
王莉萍 鄭燕君
根據國內外文獻報道,經皮腎鏡取石術(PCNL)術后膿毒血癥的發生率為9.8%~37.0%,且尿源性膿毒血癥是PCNL圍手術期死亡最常見的原因[1-4]。因此,預防尿源性膿毒血癥高危人群,減少術后尿源性膿毒血癥的風險十分重要。快速反應團隊(RRT)是由經過訓練且有經驗的護士和經驗豐富的少數醫師組成,其最大的特點是以護士為主導,迅速識別患者病情變化,及時呼叫相應醫師并配合快速處理[5-7]。通過臨床實踐,逐步建立了結石中心RRT的運作模式,但在運行初期仍存在觸發標準不統一、啟動流程不暢等情況。為提高團隊對高危膿毒血癥患者病情變化的識別率和團隊的反應速率,中心對RRT工作模式進行優化,取得較好效果。
1 資料與方法
1.1 優化前RRT的工作模式 結石中心RRT以護士為主導,在尿源性膿毒血癥高危患者病情變化初期達到預警觸發標準時,啟動包括護士、泌尿結石中心醫師、麻醉科醫師、重癥醫學科(ICU)醫師、靜療中心專科護士等醫護人員在內的RRT。本中心通過臨床實踐積累了一定的經驗,初步建立“結石中心RRT”的運作模式,采用預警標志管理方案,應用感染性休克診斷標準[8]為判斷標準。具體實施:責任護士在床頭卡及HIS系統住院信息一覽表處設置明顯的特級護理標志,保證信息的準確傳遞。優化前預警觸發標準具體見表1。

表1 優化前啟動RRT的預警觸發標準
1.2 優化前RRT工作模式缺陷分析 本結石中心于2017年4月成立了RRT工作模式的優化項目小組,負責調查2015年10月至2017年4月RRT工作模式在結石中心應用的缺陷。由護士長擔任督導員,負責協調和推動團隊工作;2名責任組長負責質量控制。優化前調查啟動優化前RRT200例結果發現,每次啟動RRT的處理時間為(15.16±3.58)min,但預警與臨床運行情況不一致(以下簡稱預警無效)共38例:其中發生搶救而未啟動RRT的12例、而啟動RRT但未達到預警標準的26例。存在問題匯總:(1)護士對預警標準掌握不足;(2)護士啟動RRT后的呼叫流程欠通暢;(3)醫務人員溝通欠規范;(4)團隊成員在搶救時的配合不夠默契。
1.3 優化RRT工作模式的方法 (1)制訂膿毒血癥高危人群納入標準:納入標準:①術前危險因素:術前中段尿培養陽性、結石大小、代謝綜合征等[9-11]。②術中危險因素:術中高灌注壓、建立多個通道等[12]。③術后危險因素:術后留置輸尿管支架管位置不當等[13]。(2)優化預警觸發標準:在充分查閱文獻的基礎上,參考早期預警評分系統[14-16],將收縮壓、心率、呼吸、意識、體溫納入預警系統;并參考尿源性膿毒血癥診斷標準[17]制定預警觸發標準。Gonen等[18]研究發現術前尿培養陰性的患者術后感染發生率是17%。Koras等[19]研究認為腎結石體積>800mm3也是術后發生感染的獨立危險因素。降鈣素原(PCT)是一種重要的生物學指標,早期監測PCT有助于膿毒血癥的早期診斷。因此結合重癥膿毒血癥救治的特點對預警標準進行修訂,補充了白細胞計數、尿培養結果、PCT監測、結石體積(mm3)4個項目,并最終確立本中心啟動RRT的預警標準,見表2。(3)建立預警標準的標準化管理流程:①預警標準規范化,科室建立規范化檔案。②預警標志統一化:在護士站及醫師辦公室醒目的位置建立加星紅色預警標志欄并在交班報告中注明。③評估流程標準化:一旦達到預警標準,護士立即啟動RRT。(4)提高啟動RRT時呼叫的有效性:經救治中心多次討論后修訂為結石中心醫師作為RRT的核心成員與院內緊急呼叫系統(MET)系統相關聯,明確結石中心責任區域,值班醫生和護士須參加美國心臟協會的基礎生命支持(BLS)和高級心臟生命支持(ACLS)培訓,并通過考核,每2年培訓1次。為其配置專用的電話短號,通過短號呼叫電話管理及呼叫責任對應關系的建立。(5)制定醫護人員標準化溝通方法:本院啟用標準化溝通模式(SBAR)即現狀(Situation)、背景(Background)、評估(Assessment)、建議(Recommendation)。SBAR技術是一種有效的交接班溝通技術,不但有利于醫護間信息交流,也保證了醫療服務質量及患者安全。采用SBAR的標準化交流方式來進行高危膿毒血癥患者病情交流,確保交流的完整和簡潔。(6)提升RRT的應急處理能力:制定年度應急演練計劃,定期組織RRT成員進行結石中心專科突發事件的演練,如尿源性感染性休克應急演練,提升團隊的應急處理能力。(7)持續質量改進:將“RRT啟動流程正確落實率”納入科室安全評價指標、重點監控,并與績效掛鉤;每月底匯總并在科務會議上進行專項匯報,對存在不足的環節進行持續質量改進。

表2 優化后啟動RRT的預警觸發標準
2 結果
2.1 高危膿毒血癥患者一般資料 見表3。
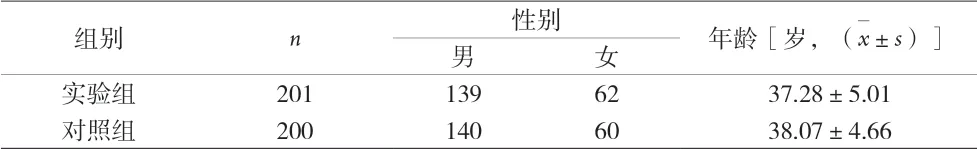
表3 兩組高危膿毒血癥患者的一般資料比較
2.2 兩組高危膿毒血癥患者處理效果的比較 見表4。

表4 兩組高危膿毒血癥患者處理效果的比較
2.3 兩組高危膿毒血癥患者結局的比較 見表5。

表5 兩組高危膿毒血癥患者結局的比較[n(%)]
3 討論
3.1 簡化預警觸發標準提高有效識別率,優化呼叫流程縮短高危膿毒血癥處置時間 優化管理后,護士根據簡化的預警觸發標準能夠迅速識別病情變化,有效啟動RRT,有效縮短了處置時間。優化管理后高危膿毒血癥患者病情變化的處理時間從(15.16±3.58)min縮短至(7.39±4.12)min,差異有統計學意義(P<0.05),說明簡化的預警標準能指導護士更迅速地識別高危膿毒血癥患者。而預警的無效率由19.0%下降至10.4%,說明優化后啟動標準預警正確率越高,更具有臨床實踐借鑒性。
3.2 標準化溝通模式保障信息準確傳遞,常態化醫護演練促進團隊合作和應急反應 優化管理后護士使用SBAR模式進行患者的全面評估,同時將信息、快速完整地傳遞給醫師。研究結果顯示,優化管理后高危膿毒血癥患者的膿毒血癥發生率6.0%降至2.0%;ICU入住率由5.0%降至1.5%。且差異有統計學意義(P<0.05)。由此可見,本研究醫護人員使用SBAR模式進行快速、準確的病情交接,且經過定期演練,醫護配合迅速有效,從而降低了高危膿毒血癥患者的發生率,并降低了ICU入住率。
優化后啟動RRT的簡化預警標準,簡單易掌握,并且通過常態化團隊演練促進成員有效合作。因此,在結石中心建立RRT并持續優化有助于加強臨床護士對高危膿毒血癥患者潛在危險的識別能力和加快反應速度,從而有效改善高危膿毒血癥患者的結局。

