雙胎子癇前期患者凝血指標變化的臨床分析
劉兆董,張華樂,陳麗春,顏建英
(福建省婦幼保健院/福建醫科大學附屬醫院婦產科,福建福州 350001)
子癇前期(PE)是妊娠中晚期出現的產科嚴重并發癥,是多因素、多機制、多通路致病的全身性疾病,是導致母胎發病和圍生兒死亡的主要原因之一[1-2]。其病理生理基礎是全身小血管痙攣性收縮,血流受阻,血壓升高,導致心、腦、肝、腎、胎盤等全身各重要臟器缺血缺氧而引起一系列并發癥,對母兒危害較大[3]。子癇前期發病機制尚不完全明確,凝血系統和纖溶系統失衡是可能引起發病的機制之一[4]。目前國內外對子癇前期血凝狀況的研究是個熱點,也存在一些爭議,但多以單胎妊娠研究為主,關于雙胎妊娠子癇前期的研究較少,目前已成為臨床醫生廣泛關注的問題,值得深入探討。本研究通過回顧性分析雙胎孕婦在不同妊娠狀態、妊娠不同時期各項凝血指標的變化特點,探討與子癇前期發生、疾病嚴重程度和母兒結局的相關性,篩選出可能的預測指標,為雙胎孕期管理及更好的早期預測提供理論依據,指導臨床工作,改善母兒結局。現報道如下。
1 資料與方法
1.1研究資料 收集2012年1月至2018年1月在本院產科門診建檔、規律產檢并住院分娩的雙胎孕婦,按照“妊娠高血壓期疾病診治指南(2015)”修訂版中的妊娠期高血壓疾病診斷及分級標準[5],納入PE及重度子癇前期(sPE),并排除自身免疫性疾病、慢性高血壓、慢性腎病、慢性肝病、血液系統疾病、口服避孕藥史等,且近期未使用過低分子肝素、阿司匹林等影響凝血功能的藥物,從中篩選出PE 30例為PE組,sPE 40例為sPE組,同時隨機選取同期住院分娩且一般情況相似的正常雙胎孕婦80例為正常組。3組在孕早期、孕中期、孕晚期檢查時的孕周數差異均無統計學意義(P>0.05);年齡、產次、孕前體質量指數,差異均無統計學意義(P>0.05)。
1.2方法 該研究為回顧性病例對照臨床研究,分為正常組、PE組、sPE組,每個組內又按照孕早期(≤12+6周)、孕中期(13~27+6周)和孕晚期(28~41周)各分為3個亞組,分別在組內及組間進行各個檢測指標的比較。分析在不同妊娠狀態、妊娠不同時期的凝血功能指標的變化,研究指標包括纖維蛋白原(FIB)含量、D-二聚體(D-D)、凝血酶時間(TT)、凝血酶原時間(PT)、部分凝血活酶時間(APTT)共5項。凝血功能指標采用美國貝克曼ACL7000全自動凝血分析儀及配套試劑進行檢測。
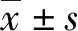
2 結 果
2.1凝血功能指標變化 (1)隨著妊娠進展,PT逐漸縮短,差異有統計學意義(P<0.05)。組間比較,孕中晚期,PE組、sPE組比正常組均縮短(P<0.05)。(2)從孕早期到孕中晚期,TT在各組內比較時差異均無統計學意義(P>0.05);組間比較,孕晚期,sPE組較其他兩組均升高,差異有統計學意義(P<0.05)。(3)APTT從孕早期到孕中晚期,各組內比較均是先下降后升高,但孕晚期仍較孕早期低。組間比較,孕晚期PE組、sPE組均較正常組升高,差異有統計學意義(P<0.05)。(4)從孕早期到孕中晚期,D-D逐漸升高,各組內比較差異均有統計學意義(P<0.05)。組間孕晚期比較差異均有統計學意義(P<0.05)。(5)FIB組內比較,正常組在孕期逐漸升高(P<0.05);PE組和sPE組,均是先升高后下降,但孕晚期仍較孕早期高。組間比較,孕晚期,sPE組較其他兩組均降低,差異有統計學意義(P<0.05)。凝血功能各指標變化詳見表1。
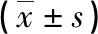
表1 3組孕婦凝血功能指標的變化
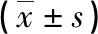
續表1 3組孕婦凝血功能指標的變化
注:組內比較,與孕早期相比,a:P<0.05;組內比較,與孕中期相比,b:P<0.05;組間比較,與正常組相比,c:P<0.05;組間比較,與PE組相比,d:P<0.05

圖1 妊娠中期凝血功能各指標ROC曲線示意圖

檢驗結果變量AUC標準誤P95%的置信區間下限上限TT曲線0.6550.0580.0110.5380.766APTT曲線0.6360.0580.0270.5200.748DD曲線0.5230.0600.6900.4040.643
2.2凝血功能各指標的預測價值 妊娠早期各項參數沒有明顯的預測價值。妊娠中期做PE的ROC曲線,TT、APTT是可選的預測指標詳見圖1及表2。具體各指標的靈敏度和特異度詳見表3。以妊娠晚期做PE的ROC曲線,TT仍是可選的較理想的預測指標,其AUC為0.705%,臨界值為13.48 s,預測PE的靈敏度為68.8%,特異度為72.4%,風險值OR=2.116,P<0.001。詳見圖2及表4~5。

表3 妊娠中期各預測指標的預測價值

圖2 妊娠晚期凝血功能各指標ROC曲線示意圖

檢驗結果變量AUC標準誤P95%的置信區間下限上限DD曲線0.5140.0370.7310.4410.585TT曲線0.7050.0330.0000.6100.742APTT曲線0.6160.0350.0010.5450.685

表5 妊娠晚期各預測指標的預測價值
3 討 論
雙胎妊娠子宮腔壓力大,容易引起胎盤灌注不足,導致胎盤缺血缺氧,合成和分泌的大量炎癥因子、氧自由基等進入母體血液循環,加重了氧化應激和免疫損傷,引發血管內皮細胞嚴重損傷及功能異常,較單胎妊娠更容易誘發妊娠期高血壓疾病,相應的也增加了SPE的發生率。且雙胎妊娠發病更早,病情更為嚴重[6]。因此對于雙胎PE的篩查和預測成為臨床醫生廣泛關注的問題。
3.1正常雙胎妊娠凝血指標的孕期變化 正常雙胎妊娠機體在妊娠早期血凝狀況無明顯異常,在妊娠中晚期,FIB、D-D明顯升高,PT、APTT明顯縮短,處于生理性高凝和低纖溶狀態的代償性動態平衡,到產后4周恢復至孕前狀態,這種高凝狀態對于胎盤功能的完整性、分娩及產后的止血作用都是至關重要的,但同時也增加了血栓形成的風險。
3.2雙胎子癇前期患者凝血功能變化分析 凝血系統和纖溶系統的功能障礙是PE的一個重要特點。隨著妊娠進展,PT在妊娠中晚期逐漸縮短,PE組、sPE組比正常組縮短更明顯,差異有統計學意義(P<0.05)。PE組較正常組,其孕晚期的TT、APTT、D-D均出現了明顯異常(P<0.05)。PT和APTT分別是檢測外源性和內源性凝血系統的指標,D-D是FIB的一種特異性降解產物,其在血漿內含量增高反映了纖溶活性增強,它們在PE中的異常表現,說明了凝血系統和纖溶系統的嚴重失衡[7]。因此,檢測D-D水平變化既可以作為診斷PE的輔助指標,還可以判斷疾病的嚴重程度及預后轉歸,為雙胎妊娠管理及臨床診治決策提供依據。
眾所周知,PE患者的凝血物質異常增多和凝血活性異常增加[8]。但本研究發現,和正常組FIB的孕期特點(孕中晚期逐漸增高)不同,PE組中FIB是先升高后下降,孕中期較孕早期明顯升高,處于代償性的升高(凝血因子的合成大于消耗),孕晚期雖然仍高于孕早期,但已低于孕中期,這種趨勢在sPE組表現更明顯。說明可能隨著PE疾病進展,纖溶系統激活并逐漸增強,凝血因子FIB消耗增多,出現了失代償,FIB出現下降趨勢,若病情繼續發展,出現了PE嚴重并發癥如HELLP綜合征等。可見,PE患者的凝血和纖溶系統經歷了嚴重而復雜的變化,而不是簡單地增加促凝物質[9]。
3.3雙胎子癇前期凝血功能各指標的預測價值分析 凝血功能各指標在妊娠早期無明顯改變,妊娠中期出現異常,妊娠晚期變化最大,SPE組變化更大。本研究數據顯示,妊娠中期,TT、APTT為可選的預測因子。妊娠晚期,D-D的特異度雖較高,但靈敏度較差,且AUC小于0.600%,不作為預測指標;TT的預測性最理想,APTT次之。可見在妊娠中晚期,TT可能是預測PE發生和嚴重程度的較可靠指標。與妊娠中期相比,妊娠晚期的靈敏度和特異度更好。
目前國內外對PE預測指標的研究多是以單胎為對象的回顧性研究,認為有預測價值的指標包括TT、APTT、D-D等[10-13]。HAN等[14]對174例單胎孕婦進行回顧性研究,ROC曲線分析認為TT對PE的預測價值最高(AUC=0.743),臨界值為12.65 s,建議可作為早期監測PE發病和嚴重程度的潛在指標。該研究中,妊娠晚期TT的臨界值為13.48 s,較HAN等[14]研究結果的臨界值高,可能是因為單雙胎的PE存在差異,雙胎PE妊娠晚期血凝指標變化更明顯,病情更重。
4 結 語
正常雙胎妊娠中晚期的血液呈現生理性高凝狀態,當合并PE時,全身小動脈痙攣、血管內皮細胞嚴重受損,可能引起內外源性凝血系統的異常,血液異常高凝,消耗血小板和纖維蛋白原等凝血因子,隨后微血栓形成激活纖溶系統和纖維蛋白溶解,致使重要器官缺血缺氧,嚴重者引發子癇、彌散性血管內凝血、多器官功能障礙綜合征,造成母兒不良結局[15]。因此,動態監測凝血功能指標變化有助于判斷PE的發病和嚴重程度,為臨床決策提供依據。各項指標基本都包含在常規產前檢查中,不需要額外的開支,在臨床應用中簡便快捷、成本低、可行性高。TT、APTT是可選的預測指標,TT可能是早期預測雙胎PE發生和嚴重程度的較理想指標,若妊娠中晚期超過臨界值,臨床醫生應引起重視。

