游離股前外側穿支薄皮瓣聯合負壓封閉引流術修復足踝部創面
藍波,傅尚俊,楊錦,周陽,樓旭鵬,唐永豐,陳逸民,何華斌,陳文濤,王燕
(義烏市中心醫院 手足外科,浙江 義烏 322000)
隨著工業及交通運輸業的迅猛發展,足踝部軟組織缺損在臨床較為常見,常伴有肌腱、骨等深部組織外露,其治療仍為手足外科一大難題,如果治療不當,會導致患肢功能嚴重喪失,甚至截肢的后果。自徐達傳等[1]首次報道股前外側皮瓣后,該皮瓣被廣泛用于修復肢體軟組織缺損并獲得成功,眾多學者認為該皮瓣應作為肢體創面修復首選皮瓣[2-4]。2015年12月-2018年6月,我院應用股前外側穿支薄皮瓣聯合VSD 技術修復足踝部軟組織缺損16 例,獲得滿意臨床療效,報道如下。
1 資料與方法
1.1 一般資料
本組 16 例,男 10 例,女 6 例;年齡 17~52 歲,平均34.8 歲。致傷原因:重物壓砸傷8 例,車禍傷6例,熱壓傷2 例;損傷部位:踝部 9 例,足部 7 例;缺損面積:9 cm×6 cm~23 cm×11 cm;損傷性質:單純皮膚軟組織損傷3 例,合并肌腱損傷6 例,復合肌腱、血管神經損傷及骨折、關節脫位或骨缺損7 例。均急診Ⅰ期行徹底清創,接合損傷的血管、神經及肌腱,對伴骨折或關節脫位者行復位及內固定術及VSD 治療,Ⅱ期予股前外側穿支薄皮瓣修復,皮瓣切取面積:10 cm×7 cm~25 cm×12 cm。
1.2 治療方法
Ⅰ期VSD 覆蓋創面:采用臂叢神經阻滯麻醉,創面急診徹底清創及止血,對合并肌腱損傷及骨折或關節脫位者,予以修復及固定后,根據創面軟組織缺損大小及形狀設計相應大小的VSD 材料覆蓋,持續性地進行負壓引流,期間創面無需換藥,每日用生理鹽水進行沖洗,確保引流管暢通以及避免其出現干結等情況,待創面條件允許后再行皮瓣修復。
本組16 例予VSD 覆蓋創面7~14 d,平均10.2 d,其中14 例術后7 天拆除VSD 敷料后,創面已被新鮮肉芽組織填充,外觀呈鮮紅顆粒狀,毛細血管豐富,無明顯水腫、滲出,創面縮小;2 例拆除VSD 敷料后,創面肉芽組織生長欠佳及滲出物較多,經藥敏試驗培養無細菌生長,創面再次予擴創及更換VSD 敷料,5~7 d 后拆除VSD 裝置見創面肉芽組織生長良好且無明顯滲出,待Ⅱ期移植股前外側穿支薄皮瓣修復。
Ⅱ期皮瓣移植修復:經腰硬聯合麻醉,受區創面再次擴創后,解剖及標記受區相應的血管神經。術前常規予以多普勒血流檢測儀探測旋股外側動脈穿支點的位置,一般為髂前上棘與髕骨外側緣連線的中點,根據創面的大小及損傷情況設計皮瓣,皮瓣設計面積大于創面的10%左右。常規切取股前外側皮瓣,當確定穿支進入皮瓣后沿其走行解剖,蒂部保留少許闊筋膜,以皮瓣穿支闊筋膜盤為中心,于10 倍顯微鏡甚至更高倍數下仔細保護好穿支血管及神經,剔除穿支周圍多余脂肪組織,保留真皮血管網下2~3 mm 脂肪組織,皮瓣邊緣1~2 cm 可直接打薄至真皮下血管網,保留股前外側皮神經以備用,觀察皮瓣血運良好后,斷蒂移植至受區,接合相應的血管神經。供區創面寬度小于8 cm 可直接拉攏縫合,大于8 cm 予腹部全厚皮片植皮覆蓋。本組11 例供區創面直接縫合,5 例予腹部全厚皮片植皮覆蓋。術后常規應用抗凝、抗痙攣、抗感染及側燈保溫等治療,患肢予石膏托外固定及抬高利靜脈回流,密切觀察皮瓣血運及顏色變化,若出現血管危象及時處理。
2 結果
本組16 例皮瓣均成活,其中1 例皮瓣術后出現靜脈血管危象,經局部處理及手術探查后皮瓣成活,3 例皮瓣皮緣少許滲出伴創面不愈合,經換藥及部分清創縫合、換藥及抗炎等處理后自愈,供區植皮均成活。術后13 例獲隨訪 6~18 個月(平均 10 個月),皮瓣質地柔軟,外觀恢復滿意。術后經理療和功能康復訓練,足部活動范圍及力量基本正常。9 例供區直接縫合者可見線狀瘢痕,無明顯瘢痕增生、攣縮。4 例供區植皮者植皮區松軟,無瘢痕攣縮,供區均未影響行走功能。
典型病例:患者 女,41 歲,車禍傷致右踝前皮膚軟組織缺損2 h 入院。查體:右足踝前19 cm×7 cm不規則皮膚軟組織缺損,伴脛腓骨外露。創面清創后予修復損傷肌肉,存留創面予VSD 治療,術后7 d 拆除VSD 裝置,Ⅱ期予設計、切取股前外側穿支薄皮瓣轉移修復創面,皮瓣供區直接縫合。術后6 個月移植皮瓣外形美觀,無明顯臃腫及踝部功能障礙。術后隨訪供瓣區可見線性瘢痕(圖1-6)。
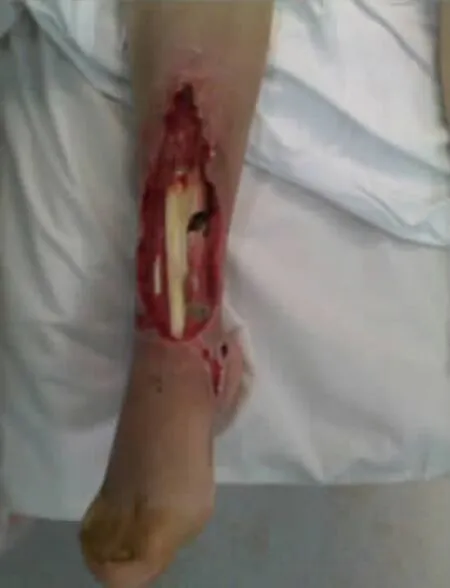
圖1 術前創面
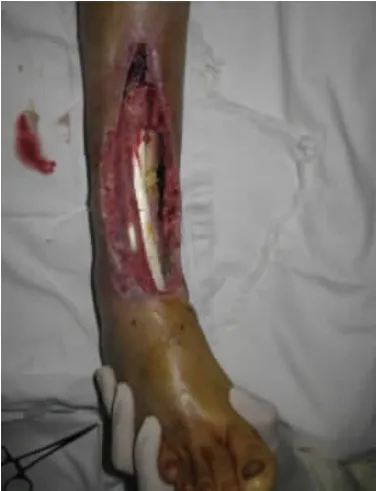
圖2 VSD 拆除后

圖3 Ⅱ期皮瓣設計
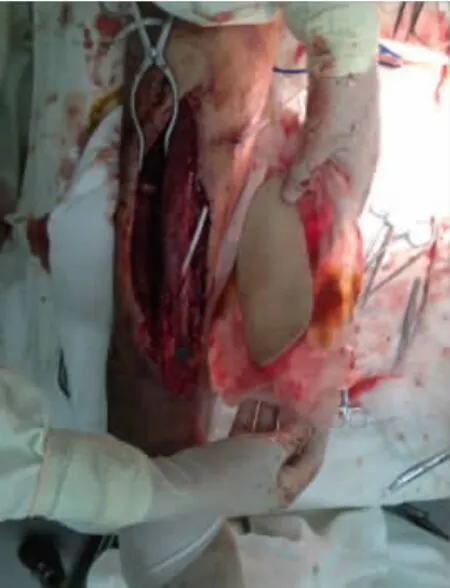
圖4 皮瓣切取
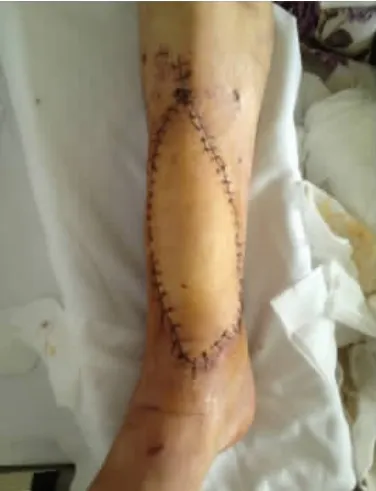
圖5 皮瓣移植修復
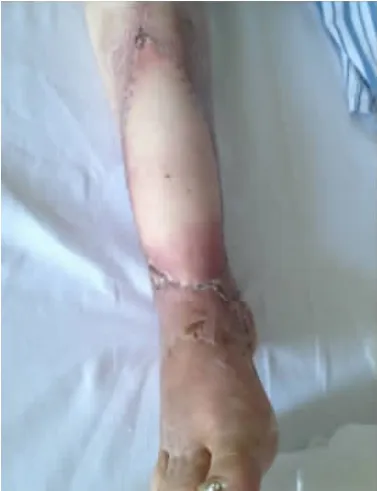
圖6 術后6 個月隨訪
3 討論
3.1 Ⅰ期VSD技術的應用
VSD 技術由Fleischmann 等[5]首先報道,隨后國內學者裘華德[6]將該技術引進國內并推廣,目前已被廣泛應用于臨床。該技術具有以下優點:有利于排出傷口內廢物,改善傷口愈合環境,減少傷口內細菌菌落的產生,促進創面肉芽組織生長,減輕傷口水腫程度,并且持續負壓引流,可刺激傷口周圍微血管生成,改善傷口血液循環,加速傷口愈合,縮小創面傷口[7];操作簡單,便于基層醫院開展,縮短了治療時間并降低了住院費用[8];為Ⅱ期游離皮瓣移植手術準備理想的條件,促進移植組織與受區組織間的愈合[9]。臨床中我們體會,VSD 在修復肢體軟組織缺損中,雖起到事半功倍的效果,但只能作為一種臨時覆蓋創面的過渡手段,不能提供血供,無法達到真正修復創面的目的,最終仍需Ⅱ期行皮瓣修復。同時應掌握適應證,對創面損傷小、無深部組織損傷外露或明顯感染、經濟情況不佳的患者,切勿盲目濫用。
對于Ⅰ期應用VSD 覆蓋創面后,Ⅱ期皮瓣安全修復的手術時機,目前仍有爭議。Heller 等[10]認為,當創面超過72 h 組織纖維化、感染和水腫可能使皮瓣移植復雜化。而Bhattacharyya 等[11]指出7 d 為臨界值,超過此臨界值,創面感染率隨之增加。Steiert 等[4]研究發現,在28 d 后行皮瓣修復與3 d內修復的術后創面結果相似。我們認為若Ⅰ期應用VSD 敷料使用時間太短,創面肉芽組織生長情況及炎癥未平穩控制等不確定因素,給Ⅱ期皮瓣修復留下感染及傷口難愈等隱患,從而延長治療時間,而使用時間過長,易出現引流通路堵塞等情況,同時增加創面感染及壞死的風險。因此一般應用VSD 覆蓋7 d左右,予以Ⅱ期皮瓣移植修復創面,但對于不同創面情況應予以“個體化”處理。
3.2 Ⅱ期創面修復的術式選擇
由各種原因所致的足踝部軟組織缺損,一般植皮修復難以成活,往往需皮瓣移植修復,常采用神經營養皮瓣如腓腸神經或隱神經營養皮瓣、腓動脈穿支皮瓣、脛后動脈穿支帶蒂皮瓣等[12-14]。此類皮瓣雖操作簡單且風險低,但術后蒂部臃腫常需二次外形修薄手術修復,同時易受創面大小及位置影響使其適應證受限。隨著顯微外科技術日益成熟,應用游離皮瓣修復足踝部軟組織缺損目前已成為臨床治療的重要手段[15]。自股前外側皮瓣應用臨床修復組織缺損并獲得成功后[16],該皮瓣廣泛應用于四肢創面的修復;然而傳統股前外側皮瓣修復足踝部創面,往往術后出現足踝部外形臃腫需Ⅱ期整形等情況;隨著股前外側皮瓣設計成穿支皮瓣后[17],越來越多學者[17-20]應用修薄股前外側穿支皮瓣修復四肢創面,獲得較為滿意的外形。我們應用股前外側穿支薄皮瓣修復足踝部創面的優勢:⑴具有傳統股前外側皮瓣一切優點;⑵對于足背及踝部等部位缺損需要的組織瓣較薄,該皮瓣修復后外形美觀且無需Ⅱ期手術[21];⑶對于足底肌肉缺損、骨外露及感染創面,切取該皮瓣,蒂部可攜帶部分肌肉予以填塞空腔,從而避免創面死腔的形成;⑷術中仰臥位切取無需更換體位,可節約時間,降低麻醉風險;⑸供區位置較隱蔽,切取方便,皮瓣面積大,切取后不影響外觀,不犧牲主要血管,對供區功能影響較小,患者易于接受。
3.3 手術注意事項
VSD 使用注意事項:急診創面徹底清創,同時予徹底止血,VSD 只暫時覆蓋創面,不可作為最終修復創面的方法;術后認真檢查引流管是否通暢、漏氣,一旦發現,及時處理,確保一個通暢、高效的負壓引流效果;對污染重的傷口可配合抗生素液沖洗,必要時予以創面藥敏試驗,留置時間不宜過長,若發現創面有異味,及時拆除換藥或更換新的VSD 等處理;拆除VSD 后,若創面肉芽組織生長欠佳及滲出較多,予以再次或多次VSD 覆蓋創面;在VSD 覆蓋過程中注意觀察肢體末梢血運,嚴密監測生命體征及VSD 引流量;嚴格控制VSD 適應證,對于VSD 禁忌證以及經濟條件困難者,應避免或慎用。
皮瓣設計及切取注意事項:⑴術前全面評估患者全身情況,排除手術禁忌證;⑵術前應用多普勒血流探測儀探查皮瓣供區血管蒂是否變異,并標記其部位及走行,確保皮瓣穿支點;⑶切取皮瓣時,嚴格遵循無創原則,操作過程務必要輕柔,止血要徹底,避免死腔及血腫形成,注意保護好肌皮動脈穿支;⑷在設計薄皮瓣時保證皮瓣周圍血運,切取時血管蒂可帶少許深筋膜、闊筋膜或肌袖,在高倍顯微鏡下在保護好穿支主干情況下,剔除多余脂肪組織,在確保皮瓣邊緣血運良好后再予以斷蒂[22];⑸術后患肢予確實有效的制動,充分引流,嚴格護理并密切觀察皮瓣血運,預防血管危象發生,若出現血管危象及時果斷處理;⑹對于供區創面張力較大者,切勿勉強拉攏縫合,一般予游離植皮修復,并注意植皮區包扎壓力要適中并適當制動等措施,利于供區植皮成活。
總之,我們認為應用股前外側穿支薄皮瓣聯合VSD 修復足踝部創面,既可安全有效覆蓋創面,又可獲得滿意的外形。

